Если щелкнуло в пояснице


Многие пациенты обращают внимание на тот факт, что у них что-то щелкает в пояснице при выполнении определённых движений туловищем. Это могут быть наклоны, повороты, скручивания, расправления. Характер движения, при котором щелкает позвоночник в пояснице, может косвенно указывать на потенциальную причину возникновения данного клинического симптома. Поэтому важно запоминать, как, при каких обстоятельствах появляется щелчок и какими сопутствующими симптомами он сопровождается.
При визите к доктору нужно поделиться собранной информацией – это позволит ему быстрее поставить предварительный диагноз и дать рекомендации по проведению дополнительных обследований. В этой статье мы расскажет о том, какие причины могут вызывать щелчки в позвоночнике в пояснице, о диагностике заболеваний и способах проведения эффективного и безопасного лечения.
Если щелкает в пояснице, то в первую очередь следует обратиться к вертебрологу или ортопеду. Эти доктора обладают необходимым уровнем знаний для того, чтобы определить, какие ткани поражены и какое заболевание потенциально может давать подобный симптом. Если нет возможности записаться на прием к вертебрологу или ортопеду, то посетите участкового терапевта. Он проведет необходимый минимум обследований и по возможности даст направление на консультацию вертебролога, невролога, ортопеда и т.д.
Почему щелкает позвоночник в пояснице
Причины, почему поясница щелкает при разных движениях, могут быть разными. Для начала следует разобраться с анатомией позвоночного столба и окружающих его паравертебральных тканей:
- позвоночный столб состоит из тел позвонков;
- поясничный отдел состоит из пяти массивных позвонков;
- он сопряжен с грудным отделом и крестцом;
- между телами позвонков располагаются хрящевые межпозвоночные диски (они обеспечивают защиту корешковых нервов и тел позвонков от давления друг на друга, поддерживают нормальную высоту межпозвоночных промежутков);
- тела позвонков имеют остистые и дугообразные позвонки (последние вместе с телами позвонков образуют спинномозговой канал);
- между позвонками располагаются фасеточные и дугоотросчатые суставы;
- стабильность положения тел позвонков обеспечивается за счет связочного аппарата (короткие межпозвонковые и длинные продольные связки);
- обеспечение подвижности позвоночника и диффузное питание хрящевой ткани межпозвоночных дисков лежит на паравертебральных мышцах.
Если щелкает позвонок в пояснице, то причина появления подобного звука может скрываться в любом из перечисленных структурных отделов. Напрмиер, при рубцовое деформации связочной и сухожильной ткани щелчки часто появляются при достаточно резких движениях с большой амплитудой. А вот при соскальзывании тел позвонков с межпозвоночных хрящевых дисков дает более глухой звук, возникающий при расправлении спины.
Распространенные причины того, почему щелкает позвоночник в пояснице:
- дегенеративные дистрофические изменения в межпозвоночных дисках, приводящие к снижению их высоты и утрате амортизационной способности;
- деформирующий остеоартроз межпозвоночных фасеточных и дугоотросчатых суставов (при разрушении хрящевого синовиального слоя суставные костные поверхности соприкасаются и издают характерный щелкающий звук);
- травмы связочного и сухожильного аппарата, такие как растяжения и разрывы, без современной реабилитации они приводят к образованию массивной рубцовой ткани, которая может издавать неприятные посторонние звуки при движениях;
- смещение тел позвонков и их возвращение обратно обычно сопровождается щелчками;
- образование внутри мышечного волокна кальцинатов или пустот заполненных воздухом (обычно такое случается после перенесенных воспалительных процессов инфекционного или асептического генеза).
Помимо этого щелчки в пояснице могут быть первым признаком развития болезни Бехтерева. Анкилозирующий спондилит имеет тенденцию к образованию анастомозов между соседними телами позвонков. На начальной стадии это не препятствует гибкости и подвижности позвоночного столба. Однако становится причиной разных посторонних звуков.
Не исключены искривление позвоночного столба, перекос костей таза, разрушение подвздошно-крестцовых суставов, симфизит и другие патологии.
Точную причину появления щелкающих звуков в поясничном отделе позвоночника сможет установить только врач на основе проведенного осмотра, собранного анамнеза и при сопоставлении этих сведений с результатами обследований.
Как правило, назначается рентгенографический снимок. Обычно на нем уже можно увидеть потенциальную причину. При дегенеративных дистрофических изменениях в хрящевых тканях межпозвоночных дисков наблюдается снижение их высоты и сужение промежутков между телами позвонков. При смещении тел позвонков необходимо делать рентгенографические снимки в динамике. При совершении разных движений туловищем будет видно, как смещаются тела позвонков и возвращаются обратно на свои места.
Если рентгенографическое исследование не информативно, то нужно провести МРТ. На снимке можно визуализировать состояние всех окружающих позвоночный стол мягких тканей. С помощью МРТ можно обнаружить рубцовую деформацию хрящевой, связочной, сухожильной и мышечной ткани. На снимках томограммы видны грыжевые выпячивания, разволокнения связок и многие другие патологии.
Щелкает в пояснице при ходьбе и поднятии ноги
Часто пациенты жалуются на то, что у них щелкает при ходьбе в пояснице и при этом как таковые болевые ощущения отсутствуют. Если щелкает при ходьбе в пояснице, то необходимо исключать в первую очередь разрушение подвздошно-крестцовых сочленений костей. Эти суставы являются парными и располагаются по бокам от крестцовой кости. Они тугоподвижные и отвечают за крепление нижних конечностей с помощью тазовых костей к позвоночному столбу. Падения на область ягодиц, тяжелая физическая работа, сутулость, перекос костей таза, синдром кроткой ноги – все это может спровоцировать преждевременное разрушение хрящевых синовиальных оболочек внутри подвздошно-крестцовых суставов. Они начинают подвергаться деформации за счет отложения солей кальция в местах, где происходит нарушение целостности костной ткани.
Деформирующий остеоартроз крестцово-подвздошных суставов легко диагностировать с помощью рентгенографического снимка. Наиболее подвержены этой патологии женщины, перенесшие многоплодную беременность, пациенты с избыточной массой тела, ведущие малоподвижный образ жизни с преимущественно сидячей работой. Также в группу риска входят пожилые люди, грузчики, строители, спортсмены.
Отличительная особенность деформирующего остеоартроза подвздошно-крестцовых суставов – появление боли при вставании после длительного сидения на жесткой поверхности. Во всех остальных ситуациях болевой синдром отсутствует. Второй характерный признак – появление синдрома беспокойных ног. Он заключается в том, что в вечерне время после отхождения ко сну пациент никак не может найти удобное положение для ног. Постоянно нужно их двигать, мышцы чрезмерно напряжены и болезненны при пальпации.
Если при поднятии ноги щелкает в пояснице, то с высокой долей вероятности это поражение связочного или сухожильного аппарата. В области поясницы располагается несколько крупных мышц, отвечающих за прямохождение, подъемы и опускание ног, повороты и наклоны, скручивания и т.д. Все эти мышцы крепятся к костям с помощью сухожилий, выходящих из фасции (оболочки мышцы). Сухожильная ткань очень прочная, но и у неё есть свой предел прочности. При чрезмерных физических нагрузках и травмах сухожилие подвергается растяжению. В его толще образуются микроскопические разрывы. Они заполняются капиллярной кровью. Затем здесь оседает белок фибриноген. Это склеивающий материал, на основе которого в дальнейшем формируется рубец. Рубцовая ткань более плотная и объемная. При движениях она трётся о кость и создает щелкающий звук. При этом боль отсутствует.
Если болевой синдром также есть, то следует исключать патологии тазобедренного сустава, такие как:
- асептический некроз головки бедренной кости;
- нестабильное положение головки бедренной кости в полости вертлужной впадины;
- вальгусная или варусная деформация шейки бедренной кости;
- расхождение костей таза и изменение конфигурации тазобедренного сустава;
- деформирующий остеоартроз (коксартроз).
Щелкающий звук может быть спровоцирован неправильным положением головки бедренной кости на фоне плоскостопия и косолапости, полой стопы, деформации коленного или голеностопного сочленения костей, искривления позвоночного столба.
Щелкает поясница без боли
Очень часто у больных щелкает поясница без боли и они не обращают на это внимания. А совершенно напрасно, поскольку симптом является сигналом о том, что происходит быстрое снижение высоты межпозвоночного диска. Да, пока что остеохондроз не дает каких-то клинических признаков кроме периодически появляющихся щелчков при движениях. Но именно на этой стадии можно быстро и эффективно вылечить начинающиеся дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков.
При развитии остеохондроза нарушается стабильность положения тел позвонков. Они начинают свободно двигаться, чем провоцируют разрушение фасеточных и дугоотросчатых суставов. При их выраженной деформации возникают щелчки. Это не признак разрушения суставных костных поверхностей. Это сигнал о том, что происходит чрезмерное растяжение суставной капсулы межпозвоночного сустава. Внутри она заполнена синовиальной жидкостью. Когда происходит чрезмерное растяжение, то внутрь попадает газ. При обратном движении сустава газ вытесняется и происходит щелчок. При этом никаких неприятных ощущений на начальной стадии у пациента не возникает.
Без боли может развиваться болезнь Бехтерева, системная красная волчанка. Но при них помимо щелчков присутствует ощущение скованности в утренние часы. Сложно совершать привычные движения, мышцы чрезмерно напряжены. Спустя несколько часов все эти неприятные ощущения проходят без следа.
Также не исключено развитие остеофитов в таких местах, где они не оказывают воздействия на окружающие мягкие ткани. Обычно это костные наросты на нижних поверхностях тел позвонков и на остистых отростках. При движениях они щелкают, но болевого синдрома не развивается.
Лечение щелчков в пояснице и боли
Если появились щелчки в пояснице, то не стоит ждать, когда начнут проявляться и другие клинические симптомы. Запомните, что у совершенно здорового человека подобных проявлений не появляется. Если есть посторонние звуки, значит в опорно-двигательном аппарате развивается патология. Чем раньше она будет обнаружена, тем выше шансы на успешное полное восстановление поврежденных тканей позвоночного столба. Поэтому не медлите с визитом к врачу. Простой рентгенографический снимок поможет поставить точный диагноз и назначить адекватное и эффективное лечение.
Если щелчки в пояснице – это проявление дегенеративных дистрофических изменений в позвоночнике, то рекомендуется лечение начинать с устранения причины нарушения диффузного питания хрящевых межпозвоночных дисков. Нужно обратить пристальное внимание на организацию своего спального и рабочего места. Затем важно привести в норму свой вес. Исключите тяжелые физические нагрузки на мышечный каркас спины. Ведите активный образ жизни. Включайте в работу мышечный каркас спины (но не перенапрягайте его). Выпивайте за сутки не менее 2-х литров чистой воды.
После постановки диагноза лечить щелчки в пояснице и боль достаточно просто: для этого нужно выявить причину развития основного заболевания, которое проявляется с помощью подобного симптома и устранить её.
С помощью мануальной терапии успешно лечатся практически все заболевания опорно-двигательного аппарата:
- остеопатия позволяет восстановить нормальное положение всех позвонков, межпозвоночных дисков и суставов, усилить микроциркуляцию крови и лимфатической жидкости;
- массаж повышает эластичность и проницаемость мягких тканей, возвращает межпозвоночным дискам способность усваивать жидкость при диффузном обмене с окружающими мышцами;
- лечебная физкультура и кинезиотерапия устраняются мышечный спазм и тренируют мускулатуру, повышая её тонус и выносливость;
- физиотерапия улучшает обменные процессы в толще тканей;
- рефлексотерапия запускает процесс регенерации всех поврежденных участков за счет использования скрытых резервов организма;
- лазерное воздействие позволяет запустить процесс клеточного обновления.
Также применяются и другие способы лечебного воздействия. Но курс мануальной терапии должен быть разработан индивидуально. Универсального рецепта избавления от щелчков в спине и боли нет. К сожалению не существует фармакологических препаратов, которые могли бы устранить причину появления щелчков. В ряде случаев показана хирургическая операция. Но даже в таких ситуациях стоит сначала попытаться вылечиться с помощью методов мануальной терапии.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(29) чел. ответили полезен
Источник
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% – заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
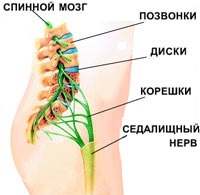
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
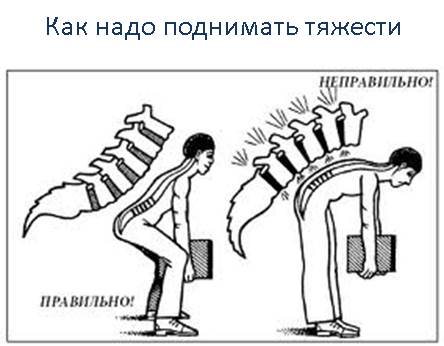
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
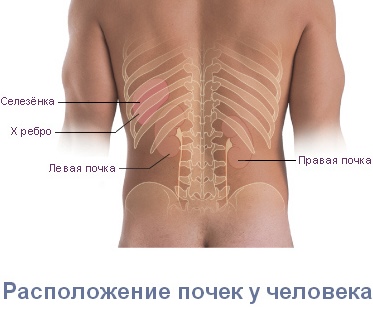
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
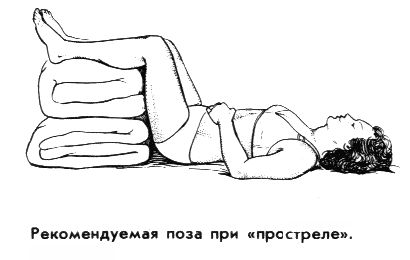
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
