Хруст в пояснице и резкая боль что это
С ситуацией, когда хрустит позвоночник, сталкивался в своей жизни хотя бы один раз каждый современный человек. Это связано со множеством патологических изменений, которые происходят в опорно-двигательном аппарате под влиянием негативных факторов. Так, малоподвижный образ жизни приводит к тому, что на фоне ухудшения кровоснабжения мышц каркаса спины нарушается диффузный обмен.
Страдает хрящевая ткань фиброзного кольца межпозвоночного диска. Оно обезвоживается, деформируется и теряет свою привычную высоту. Возникает свободное натяжение связок и сухожилий. Тело позвонка начинает более свободно ротироваться в образовавшемся промежутке. Поэтому при нестабильности положения тел позвонков необходимо искать нарушение диффузного обмена и снижение высоты межпозвоночных дисков. За исключением тех случаев, когда спондилолистез вызван растяжением связочного аппарата и деформацией унковертебральных суставов.
Если хрустит и болит позвоночник, то нужно сразу же обращаться к врачу. Проведение специального обследования поможет выявить причину и начать лечение патологии на ранней стадии. Существует огромное количество причин появления хрустящих звуков в позвоночнике и ни одна из них не является естественной или физиологичной. Любое появление посторонних звуков в позвоночном столбе говорит о том, что идет процесс разрушения синовиальной и хрящевой ткани, так же могут развиваться грубые рубцы в соединительной и сухожильной ткани.
Почему хрустит позвоночник при повороте?
Продолжим разбираться в вопросе о том, почему хрустит позвоночник при любых движениях. Хотя чаще всего подобные клинические симптомы появляются при поворотах туловища в разные стороны. Именно такие движения вызывают избыточное растяжение связочного аппарата мышечного каркаса спины. Если есть патологические изменения, то возникает хруст или щелчки. При возвращении в исходное положение звуки не повторяются.
Вот ряд аспектов того, почему хрустит позвоночник при повороте туловища:
- рубцовое изменение связок, расположенных между соседними телами позвонков;
- растяжение сухожилия при резком повороте, наклоне или любом другом движении;
- уменьшение высоты межпозвоночного диска, в результате этого возникает нестабильность положения тел позвонков;
- образование наростов на остистых отростках при деформирующем унковертебральном артрозе приводит к появлению хруста и щелчков за счет механического соприкосновения шипов с другими тканями;
- воспаление сухожильное ткани при чрезмерных физических нагрузках или длительном статичном напряжении;
- последствия ударов, ушибов, деструкции тканей после инфекционных процессов;
- кальцинация тканей межпозвоночного диска после длительного процесса обезвоживания.
Иногда хрустит позвоночник при поворотах при поражении межреберных мышц. Это называется крепитация – трение мягких тканей о костную дугу. Подобные процессы часто сопровождают плеврит, пневмонию, бронхоэктатическую болезнь. Отличить можно по отставанию одной половины грудной клетки при попытке совершения глубокого вдоха.
Можно и вредно ли хрустеть позвоночником?
Многие пациенты закономерно сомневаются в том, можно ли хрустеть позвоночником и к каким последствиям это приведет. Да, действительно, хрустеть позвоночником вредно, поскольку это приводит к быстрому усугублению патологических изменений. Например, если хруст является следствием нестабильного положения тел позвонков, то преднамеренное формирование обстоятельств появления звуков только ускоряет процесс дальнейшей дестабилизации за счет растяжения связочного аппарата и уменьшения сопротивления в синовиальной хрящевой ткани.
Для того, чтобы самостоятельно понять, вредно ли хрустеть позвоночником, важно знать следующие анатомические особенности строения этой части опорно-двигательной системы человека:
- основная структурная часть – тело позвонка с остистыми отростками (состоит из плотной костной ткани);
- между тела позвонков располагаются хрящевые межпозвоночные диски (состоят из фиброзного кольца и пульпозного ядра, обеспечивают амортизацию и не допускают столкновения позвонков между собой);
- стабильность этой конструкции обеспечивается расположенными со всех стороны связками (они состоят из сухожильной ткани, плотные и очень прочные, но способны к небольшому растягиванию за счет эластичности);
- гибкость позвоночного столба достигается за счет расположенных между позвонками унковертебральных суставов (их деформация является самой распространенной причиной хруста в позвоночнике);
- питание хрящевой ткани межпозвоночных дисков, не обладающей собственной кровеносной сетью обеспечивается за счет мышечного каркаса спины.
Если хотя бы одна из перечисленных выше структурных частей подвергается патологическому изменению, это может стать причиной нестабильного положения тел позвонков. Избыточная свобода их ротационного движения приводит к появлению хруста. В тот момент, когда связки, мышцы и суставы подвергаются напряжению, происходит появление хрустящего звука. С каждым разом напряжение оказывается более сильным. Это провоцирует усиление патологического изменения.
Причины того, почему постоянно сильно хрустит позвоночник
Существуют многочисленные причины того, почему хрустит позвоночник и их необходимо по возможности фиксировать и исключать. Это будет способствовать процессу быстрого выздоровления при правильном выборе методик лечения.
Давайте разберёмся в тех заболеваниях, при которых сильно хрустит позвоночник:
- деформирующий спондилоартроз – поражение межпозвоночных суставов и отложение на их поверхностях кальцинатов;
- остеохондроз на стадии протрузии межпозвоночных дисков с постепенным отложением солей кальция в структурах фиброзного кольца;
- рубцовые изменения сухожилий и связок, поддерживающих баланс позвоночного столба;
- унковертебральные артроз, способствующий нарушению тел позвонков;
- дистрофия мышечного каркаса спины;
- сколиоз и другие виды искривления позвоночника;
- деформация грудной клетки.
Если постоянно хрустит позвоночник, то необходимо исключать факторы негативного влияния. У современного человека они могут скрываться за такими аспектами, как:
- ведение малоподвижного сидячего образа жизни,
- приводящего к дистрофии мышечного каркаса спины;
- избыточная масса тела с нарушением обменных процессов в эндокринной системе;
- нарушение правил гигиены и эргономики при организации спального и рабочего места;
- ношение неправильно подобранной одежды и обуви;
- неправильная постановка стопы и наличие деструктивных процессов в тазобедренном и коленом суставе, что приводите к изменению осанки и положения разных отделов позвоночника;
- травмы и воспаления, инфекции ми опухоли.
Диагностика нестабильности положения тел позвонков и выявление причины хруста начинаются с проведения осмотра. Приглашаем вас на первичную бесплатную консультацию в нашу клинику мануальной терапии. Здесь прием ведут опытные доктора. Уже в ходе первого осмотра они смогут поставит предварительный диагноз и назначить по мере необходимости дополнительные обследования. Также вы получите всю информацию о том, как будет проводится эффективное лечение и какие результате в ходе него будет достигнуты.
Хрустит позвоночник в пояснице, грудном и шейном отделе
Чаще всего хрустит позвоночник в пояснице и звук появляется при наклонах и выпрямлениях туловища. Это клинический признак протрузии межпозвоночного диска. Обезвоживание фиброзного кольца приводит к уменьшению объема пульпозного ядра. В результате возникает нестабильность положения тел позвонков. Важно своевременно проводить лечение, направленное на укрепление связочного аппарата и увеличение высоты межпозвоночного диска.
А вот если хрустит позвоночник в грудном отделе, то ситуация может быть связана с деформацией грудной клетки, последствиями травмы и искривлениями. Сколиоз на ранней стадии не проявляется внешними изменениями осанки, но пациент может предъявлять жалобы на появление посторонних звуков при попытке выпрямить спину.
У многих хрустит позвоночник в шейном отделе при вращениях и наклонах головы. Это говорит о наличии отложений солей и деформации остистых отростков. Очень часто хруст в шее является первым тревожным сигналом о том, что происходит деформация каналов, через которые проходят задние позвоночные артерии. если у вас появился хруст в шейном отделе позвоночника, не ждите ухудшения своего состояния. Срочно обратитесь к мануальному терапевту. На ранней стадии это заболевание возможно вылечить без следа с помощью методик остеопатии, кинезитерапии, рефлексотерапии и лечебной гимнастики.
Что делать, если хрустят кости позвоночника?
Если хрустят кости позвоночника, то важно начинать предпринимать меры для устранения данного симптома. Это состояние не является самостоятельным заболеванием. Хруст – это только признак неблагополучия и развивающегося заболевания позвоночника. Поэтому появление клинического симптома является отличным шансом обратить внимание на свое здоровье.
Первое что делать, если хрустит позвоночник, это искать опытного специалиста. В нашей клинике мануальной терапии работают специалисты высокого уровня профессиональной подготовки. Богатый опыт практической работы позволяет эффективно справляться даже со сложными клиническими случаями.
Вы можете записаться прямо сейчас на бесплатную консультацию. По результатам проведенного мануального обследования вам будет поставлен диагноз и рекомендовано эффективное лечение. Хотим обратить ваше внимание, что большинство заболеваний опорно-двигательного аппарата, в том числе и позвоночного столба, прекрасно поддается лечению консервативными способами только на ранних стадиях. В запущенных случаях пациентам требуется хирургическая помощь. А любая операция приводит к частичной утрате амортизационной функции позвоночного столба. Поэтому не стоит допускать развития патологии. Обращайтесь к доктору при появлении первых негативных симптомов.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% – заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
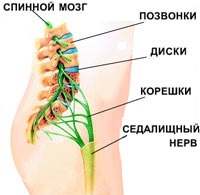
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
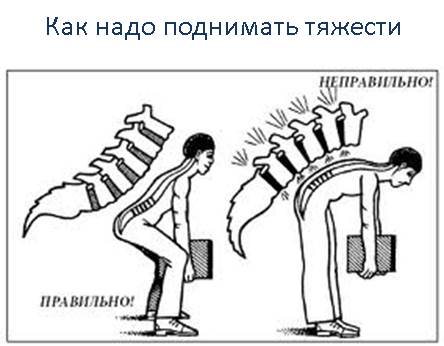
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
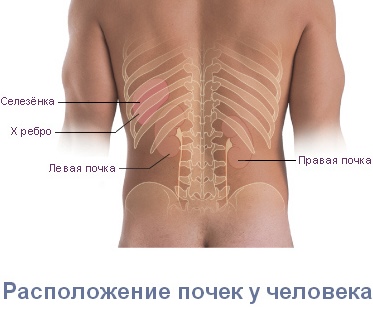
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
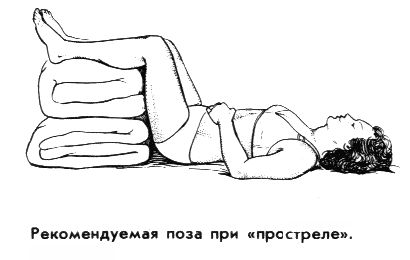
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).

Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
