Как делается блокада в копчик
Копчик у человека представляет собой нижнюю часть позвоночника и входит в число тазовых костей, служащих опорой туловища при сидении и помогающих поддерживать равновесие при ходьбе. Этот рудимент хвоста, имеющий форму перевернутой пирамиды, состоит из четырех позвонков, сросшихся в одно целое. К копчику прикреплены ягодичные мышцы и связки. Как и весь позвоночный столб в целом, он является глубоко иннервированной зоной. В крестцово-копчиковом отделе расположено множество нервных сплетений, защемление которых может вызвать сильную боль. Болевой синдром в области копчика специалисты называют кокцигодинией.
Причины копчиковой боли
 Лидирующее место среди причин возникновения копчиковой боли занимают травмы, поскольку этот участок является наиболее травмоопасной зоной позвоночника. При падении на ягодицы на жесткую поверхность кость может получить:
Лидирующее место среди причин возникновения копчиковой боли занимают травмы, поскольку этот участок является наиболее травмоопасной зоной позвоночника. При падении на ягодицы на жесткую поверхность кость может получить:
- перелом;
- трещину;
- ушиб;
- вывих или смещение позвонков.
Чаще всего это случается зимой, во время гололеда. Копчик представляет собой достаточно прочный костный монолит, поэтому в некоторых случаях травма проходит незамеченной: боль после падения довольно быстро исчезает, и человек забывает о ней. Лишь месяцы, а то и годы спустя к нему возвращается ощущение последствий неудачного «приземления».
Кроме травмирования копчика, причиной кокцигодинии становятся:
- Грыжа в крестцово-копчиковом сегменте позвоночника.
- Воспалительные процессы в органах малого таза – простатит (воспаление предстательной железы), параметрит (гнойная инфильтрация в области соединительной ткани, окружающей матку), парапроктит (абсцесс прямой кишки).
- Рубцы и спайки после хирургического вмешательства.
- Опущение зоны промежности у женщин – при этом происходит смещение матки, прямой кишки и влагалища, приводящее к сдавливанию нервных окончаний крестцово-копчиковой зоны.
- Хронические запоры, вызывающие перенапряжение анальной мускулатуры из-за проблем со стулом.
- Ожирение – избыточные жировые клетки откладываются, в том числе, в области ягодиц, что приводит к смещению тазовых костей и повышенной нагрузке на копчик.
После обследования, включающего рентгеноскопию, компьютерную и магнитную томографии и другие диагностические методики, устанавливается точная причина кокцигодинии и выбирается способ лечения. Среди целей терапии на первом месте находится устранение болевого синдрома.
Блокада копчика и ее виды
 При низкой результативности воздействия таблеток, внутримышечных уколов и физиотерапии врач может порекомендовать проведение блокады – инъекции лекарственного препарата непосредственно в позвоночник. Это позволяет уменьшить или полностью прервать патологическую проводимость зажатых участков нерва – до того момента, пока при помощи медицинских манипуляций, либо естественным путем произойдет его разблокировка. При блокаде копчика инъекции делаются в крестцово-копчиковое сочленение. В зависимости от тяжести состояния пациента, проводится от двух-трех до 15 процедур с интервалами в несколько дней.
При низкой результативности воздействия таблеток, внутримышечных уколов и физиотерапии врач может порекомендовать проведение блокады – инъекции лекарственного препарата непосредственно в позвоночник. Это позволяет уменьшить или полностью прервать патологическую проводимость зажатых участков нерва – до того момента, пока при помощи медицинских манипуляций, либо естественным путем произойдет его разблокировка. При блокаде копчика инъекции делаются в крестцово-копчиковое сочленение. В зависимости от тяжести состояния пациента, проводится от двух-трех до 15 процедур с интервалами в несколько дней.
Блокада может быть монокомпонентной – если вводится одно средство, дикомпонентной – если таких средств одновременно два, и поликомпонентной – когда их три и более. Наиболее часто используются широко известные анальгетики: Новокаин и Лидокаин. К более современным препаратам анальгезирующего действия, используемым при блокадах позвоночного столба, в том числе копчика, является Дипроспан, обладающий быстрым болеутоляющим эффектом и более длительным действием. Лекарственные вещества вводятся в места локализации наиболее сильно выраженного болевого синдрома. Для противовоспалительного эффекта одновременно с анальгетиком применяются глюкокортикостероиды Гидрокортизон, Дексаметазон, Кеналог.
Мощный анальгезирующий эффект достигается при эпидуральном способе блокады в копчик при грыже позвоночника, однако это более сложная процедура. Она проводится высококвалифицированными специалистами только в условиях стационара. Лекарство вводится в область между твердой оболочкой спинного мозга и ее костным «футляром». Облегчение боли достигается путем блокирования передачи патологических импульсов по нервным окончаниям.
Противопоказания к применению блокад
 Процедура блокады копчика имеет определенные противопоказания. Помимо возрастного ограничения – блокаду не проводят людям моложе 18 и старше 85 лет – она не должна назначаться в случаях наличия у пациента следующих состояний:
Процедура блокады копчика имеет определенные противопоказания. Помимо возрастного ограничения – блокаду не проводят людям моложе 18 и старше 85 лет – она не должна назначаться в случаях наличия у пациента следующих состояний:
- нарушения свертываемости крови;
- острые и хронические инфекции;
- сердечно-сосудистые патологии;
- поражения печени и почек;
- онкопатологии;
- артериальная гипертензия/гипотония;
- эпилепсия;
- психические расстройства – из-за возможности неадекватного поведения больного;
- период беременности и грудного вскармливания.
Других ограничений для проведения процедуры нет. Больному при подготовке следует сдать необходимые анализы. При наличии у пациентов противопоказаний они сами или их родственники обязаны предупредить об этом врача.
Методика проведения процедуры
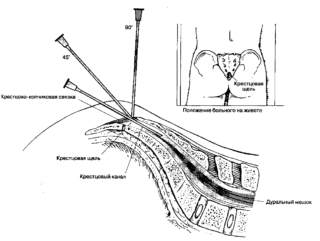
 Для проведения новокаиновой блокады больной должен лечь на живот. Врач определяет место предполагаемой инъекции путем пальпации. Вначале препарат вливается внутрикожно и кожный покров онемевает, чтобы пациенту не было слишком больно при дальнейших манипуляциях. Затем игла заменяется на более длинную и вводится между позвонками, чуть в стороне от остистых отростков. Упершись в отросток, врач частично извлекает ее назад и, изменяя наклон, направляет под него примерно на 2 см. Препарат вводится в медленном темпе: вся процедура занимает около 40 минут. Новокаин проявляет анальгезирующие свойства спустя 15 минут после блокады, глубокий обезболивающий эффект продолжается примерно два часа. При употреблении смеси новокаина и лидокаина этот срок увеличивается.
Для проведения новокаиновой блокады больной должен лечь на живот. Врач определяет место предполагаемой инъекции путем пальпации. Вначале препарат вливается внутрикожно и кожный покров онемевает, чтобы пациенту не было слишком больно при дальнейших манипуляциях. Затем игла заменяется на более длинную и вводится между позвонками, чуть в стороне от остистых отростков. Упершись в отросток, врач частично извлекает ее назад и, изменяя наклон, направляет под него примерно на 2 см. Препарат вводится в медленном темпе: вся процедура занимает около 40 минут. Новокаин проявляет анальгезирующие свойства спустя 15 минут после блокады, глубокий обезболивающий эффект продолжается примерно два часа. При употреблении смеси новокаина и лидокаина этот срок увеличивается.
Техника эпидуральной блокады выглядит сложнее. Вначале препарат также вводят внутрикожно, затем меняют иглу и направляют ее параллельно, для чего нужно проколоть мембрану входа в копчиковый канал. Опустив иглу горизонтально не более чем на 5 см, частично вытягивают поршень шприца на себя. Если в шприце не обнаруживается жидкости, можно вводить лекарство. При эпидуральной блокаде допускается введение новокаина, цианокмбаламина, тиамина, кортикостероидных препаратов. Объем лекарств, вводимых за один прием, не должен превышать 60 мл. Обезболивающий эффект сохраняется в течение нескольких дней. Перед началом процедуры проводится обязательный тест на выявление у пациента возможной аллергической реакции на препараты.
Возможные осложнения
 Проводить процедуру блокады копчика должны только квалифицированные специалисты в амбулаторных условиях. Нарушение правил манипуляции может привести к следующим осложнениям:
Проводить процедуру блокады копчика должны только квалифицированные специалисты в амбулаторных условиях. Нарушение правил манипуляции может привести к следующим осложнениям:
- кровотечение в месте прокола;
- болевой синдром при введении препарата;
- онемение ног;
- нарушение работы мочевого пузыря;
- нарушение дыхания;
- попадание инфекции через прокол в спинномозговую оболочку;
- повреждение нервов, сосудов, мышечно-связочного аппарата.
Несмотря на известную степень риска, иногда блокада становится единственным возможным способом избавить человека от страданий, связанных с защемлением нерва в области копчика.
Отзывы пациентов
Методика блокады при патологиях различных участков позвоночного столба, в том числе копчика, в крупных городах применяется достаточно часто. Вот какие отзывы о блокаде копчика оставляют пациенты:
Ольга, 37 лет: Проблемы с копчиком начались после родов, и дошло до блокады. Очень боялась боли – боль от самой процедуры была вполне терпимая, но результаты не очень. Копчик по-прежнему болит… не знаю, что делать, мне сказали, что блокада – это последняя ступень, если она не помогла, то уже ничто не поможет…
Ирина, 40 лет: У меня после новокаиновой блокады копчика онемели ноги, потом отошли, но нормальная чувствительность вернулась только на третий день после процедуры… я пришла к выводу, что позвоночник лучше не трогать.
Лариса, 35 лет: А мне блокада помогла – боль ушла, и вот уже год живу нормально. Мне сказали, что всё может вернуться, и тогда придется повторить процедуру.
Блокада – результативный метод лечения, требующий квалифицированного и опытного исполнителя — только в этом случае она может принести реальное облегчение.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Медицинская обезболивающая процедура, применяемая в проктологии и хирургии – это пресакральная блокада. Рассмотрим показания к ее проведению, технику, осложнения.
Любой участок нервной системы при воздействии определенных факторов может стать постоянным или временным источником нейродистрофических нарушений в организме. Раздражение вызывает парабиоз нервов в очаге поражения, что затрудняет передачу импульсов от рецепторов к нервам и обратно.
Преимущества лечебных блокад:
- Возможность многоразового использования с лечебной целью.
- Минимальный риск развития осложнений (препарат вводится локально, поэтому поступает в общий кровоток в минимальном количестве).
- Эффективное и быстрое купирование болевых ощущений (локальное введение анестетика снижает или полностью устраняет дискомфорт).
Пресакральная или параректальная блокада выступает методом местной анестезии, то есть обезболивает очаг поражения. Благодаря этому процедура используется при многих операциях и манипуляциях на заднем проходе, травмах крестца, копчика и таза.
Показания
Основное показание к применению пресакральной блокады – это купирование выраженных болевых ощущений. Цель процедуры – купирование острой боли в области копчика и крестца.
Методика основана на временном блокировании нервных сигналов в определенной области. Анестетик блокирует подчревной и крестцово-копчиковые нервные сплетения. Процедура быстро устраняет физические и психоэмоциональные проблемы. [1]
Пресакральная блокада показана при таких состояниях:
- Острый геморрой.
- Анальные трещины.
- Травмы крестца.
- Простатит.
- Приапизм.
- Цисталгия.
- Кокцигодинии.
- Преждевременная эякуляция.
- Травмы конечностей, таза, грудной клетки.
- Почечная и печеночная колика.
- Акушерско-гинекологические патологии.
Обезболивающий эффект от блокады наступает моментально. Анестетик пропитывает слизистую, блокирует окружающие нервные окончания и очаг воспаления. Также процедура снижает проницаемость сосудистых стенок, подавляет рост патогенной микрофлоры, уменьшает чувствительность к аллергенам и снимает спазмы гладкой мускулатуры. [2]
Подготовка
Местные обезболивающие средства воздействуют на функциональное состояние нерва, нарушая его возбудимость и проводимость. В нерве развивается обратимый процесс так называемого парабиотического торможения, который препятствует прохождению импульсов.
Как перед любой медицинской процедурой, перед проведением пресакральной блокады пациент проходит специальную подготовку. Она заключается в очистительной клизме в день манипуляции. Если блокада проводится по поводу выраженного болевого синдрома, то подготовка не требуется. Также доктор расспрашивает пациента о наличии противопоказаний к применению лекарственных анестетиков.
Техника проведения пресакральной блокады
Пресакральная блокада представляет собой введение анестетика в область перед первым и вторым крестцовыми отверстиями с одной или обеих сторон.
Техника проведения пресакральной блокады включает в себя:
- Перед процедурой следует уточнить у пациента аллергологический анамнез.
- Строгое соблюдение плавил асептики.
- Перед пункцией выполняется внутрикожная анестезия в зоне введения иглы.
- Для блокады используют длинные иглы 10-20 см, шприцы на 10-20 мл.
- Иглу вводятся медленно, чтобы избежать повреждения нервов и сосудов.
- После процедуры пациенту рекомендован постельный режим на 1-2 часа.
Процедуру проводят в кабинете врача в проктологическом/гинекологическом кресле или на кушетке (пациентка укладывают на бок, подтягивая колени к животу). [3]
Блокаду выполняют длинной иглой, вводя анестезию на 2 см в сторону и вентрально от вершины копчика, в направлении первого и второго крестцовых отверстий. Ход иглы контролируется пальцем через прямую кишку больного. Перед первым и вторым крестцом вводят около 50 мл 0,5% раствора новокаина, максимальная доза – 150 мл 0,5% раствора.
Пресакральная новокаиновая блокада
Новокаин – это местроанестезирующий препарат. Лекарство блокирует чувствительные нервные волокна и окончания, оказывая анестетический эффект. Препарат имеет широкий спектр терапевтического применения. Его введение и всасывание в ток крови оказывает такое воздействие на организм:
- Снижает возбудимость периферических холинореактивных систем.
- Снижает образование ацетилхолина.
- Уменьшает спазмы гладкой мускулатуры.
- Снижает возбудимость сердечной мышцы и моторных зон коры головного мозга.
- Токсические дозы вызывают возбуждение и паралич ЦНС.
Пресакральная новокаиновая блокада назначается для снижения или полного купирования болевого синдрома. Процедуру проводят при различных неврологических, хирургических и травматологических патологиях.
Показания к проведению блокады:
- Травмы конечностей.
- Повреждения таза и грудной клетки.
- Обморожения.
- Почечная и печеночная колика.
- Острый геморрой.
- Травмы крестца.
- Акушерско-гинекологические заболевания и другое.
Попадая в организм, новокаин быстро гидролизуется, образуя фармакологические активные вещества: диэтиламиноэтанол и парааминобензойную кислоту. Препарат обладает быстрым и в тоже время кратковременным действием. Для уменьшения его всасывания и пролонгации действия, при проведении местной анестезии к раствору добавляют раствор адреналина гидрохлорида 0,1% (1 капля на 2-10 мл новокаина). [4]
Если препарат используется для местной анестезии, то его количество и концентрация напрямую зависят от характера оперативного вмешательства, способа введения, массы тела пациента. Процедура не проводится при аллергических реакциях на новокаин, перитоните, системных инфекциях, терминальном состоянии, в период беременности и для пациентов младше 18 лет.
Новокаиновая блокада оказывает комплексное воздействия как на ЦНС, так и на периферическую нервную систему. Благодаря этому кора головного мозга освобождается от сильных болевых импульсов. Уходит сильное раздражение, восстанавливается рефлекторно-трофическая функция нервной системы. В результате блокады улучшается трофика тканей и заболевание приобретает благоприятное течение. [5]
Противопоказания к проведению
Параректальные блокады ставят в область смежную/прилегающую к очагу боли, в некоторых случаях в сам очаг. Несмотря на эффективное обезболивающее действие, процедура имеет ряд противопоказаний к проведению:
- Воспалительные процессы на коже в зоне введения анестетика.
- Индивидуальная непереносимость лекарственного средства/местных анестетиков.
- Коллапс, терминальные состояния.
- Патологии, связанные с разрушением оболочки нервных окончаний (миелин).
- Абсцедирование тканей.
- Стойкая гипотензия, аритмии.
- Наличие неоперабельных новообразований.
- Кровотечения.
- Перитонит, септицемия.
Процедуру проводят в условиях амбулатории, то есть при полной стерильность. Перед проведением блокады доктор уточняет наличие у пациента вышеперечисленных противопоказаний и оценивает риск развития осложнений. [6]
Осложнения после процедуры
Параректальная лечебная блокада является малотравматичной процедурой с минимальным риском развития осложнений. В большинстве случаев проблемы возникают при нарушении правил асептики и антисептики, техники проведения и индивидуальных реакциях организма пациента.
Выделяют такие осложнения:
- Подкожные парапроктиты в местах инъекций.
- Передозировка местного антисептика и его токсическое воздействие на организм.
- Введение раствора в кровеносный сосуд (риск развития токсического эффекта. Для его предупреждения показана аспирационная проба).
- Различные анафилактические реакции.
- Инфицирование глубоких тканей (инфильтраты, абсцессы, флегмоны).
- Кровотечения.
Риск развития осложнений существенно увеличивается при введении комбинированных растворов. Для предупреждения анафилактических, токсических и других реакций, следует собирать аллергологичесий анамнез и учитывать возможность взаимодействия различных препаратов.
Последствия после процедуры
Согласно медицинской статистике, последствия после пресакральной блокады развиваются крайне редко, но необходимо помнить о риске их возникновения.
Послепроцедурные последствия делятся на две группы:
1. Местные:
- Выраженные болевые ощущения.
- Отечность.
- Кровоподтеки.
- Некроз тканей.
- Неспецифические воспалительные процессы.
2. Общие:
- Аллергические реакции (снижение артериального давления, отек, зуд, сыпь, дыхательная недостаточность).
- Токсические (головные боли и головокружение, тахикардия, коматозное состояние).
- Травматические (нарушение чувствительности, гематомы).
- Воспалительные реакции.
Лечебная блокада является высоко результативным методом обезболивания, но назначать и проводить ее может только лечащий врач. Доктор оценивание состояние пациента, возможную эффективность блокады, знакомит с техникой ее проведения и особенностями после процедурного состояния. [7]
Уход после процедуры
Параректальная блокада проводится в условиях амбулатории с использованием анестетиков. При нормальном самочувствии пациент может покинуть лечебное учреждение и вернуться к привычному образу жизни сразу после процедуры.
Крайне редко пациенты жалуются на общую слабость, головокружение и другие болезненные симптомы. В этом случае больного оставляют в стационаре до улучшения общего самочувствия (это не занимает больше часа).
Если же пресакральная блокада проводилась с целью хирургического вмешательства, то пациенту может потребоваться более длительное наблюдение и поддерживающая терапия. При этом пациента ставят в известность, что местное обезболивание действует в течение 1-1,5 часов, после чего могут возникать болевые ощущения, которые проходят в течение нескольких последующих часов.
Отзывы
Согласно многочисленным отзывам, пресакральная блокада является эффективным местным обезболивающим. При этом процедура оказывает минимальное воздействие на организм, в отличие от общего наркоза. То есть восстановление после блокады не требует усилий, а риск развития осложнений минимальный.
Источник
