Как можно проверить копчик
Боль в области копчика — распространенное явление. Не всегда определить точную причину ее возникновения возможно при простом осмотре врача. В этом случае назначают уточняющие обследования, одним из которых является УЗИ копчика (ультразвуковое исследование).
Показания к назначению
Важно сделать УЗИ после травмы, падения или сильного удара, которые предшествовали появлению болевых ощущений. Это поможет выявить на ранней стадии нарушения в организме и предотвратить осложнения, которые могут быть опасны для жизни.
После осмотра для уточнения диагноза врач может назначить УЗИ. Эта процедура поможет быстро определить причину болевых ощущений и покажет есть ли нарушения структуры костей или новообразования.
Кроме травмы показанием к проведению УЗИ могут стать и другие симптомы:
- болевые ощущения во время разгибания спины и при наклонах;
- частые боли в пояснице и внизу спины, имеющие режущий или тянущий характер;
- боли при мочеиспускании и частые позывы для его совершения;
- болезненные ощущения, которые начинаются в копчике и отдают в верхние сегменты позвоночника;
- постоянная болезненная напряженность мышц поясницы;
- боли при сидении ровно и при попытках подняться;
- усиление боли внизу позвоночника при надавливании на копчик и при различных движениях;
- некомфортные ощущения, жжение или ощущение тяжести в области копчика.
Ультразвук применяют в случае, если у врача есть подозрение на какую-либо патологию в тканях или органах малого таза (например: опухоли или кисты, грыжи, свищи, гематомы, воспаления).
Подготовка и проведение обследования
Перед поведением процедуры УЗИ нижнего отдела позвоночника необходима подготовка, которая поможет получить максимум информации о нарушениях.
За несколько дней до посещения кабинета врача нужно отказаться от употребления в пищу продуктов, которые вызывают скопление газов в кишечнике. Необходимо исключить из рациона сырые овощи и фрукты, бобовые, газированные напитки, сладости и черный хлеб. В дополнение возможно применение лекарств для устранения метеоризма. К таким препаратам относят: Эспумизан, Пепсан-Р и т.д. Их следует принимать в течение нескольких дней перед началом исследования.
Диету также следует оговаривать заранее с врачом. А непосредственно перед самой процедурой стоит очистить кишечник. Для этого можно сделать клизму или заранее принять слабительное средство.
Перед проведением УЗИ нужно переодеться в свободную одежду, которая не должна перетягивать или сдавливать обследуемую область.
Сама процедура занимает около 10–15 минут. Как делают УЗИ: врач наносит специальный гель на обследуемую область на теле пациента и водит по ней датчиком аппарата. На мониторе компьютера доктор видит изображение этой области.
При проведении исследования специалист может задавать различные вопросы, которые необходимы для уточнения диагноза. Также часто он может попросить повернуться или изменить позу, чтобы рассмотреть какой-то фрагмент изображения подробнее.
В конце процедуры пациенту выдается несколько снимков исследуемой области и письменное заключение обнаруженных патологий.
Что позволяет определить диагностика
Ультразвуковая диагностика копчика проводится для выявления причин боли в этой области позвоночника.
УЗИ применяют для выявления патологии в тканях или органах малого таза:
- новообразования;
- синовиты;
- кисты различного вида;
- грыжи;
- опухоли;
- протрузии;
- свищи;
- гематомы;
- воспалительный процесс в желтой связке;
- другие отклонения.
Хотя в некоторых случаях принято проводить рентген или МРТ, при помощи ультразвука опытный диагност сможет также определить наличие в сегментах копчика переломы или трещины, вывихов крестцово-копчикового сочленения. Кости экран аппарата показывает как твердое тело, сквозь которое ультразвук не проникает, однако все неровности и трещины, а тем более расхождения осколков на какое-то расстояние прекрасно видны (картинка на экране будет другой).
Вывод о наличии переломов можно сделать по состоянию окружающих тканей — наличию гематом, воспалительного процесса и изменений структуры.
УЗИ, в отличие от рентгена, не наносит никакого вреда организму и может проводиться для диагностики даже маленькому ребенку при подозрении на травмы.
Заключение
В конце исследования пациент получает письменное заключение о состоянии копчика с размерами обнаруженных новообразований, дефектов позвоночника и мягких тканей вокруг него. Такое заключение врача обязательно содержит несколько снимков исследуемой области. Итог обследования – диагноз и назначение врачом подходящего лечения. Доктор может кратко пояснить пациенту полученное заключение: какие причины вызывают дискомфортные ощущения, как будет развиваться болезнь и каким образом лучше ее вылечить. Проведение ультразвукового исследования копчика.
Источник
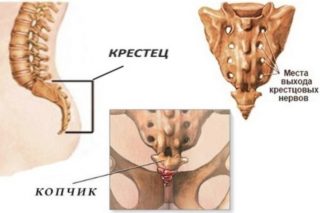
Копчик – нижний сегмент позвоночного столба, относящийся к пояснично-крестцовому отделу и входящий в число тазовых костей. Состоит из четырех сросшихся позвонков и служит человеку опорой при сидении, также к этой части позвоночника прикреплен мускульно-связочный аппарат ягодиц. Здесь расположено множество нервных окончаний, поэтому любые проблемы с копчиком способны спровоцировать выраженный болевой синдром. Выяснить его причины помогают современные исследовательские методики.
Основные методы исследования
 Копчик относится к числу зон повышенной травмоопасности в человеческом теле – его повреждают в случае падения ягодицами на жесткую поверхность – например, на асфальт при гололеде, – либо резкого толчка в автомобильных авариях. При появлении выраженного болевого синдрома в этой части позвоночного столба необходимо как можно быстрее обратиться к врачу. Такие симптомы могут означать последствие травмы (ушиба, трещины, перелома, вывиха, подвывиха) копчика, патологию копчиковой кости (остеомиелит, новообразование), либо внутреннего органа, расположенного в крестцово-копчиковой зоне тазовой области, при которой болевой синдром иррадиирует в копчик. У женщин боли могут возникнуть при здоровом копчике во время месячных – такое случается при опущении матки или в силу индивидуальных физиологических особенностей.
Копчик относится к числу зон повышенной травмоопасности в человеческом теле – его повреждают в случае падения ягодицами на жесткую поверхность – например, на асфальт при гололеде, – либо резкого толчка в автомобильных авариях. При появлении выраженного болевого синдрома в этой части позвоночного столба необходимо как можно быстрее обратиться к врачу. Такие симптомы могут означать последствие травмы (ушиба, трещины, перелома, вывиха, подвывиха) копчика, патологию копчиковой кости (остеомиелит, новообразование), либо внутреннего органа, расположенного в крестцово-копчиковой зоне тазовой области, при которой болевой синдром иррадиирует в копчик. У женщин боли могут возникнуть при здоровом копчике во время месячных – такое случается при опущении матки или в силу индивидуальных физиологических особенностей.
Чтобы с точностью определить причину болей, необходимо провести ряд исследований:
- пальпация;
- анализы крови и мочи;
- рентгенография;
- компьютерная томография (КТ);
- ультразвуковое исследование (УЗИ);
- магнитно-резонансная томография (МРТ);
- фистулография;
- сцинтиграфия – исследование, основанное на принципе радиоактивного излучения;
- миелография
Выбор исследовательской методики делает врач в зависимости от симптоматической картины. В некоторых случаях необходимо одновременное поочередное применение большинства из перечисленных диагностических методов.
Пальпация
 Ощупывание копчика врач проводит при первом приеме больного, попавшего к нему с жалобами на боли. Предварительно доктор спрашивает об обстоятельствах возникновения боли и ее характере. Для проведения пальпации копчика больного укладывают на кушетку лицом вниз, подложив под живот валик. При такой позе пациента врач может на ощупь определить возможную деформацию позвонков и зону локализации болевого синдрома. Это позволит ему сделать предположения по поводу диагноза, для подтверждения либо опровержения которых необходимы дальнейшие исследования.
Ощупывание копчика врач проводит при первом приеме больного, попавшего к нему с жалобами на боли. Предварительно доктор спрашивает об обстоятельствах возникновения боли и ее характере. Для проведения пальпации копчика больного укладывают на кушетку лицом вниз, подложив под живот валик. При такой позе пациента врач может на ощупь определить возможную деформацию позвонков и зону локализации болевого синдрома. Это позволит ему сделать предположения по поводу диагноза, для подтверждения либо опровержения которых необходимы дальнейшие исследования.
Лабораторное исследование крови и мочи
Анализы крови и мочи позволят убедиться в наличии или отсутствии в организме воспалительного процесса. На воспаление указывают такие показатели крови:
- увеличение количества лейкоцитов (лейкоцитоз);
- снижение уровня эритроцитов;
- возрастание СОЭ — скорости оседания эритроцитов;
- изменение уровня гемоглобина.
Развитие воспаления в мочеполовой зоне, которое также может быть причиной болей в области копчика, определяется в первую очередь по количеству эритроцитов и лейкоцитов в составе урины. Значение имеют и такие показатели, как цвет, запах, прозрачность, уровень белка.
Виды рентгеновского исследования копчика
 Одновременно с лабораторными анализами проводится инструментальное обследование. В первую очередь больному делают рентген, так как определить повреждение копчика проще всего таким методом. К процедуре необходимо подготовиться заранее, если назначено плановое исследование или рентген здорового копчика. Поскольку перед копчиковой костью находится прямая кишка, необходимо освобождение кишечника с помощью очистительной клизмы. Если речь идет об острой травме, полученной в результате падения с большой высоты либо автомобильной аварии, допустим рентген копчика без клизмы. Снимки делают в нескольких проекциях: при положении больного на спине, на боку, либо лежа под определенным углом.
Одновременно с лабораторными анализами проводится инструментальное обследование. В первую очередь больному делают рентген, так как определить повреждение копчика проще всего таким методом. К процедуре необходимо подготовиться заранее, если назначено плановое исследование или рентген здорового копчика. Поскольку перед копчиковой костью находится прямая кишка, необходимо освобождение кишечника с помощью очистительной клизмы. Если речь идет об острой травме, полученной в результате падения с большой высоты либо автомобильной аварии, допустим рентген копчика без клизмы. Снимки делают в нескольких проекциях: при положении больного на спине, на боку, либо лежа под определенным углом.
Противопоказанием к проведению рентгена может стать беременность – так как копчик расположен в тазовой зоне, есть риск облучения плода во время процедуры. В этом случае рентген при подвывихе копчика или его переломе можно заменить на ультразвуковое исследование (УЗИ).
Также с помощью рентгена проводится миелография – рентгеновское исследование копчиковой зоны с использованием контрастного вещества, вводимого в субарахноидальное пространство. Оно позволяет выявить отклонения в движении спинномозговой жидкости, вызванное наличием новообразований. В число противопоказаний к подобному способу обследования, помимо беременности, входят тяжелые формы артрита и анатомические дефекты позвоночника.
С использованием контрастного вещества проводится и фистулография – рентген фистулы (свища), возникающего при пилонидальной кисте копчика. Данный вид обследования противопоказан при кровянистых выделениях из свищевого отверстия, воспалительных процессах в данной области и индивидуальной непереносимости контраста.
Дополнительные методы инструментального обследования
 При сцинтиграфии копчика пациенту вводят быстрораспадающиеся радиоактивные изотопы, имеющие свойство накапливаться в опухолевых клетках. Затем его помещают в специальную гамма-камеру, которая регистрирует повышенное радиоактивное излучение проблемной зоны, давая врачу возможность подробно рассмотреть ее. Методика используется для обнаружения злокачественных новообразований. Противопоказания такие же, как при рентгене.
При сцинтиграфии копчика пациенту вводят быстрораспадающиеся радиоактивные изотопы, имеющие свойство накапливаться в опухолевых клетках. Затем его помещают в специальную гамма-камеру, которая регистрирует повышенное радиоактивное излучение проблемной зоны, давая врачу возможность подробно рассмотреть ее. Методика используется для обнаружения злокачественных новообразований. Противопоказания такие же, как при рентгене.
Ультразвуковое исследование проводится в тех случаях, когда другие способы обследования по тем или иным причинам не рекомендуются. В результате могут быть выявлены смещения позвонков – симптомом таких патологий становится хронический болевой синдром в области копчика. Иногда УЗИ копчика при хронической тазовой боли показывает наличие кист и других новообразований.
Компьютерная и магнитно-резонансная томография, которую часто используют при обследовании копчика, дает трехмерное цветное изображение. Рассмотрев его на мониторе, врач быстрее понимает, в чем может быть причина болевого синдрома. Томографы бывают двух типов: закрытые и открытые – для людей, страдающих клаустрофобией. Противопоказанием к прохождению такого рода обследования может стать наличие в организме пациента кардиостимулятора либо металлического импланта – например, пластины, установленной с целью фиксации костных обломков при переломе. При отсутствии ограничений КТ и МРТ допустимы для людей любого возраста и состояния. Не требуют какой-либо специальной подготовки.
Проведение обследований на столь обширной инструментальной базе позволяет выявить практически любые формы патологии копчика. Главное, сделать их своевременно.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Такое диагностическое исследование, как рентген копчика, прописывают не очень часто, а лишь при наличии жалоб больного на неприятные ощущения или боли в данном участке позвоночника. Само исследование несложное и может быть выполнено практически в любом поликлиническом учреждении, в котором имеется рентгенологическая аппаратура. Рентген копчика – это информативный диагностический метод, помогающий определить многие костно-суставные патологии в соответствующей области позвоночного столба.
Показания
Рентген – это распространенный диагностический метод, который базируется на применении гамма-луча. Способ настолько популярный и доступный, что его применяют практически в любой поликлинике и в частных лечебно-диагностических учреждениях. И это неудивительно, ведь рентген имеет ряд преимуществ, таких как результативность (информативность), простота выполнения и финансовая доступность.
Рентген копчика назначают в случае подозрения травмы указанной зоны, либо воспалительного процесса. Можно выделить показания к выполнению данного исследования в следующий список:
- выраженное кровоизлияние в области копчика;
- боль, ощущение давления или онемения в области копчика; [1]
- видимое позвонковое смещение в нижней части спины;
- подозрение вывиха, подвывиха или перелома копчика;
- заболевания органов малого таза;
- нарушения мочеиспускания или дефекации;
- ограниченная двигательная способность в нижней части спины;
- ощущение скованности движений в нижних конечностях;
- подозрение межпозвоночной грыжи;
- воспалительные заболевания нижнего отдела позвоночника;
- подозрение онкопатологии.
Рентген копчика в целях профилактики может быть назначен только пациентам, которые в силу профессиональных или других особенностей вынуждены продолжительное время проводить в положении сидя. В обязательном порядке исследование выполняют людям, упавшим с высоты на ноги или нижнюю часть спины.
Рентген копчика актуален и при дегенеративных процессах в данной зоне.
Подготовка
Рентген копчика – это технически несложная процедура. Тем не менее, к ней нужно заранее подготовиться – за исключением случаев экстренного порядка, когда пациентов доставляют в травмпункт с тяжелыми травмами.
При плановом проведении рентгена копчика лучше предварительно провести подготовку к исследованию. Это необходимо для гарантии получения достоверной информации на снимке.
Подготовка состоит из таких этапов:
- За 2-3 дня до выполнения рентгена копчика необходимо пересмотреть свой рацион питания и исключить из него тяжелые (жирные, трудно перевариваемые) блюда, а также продукты, способные вызвать брожение и повышенное газообразование в кишечнике. Желательно временно отказаться от гороха, белокочанной капусты, сладостей и дрожжевой выпечки, минеральной воды, сухофруктов, цельного молока. Важно в эти дни не переедать.
- За день до исследования очищают кишечник при помощи клизмы. Можно использовать чистую теплую воду или настой ромашки. При сильных скоплениях каловых масс дополнительно разрешается принять слабительный препарат (например, Дюфалак).
- Накануне процедуры разрешается легко перекусить. А вот отправляться на диагностику лучше с пустым желудком.
Отправляясь в рентгенологический кабинет, следует оставить дома все металлические аксессуары и украшения. Желательно надеть удобную одежду, которую можно будет легко снять и не менее легко и быстро надеть. Если имеются несъемные металлические имплантаты, которые могут помешать исследованию, то лучше сразу сообщить о них доктору.
Клизма перед рентгеном копчика
Очищение кишечника перед выполнением рентгена копчика – это важная мера, обеспечивающая качество снимка. Конечно же, можно сделать снимок и без предварительной постановки клизмы, однако в такой ситуации будет присутствовать риск некоторого искажения изображения.
Клизму перед рентгеном не проводят:
- в экстренных случаях при тяжелом состоянии пациента;
- при лихорадке, высокой температуре тела;
- при поносе;
- при воспалительных заболеваниях кишечника (в том числе прямой кишки);
- при болях в животе, тошноте неясного происхождения;
- после недавнего инфаркта или инсульта;
- при внутреннем кровотечении.
Если клизма все же показана, то её оптимально выполнять при помощи кружки Эсмарха – вместительного сосуда, который поднимается на определенную высоту, создавая оптимальное давление воды.
Очищение кишечника клизменным методом выполняется теплой чистой водой или травяным настоем (ромашка, календула). Объем используемой жидкости прямо пропорционален массе тела: чем больше вес, тем больший объем жидкости используют. Как правило, для одной клизмы для взрослого человека достаточно от 1 до 2-х литров воды. [2]
Вот как происходит постановка клизмы:
- клизменную систему заполняют жидкостью;
- зажимают трубку и подвешивают емкость с водой на оптимальной высоте;
- готовят место для процедуры – например, застилают клеенку;
- наносят на наконечник немного вазелинового или растительного масла;
- пациент укладывается на бок или принимает коленно-локтевую позу, после чего ему вводят в прямую кишку наконечник клизмы (примерно на 8-10 см), отпускают зажим и постепенно вливают необходимый объем жидкости;
- далее наконечник изымают;
- пациент по возможности должен удерживать жидкость в кишечнике не меньше пяти минут.
Если на любом из этапов самочувствие пациента ухудшается, появляются боли и пр., то процедуру прекращают.
Для более комфортного выполнения клизменного очищения кишечника следует обращать внимание на следующие моменты:
- при появлении боли в ходе введения воды в кишечник необходимо ослабить скорость подачи;
- не следует использовать для клизмы холодную и горячую воду (оптимально – от +27 до +38°C);
- обязательно не забывать о смазывании наконечника вазелином или растительным маслом;
- важно выполнять процедуру плавно, без спешки, спокойно.
Если возникают какие-либо проблемы с постановкой клизмы перед рентгеном копчика, либо имеются противопоказания, то можно посоветоваться с доктором: в некоторых случаях разрешается проводить очищение кишечника при помощи слабительных препаратов или микроклизм (Микролакс и пр.).
Техника проведения рентгена копчика
Рентген копчика обычно охватывает крестцово-копчиковую зону. Исследование выполняют в горизонтальном положении: пациента укладывают на специальную кушетку (стол). Возможно получение снимков из разных позиций или положений тела, что заранее оговаривается с доктором:
- Рентген копчика в прямой задней проекции выполняется следующим образом. Пациент ложится на спину, ноги сгибает в коленном и тазобедренном суставах (или только в коленях). Руки вытягивает вдоль тела.
- Рентген копчика в боковой проекции выполняется из положения на боку. Пациент поднимает верхние конечности и заводит их за голову. Нижние конечности находятся под небольшим углом.
- Косая проекция используется редко и только для уточнения функциональности того или иного сочленения.
В ходе рентгена врач может сделать один или два снимка. Если возникают сложности визуализации отдельных сегментов и сочленений, доктор может направить пациента на вспомогательную диагностику – к примеру, МРТ или компьютерную томографию. [3]
Как делают рентген копчика?
Непосредственно перед проведением рентгена копчика больной заходит в кабинет, освобождается от всех металлических предметов и аксессуаров (часы, цепочки, пирсинг-украшения и пр.), снимает одежду, которая может помешать получению изображения необходимой области тела.
Далее пациент ложится на специальный стол или кушетку при рентгеновском аппарате таким способом, чтобы сканирующий прибор находился над нижней частью спины. При необходимости специалист-рентгенолог поправит позицию и даст соответствующие рекомендации.
В процессе процедуры выполняются снимки в требуемой проекции. Если таких проекций несколько, то доктор будет информировать пациента о необходимости смены положения туловища.
Как правило, весь сеанс диагностики при рентгене копчика занимает не более 15 минут.
После процедуры рентгенолог проявляет пленку, рассматривает снимок, составляет описание и выдает результаты на руки пациенту или отправляет лечащему доктору, который ранее выдал больному направление. В свою очередь, лечащий врач по итогам диагностики устанавливает окончательный диагноз и прописывает соответствующее лечение. [4]
Что показывает рентген копчика?
Рентген копчика помогает рассмотреть травматические повреждения или воспалительные процессы. Чаще всего с его помощью диагностируют такие патологии:
- Гематома копчика – это излитие крови в ткани вследствие ушиба. Кровоизлияние в данной области, как правило, не рассасывается, поэтому может потребоваться небольшое хирургическое вмешательство – прежде всего, для исключения развития воспалительного процесса с нагноением. Рентген копчика в данном случае помогает доктору оценить тяжесть повреждения и вероятность развития осложнений.
- Крестцовый вывих – это патологическая деформация, обусловленная травмой копчика. Основными признаками патологии считается выраженное внешнее смещение, боль при прощупывании, отек и щелчки (хруст) при попытках двигаться.
- Перелом копчика – это одна из наиболее сложных травматических патологий, которая может быть и открытой, и закрытой. При открытом переломе присутствует сильнейший болевой синдром, а закрытый перелом сопровождается симптоматикой разной интенсивности, в зависимости от сложности повреждения. Зачастую на рентгене копчика не удается досконально рассмотреть проблему, поэтому врач дополнительно назначает компьютерную томографию.
В ходе рентгена копчика также можно выявить другие патологии – в частности, опухоли, остеохондроз, воспалительные процессы, грыжевые выпячивания и пр. [5]
Перелом копчика на рентгене
Перелом копчика может быть следствием падения на твердую поверхность (асфальт, плитку, лед), либо результатом непосредственного прямого удара. Женщины иногда получают травму копчика в процессе родов. Считается, что пациенты женского пола чаще страдают подобными травмами – прежде всего, из-за большей ширины бедер. Получается, что копчик у женщин более уязвим.
Перелом копчика сопровождается сильнейшими болями: сидеть практически невозможно. В нижней части спины могут формироваться гематомы, а боли беспокоят, в том числе, и во время дефекации. При несильном повреждении отмечаются болезненные ощущения при половом контакте.
Перелом копчика часто сочетается с вывихом (о нем так и говорят – «переломовывих»), со смещением фрагментов в зависимости от направления повреждающей силы по отношению к оси копчика, что становится заметно на рентгене. При смещении обычно повреждаются мышцы и связочный аппарат.
Ушиб копчика на рентгене
Часто случается, что люди падают и повреждают самый нижний сегмент позвоночника – копчик. Этот участок являет собой ряд соединенных между собой позвонков, который у наших предков представлял собой не что иное, как часть хвоста. Специалисты относят копчик к одному из наиболее уязвимых отделов позвоночника. Именно поэтому ушибы этого участка зачастую диагностируют у пациентов любого возраста, и особенно зимой – в гололед.
Небольшой ушиб копчика как таковой на рентгеновском снимке не отображается. Исследование проводят для того чтобы исключить более сложные повреждения позвоночного сегмента – в частности, перелом (который, к слову, случается относительно редко) или вывих. От результатов рентгена копчика будет зависеть масштаб лечебный мероприятий.
Угловая деформация копчика на рентгене
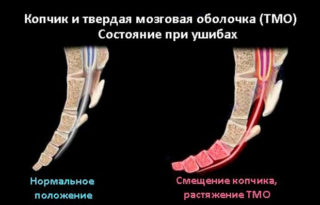
Сильный ушиб копчика может сопровождаться резким отклонением его в сторону, прямо противоположную направленности действия травмирующего фактора. При этом крестцово-копчиковые связки остаются неповрежденными. Более легкое травматическое воздействие сопровождается возвращением копчиковых позвонков непосредственно после завершения влияния повреждающей силы.
Если в зоне травмы образуется обширная гематома, то она может сдавливать окружающие ткани и нервные окончания, что влечет за собой не только появление болей, но и угловую деформацию копчика. Если в указанной области происходит формирование рубцовой ткани, то такая деформация становится затяжной (хронической), что отчетливо рассматривается на рентгеновском снимке.
При частичном повреждении крестцово-копчикового связочного аппарата на фоне гематомы может дестабилизироваться одноименное сочленение, вследствие чего повышается его подвижность.
Противопоказания к проведению
При экстренной необходимости рентген копчика назначается практически без ограничений. Однако возможные риски все же существуют. К примеру, исследование не рекомендуют проводить:
- во время беременности и грудного вскармливания;
- при диагностированном туберкулезе (вне зависимости от стадии процесса);
- пациентам с психическими нарушениями;
- пациентам с выраженным ожирением.
Относительными противопоказаниями могут стать ранний детский возраст, острые заболевания сердечно-сосудистой системы, болезни щитовидной железы.
Не рекомендуется слишком частое выполнение рентгена (оптимально – 1-2 раза в году). [6]
Что лучше? Рентген или МРТ копчика?
Пациенты, которые столкнулись с необходимостью оценки состояния копчика, зачастую задумываются: что лучше, информативнее и безопаснее – рентген или магнитно-резонансная томография? Действительно, указанные диагностические методы сильно отличаются, и об этом необходимо иметь представление каждому пациенту.
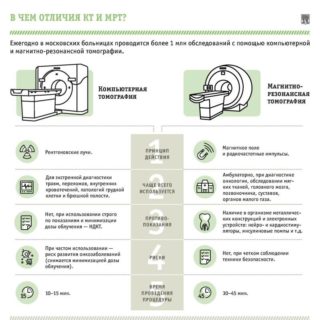
МРТ применяют для диагностики различных патологий в тканях. Благодаря МРТ, удается дать оценку состоянию внутренних органов, мягкотканных и сосудистых структур, определить доброкачественные или злокачественные опухолевые процессы. Главное отличие МРТ от рентгена заключается в возможности получения снимков органов в необходимой плоскости и с трехмерным изображением.
Рентген назначают для выявления нарушений со стороны костно-мышечного аппарата, поэтому при травмах копчика это исследование более уместно. К тому же, рентгенологическая диагностика более доступна и отличается малой стоимостью по сравнению с дорогой МРТ. [7]
Если говорить о вредности, то рентгеновское излучение, безусловно, более вредно – если проводить его часто, либо делать одновременно много снимков в разных проекциях. А вот МРТ не делают пациентам с клаустрофобией и несъемными металлическими имплантатами. Учитывая все «за» и «против», можно сказать следующее: если требуется диагностировать неосложненную травму и сделать всего 1-2 снимка, то целесообразнее сделать рентген копчика. МРТ показано при сложных заболеваниях, с вовлечением в процесс мягких тканей и сосудов.
Источник
