Кровь из носа боль в пояснице

Почему идет кровь с носа интересует многих, так как с таким явлением сталкивался, наверное, каждый человек. Но стоит ли бить тревогу или какие действия предпринимать в такой ситуации знают не все. Если такое состояние произошло по причине обыкновенной травмы сосудов носовых ходов, то паниковать не следует. Но если основанием возникновения патологии послужили более существенные проблемы со здоровьем, рекомендуется обратиться к специалистам и тщательно заняться лечением.
Основные причины носовых кровотечений
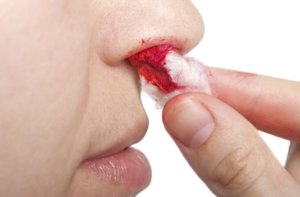
Кровотечение из носа может быть вызвано как физиологическими, так и патологическими причинами
Существует множество факторов, способствующих появлению крови из носа, однако механизм их во всех случаях одинаков. Происходит повреждение сосудов слизистой носа, в связи с чем и появляется кровь.
Причины, вследствие которых возникают подобные патологические состояния, могут быть связаны с внешними факторами или являться следствием проблем со здоровьем.
Внешние причины могут быть такими:
- Чрезмерно сухой воздух. Кровь из носа может появиться, если воздух в помещении становится сухим, что провоцирует пересыхание слизистой носа. Мелкие сосуды склеиваются между собой, утрачивают свою эластичность и ломаются. Зачастую с таким явлением сталкиваются маленькие дети и подростки.
- Перегрев. Солнечный или тепловой удар часто провоцируют возникновение носовых кровотечений. Помимо этого, у пострадавшего появляются сильные боли в голове, потеря ориентации в пространстве, шум в ушах.
- Перепады атмосферного и барометрического давления. Такая проблема может возникнуть, когда человек оказывается на глубине или на высоте.
- Отравление организма ядовитыми парами или токсическими газами. Отравляющие вещества, попадая на слизистую носа, становятся причиной термических или химических ожогов.
- Сильное чиханье или кашель могут спровоцировать образование сильного давления в области носовых ходов, что и приводит к кровотечению.
- Прием некоторых медицинских препаратов, в частности антигистаминных или назальных средств – одна из лидирующих причин носовых кровотечений.
Вторая группа причин может быть связана с заболеваниями внутренних органов. Обычно носовые кровотечения возникают вследствие нарушений работы дыхательной или кровеносной системы.
Подробнее о том, почему возникает носовое кровотечение и как его остановить можно узнать из видео:
Причинами появления крови из носа у детей, подростков и взрослых людей являются:
- Последствия после полученных травм. Травмы, падения, ушибы, приводящими к переломам хрящевой ткани, часто провоцируют кровотечения. Помимо этого, пациент на месте пораженного участка чувствует боль. Наблюдается отечность.
- Болезни ЛОР-органов. Аденоиды, синуситы, риниты, гаймориты – патологии, зачастую являющиеся основной причиной образования кровянистых выделений из носа.
- Полипы и новообразования. От такой патологии часто страдают как женщины, так и мужчины. Кровь из носа может сигнализировать про наличие доброкачественной или злокачественной опухоли.
- Гипертония. У людей, страдающим от повышенного артериального или внутричерепного давления, нередко наблюдается носовое кровотечение. Однако в данном случае это явление принято считать благом, так как не приводит к страшным последствиям, таким как инсульт.
- Нехватка витамина С. Результатом отсутствия данного витамина часто становится рыхлость и ломкость сосудов, что и приводит к возникновению описываемой проблемы.
- Попадание инородных предметов или паразитов. Чаще всего такое явление наблюдается у маленьких детей. Кровь из носа у них может пойти после купания в водоеме, когда в нос попадают различные насекомые или паразитические организмы.
Факторами проявления носового кровотечения также являются:
- изменения сосудистой стенки, возникающих при туберкулезе, гриппе, ветрянке, кори
- гормональные нарушения, часто проявляющиеся в подростковом периоде, при беременности или во время менопаузы
- заболевания крови
- эмфизема легких
- опухоль надпочечников
- нервные переживания и расстройства
- физическое или эмоциональное переутомление
Причина кровотечения может оказаться как серьезной, так и незначительной. Любой случай требует обращения за помощью к специалистам во избежание печальных последствий.
Причины носового кровотечения у детей

Заболевания ЛОР-органов могут стать причиной частых носовых кровотечений у детей
У детей причины такого состояния различные. Среди них выделяют:
- анемия
- высокое давление
- заболевания, вызванные бактериями или вирусами
- частое применение сосудосуживающих капель
- нехватка витаминов
- наличие патологий, в результате которых нарушается свертываемость крови
- не до конца сформированные сосуды
При появлении крови из носа у маленьких детей не нужно впадать в панику. В таких случаях нужно предпринимать меры как при оказании помощи взрослым. Если остановить кровь в первые 10 минут не удалось, нужно вызывать врача. Если кровотечение очень сильное, обращаться за помощью в скорую помощь необходимо уже через 5 минут.
Общая клиническая картина
Носовое кровотечение, причиной которого явилось мелкая травма, чаще всего не сопровождается дополнительными симптомами и в скором времени прекращается.
Однако наличие серьезного заболевания часто является основанием появления крови из носа, поэтому предупреждающими сигналами должны стать следующие клинические проявления:
- наличие сильного шума в ушах
- головокружения
- пониженное артериальное давление
- головные боли
- чувство щекотания в носу
- слабость и одышка
Наличие хотя бы одного признака должно стать весомым поводом консультирования с врачом.
Правила оказания первой помощи

При несильном носовом кровотечении нужно пальцами прижать крылья носа к переносице
Кровь с носа – феномен распространенный, однако многие не владеют достаточной информацией, как справиться с данной проблемой и оказать пострадавшему помощь. Вмешательство медиков потребуется в случае долговременного кровотечения, но, если оно кратковременное и безболезненное, здесь можно справиться и самостоятельно.
Самостоятельные действия заключаются в следующем:
- больному необходимо обеспечить сидячее положение и покой
- ноги пострадавшего разводятся, а голова наклоняется вперед таким образом, чтобы кровь свободно вытекала
- от тугого пояса, стягивающего бюстгальтера или воротника, препятствующих свободному прохождению воздуха, нужно избавиться
- к переносице прикладывается холодное полотенце или лед
- от попавшей в носоглотку крови необходимо избавляться, то есть сплевывать ее
- при наличии слабого кровотечения можно на несколько минут прижать крылья носа, пока кровь не остановится
- при сильном кровотечении в носовые ходы необходимо поместить смоченные перекисью водорода ватные тампоны
- если причиной кровотечения стал перегрев, пострадавшему нужно обеспечить прохладу и тень, а тепловой удар потребует срочной госпитализации
- если больной потерял сознание, его нужно положить на спину, а голову повернуть в сторону и дождаться скорой помощи
Если человек не уверен в правильности своих действий, лучше будет вызвать врача.
Запрещенные действия при носовом кровотечении
Есть несколько запрещенных действий, которые навредят больному. При носовом кровотечении нельзя:
- голову больного запрокидывать назад, так как в таких условиях кровь может оказаться в дыхательных путях, пищеводе, а при попадании крови в глотку возникает рвота
- делать сильные наклоны головой, что приводит к усилению кровотечения
- сморкаться
- принимать горизонтальное положение
Неосторожное действие может привести к плачевным последствиям, поэтому лучше дождаться врача, который и предпримет необходимые действия.
При каких симптомах нужен врач?

Кровь из носа долго не останавливается? – Нужен врач!
Наличие у человека слабых сосудов или хронических заболеваний не потерпит промедления. Ждать, когда кровь сама перестанет идти, не стоит. Нужна неотложная помощь, чтобы все необходимые действия выполнил врач.
Срочная помощь врача потребуется, если у пострадавшего:
- высокое давление
- травма носа
- появились болевые ощущения
- деформация кости
- имеются подозрения на перелом носа
- предобморочное состояние
- сахарный диабет
- наблюдается сильное кровотечение
- обнаружены проблемы со свертываемостью крови
- началась рвота с кровью, сигнализирующая о наличии серьезных травм определенных внутренних органов
Сильные носовые кровотечения предполагают помещение больного в стационарное отделение. Потребуются консультации с эндокринологом, гематологом и неврологом.
При регулярных носовых кровотечениях, образования синяков, кровоточивости десен или головных болей потребуется помощь ЛОР-врача. Первичный осмотр специалиста предполагает тщательное обследование полости носа, так как причиной проблемы могут быть инородные предметы, наличие полипов или новообразования. Возможно потребуется сдать анализ крови.
Эндокринолог, иммунолог, гематолог и онколог назначат ряд диагностических мероприятий, а в случае необходимости и курс эффективной терапии.
Продуктивной может оказаться дыхательная гимнастика. Нужно несколько раз выполнить глубоких вдохов и выдохов, поочередно зажимая то правую, то левую ноздрю. Усложнить упражнение можно так: задерживать на вдохе воздух на 5 секунд.
Рекомендуется постоянно промывать нос растворами йода, морской соли, травяными настойками, особенно полезной окажется ромашка.
При постоянных кровотечениях из носа рекомендуется:
- хорошо питаться
- чаще отдыхать
- увлажнять воздух в помещении
Разовое кровотечение из носа, обусловленное видимыми факторами, не должно вызывать беспокойств. Но если такое происходит регулярно, визита к врачу не избежать. Здесь важно избавиться не только от симптомов, но и заняться лечением болезни, которое и спровоцировало патологическое состояние.
Источник
Коронавирусная инфекция является своего рода лотереей, которая может дать не только осложнения, но и различной отдаленности последствия после выздоровления.
Восстановительный период после перенесенной инфекции может занимать от месяца до года. Все это время могут сохраняться или появляться признаки сбоев работы самых разных органов и их систем.
Нервная система
- Еще во время активной фазы болезни происходит потеря обоняния, вкуса и (у части больных) слуха. Эти симптомы могут сохраняться у переболевших до двух месяцев после получения отрицательных тестов и клинического выздоровления.
- Некоторый процент людей, перенесших ковид (не зависимо от степени тяжести, пола, возраста), в первые два месяца после выздоровления начинает страдать от извращения вкуса и восприятия запахов:
- Чаще всего реакция возникает на мясо, яйца, молочные продукты и биологические жидкости.
- Основные жалобы — стойкий гнилостный запах, иллюзия горечи, пережженности или прогорклости.
- Состояние сохраняется до двух месяцев и постепенно проходит.
- Такие изменения восприятия лишают стимуляции миндалевидное тело, гиппокамп и орбитофронтальную кору головного мозга. Это ведет к плохой регуляции эмоций, снижению памяти, способности к обучению.
- Расстройства мышления, памяти, способности к обучению могут возникать и из-за воспаления и нарушения кровоснабжения центральной нервной системы. Это сопровождается:
- головной болью,
- головокружениями,
- неустойчивостью при ходьбе вплоть до падений,
- проблемами с памятью,
- снижением концентрации внимания.
- Пожилые пациенты могут начать страдать спутанностью сознания, бредом или деменцией, даже если им удалось бессимптомно переболеть.
- Падает уровень дофамина — нейротрансмиттера, подкрепляющего мотивацию к активной деятельности. Как следствие, теряется интерес к жизни: от приема пищи до производительного труда. Падение серотонина провоцирует депрессию и тревожность.
- У пациентов, находившихся на ИВЛ, могут отмечаться скачки внутриглазного и внутричерепного давления (с выраженной головной болью, тошнотой или рвотой) из-за длительного неудобного положения головы, затрудняющей венозный отток. Также неподвижность может стать причиной полинейромиопатии — болей и нарушения двигательной активности конечностей.
- На фоне остаточных поражений вегетативной части нервной системы часть пациентов сильно потеет, у части держится субфебрильная или пониженная температура (см. температура при ковиде).
Синдром, имитирующий фибромиалгию, наиболее часто сохраняется у перенесших ковид. При этом:
- мышечная слабость и боли в отдельных группах мышц,
- подергивания отдельных мышечных волокон,
- хроническая усталость,
- бессонница,
- нарушаются память и внимание,
- депрессия,
- может быть тревога,
- болит голова,
- головокружения,
- утренняя скованность,
- нарушение чувствительности конечностей,
- синдром раздраженного кишечника или мочевого пузыря.
Дыхательные проблемы
Еще совсем недавно считалось, что основной проблемой излечившихся после легочных поражений станет фиброз (замещение соединительнотканным рубцом ткани легкого). Но этот вариант последствий оказался отложенным во времени. На сегодня еще не накоплен материал о случаях статистически значимого фиброза по данным контрольных КТ. Должно пройти от трех месяцев до года, чтобы достоверно судить о развитии фиброзирующего процесса.
Достоверно у вылечившихся от острого ковида средне тяжелой или тяжелой форм (легочные изменения от КТ1 и выше) сохраняются кашель и одышка:
- Кашель чаще сухой или с небольшим объемом прозрачной мокроты. Нередко от приступов изнурительного кашля болит грудная клетка.
- Часто наблюдается только першение в горле, чувство онемения слизистой и покашливание, как при аллергии. Это связано с тем, что вирус изменил состояние и чувствительность слизистой дыхательных путей.
- У лиц с сопутствующими патологиями легких (ХОБЛ, бронхоэктатическая болезнь) может повторно присоединяться бактериальная инфекция, изменяющая цвет мокроты на зеленый.
- Одышка тем выраженнее, чем больше очагов не рассосалось в легких или чем обширнее участки, пораженные фиброзом. Она может появляться только в нагрузке или присутствовать в покое, нарушать сон.
Кожа
Во многих тканях ковид вызывает процессы аутоиммунного воспаления из-за схожести белков вируса и отдельных белков человека. В коже эти процессы реализуются по типу васкулита. Результатом становятся кожные высыпания на фоне воспаления, микротромбоза и мелких очагов отмирания.
Даже у переболевших в легкой форме могут встречаться красные пятна и усиления венозного рисунка на конечностях или пальцах, их отечность. Все другие типичные поражения можно разделить на несколько вариантов:
- розовый лишай — розовые пятна на туловище и конечностях, которые постепенно начинают по центру шелушиться мелкими чешуйками,
- повторяющиеся волдырные высыпания типа крапивницы,
- бугорки или точечные сыпи.
Волосы, как кожный придаток, также страдают. Наблюдается усиленное выпадение волос, связанное с одной стороны с явлениями васкулита, с другой — с применением лекарственных препаратов (антикоагулянтов, антибиотиков и др.).
- Реальные цифры смертности от ковид в России
- Новости: ковид и его лечение грибом чага
- Нетипичные симптомы коронавируса, этапы болезни
- Пневмония при коронавирусе
- Нобазит при коронавирусе
- Боль в горле при ковиде
- Анализ крови при ковиде
- Цитокиновый шторм и ковид
- Коронавирус у детей
Сердце и сосуды
- Миокардит (воспаление сердечной мышцы)
может развиваться не только на пике инфекционного процесса, но и после угасания основных симптомов болезни. Его природа — аутоиммунный процесс в миокарде. На фоне субфебрилитета или нормальной температуры. Подозрение может вызывать ноющая, давящая или приступообразная боль в левой части груди. Также характерны учащение пульса или его перебои, сильная слабость и утомляемость, одышка при физической нагрузке или в покое, синюшность кожи, понижение АД, отеки на ногах, в области лица, на передней брюшной стенке. Также описаны случаи развития миокардиопатии.
- Тромбообразование
характерный для коронавируса процесс, который может продолжаться даже после выздоровления. Также могут отрываться ранее образовавшиеся тромбы. Их миграция в коронарные сосуды приводит к ОКС, в сосуды мозга — к ишемическому инсульту.
- Острый коронарный синдром (нестабильная стенокардия или инфаркт миокарда)
болевой приступ в груди длительностью более 20 минут. Болит грудная клетка за грудиной или в области сердца сжимающей острой болью. Она может возникнуть при физической нагрузке или в покое, отдавать в левую руку, несколько пальцев, нижнюю челюсть. Может болеть спина между лопатками. Дополнительно беспокоят бледность, потливость, страх смерти, может наблюдаться утрата сознания. Требуется вызов СП. Так как исходно уровень основного маркера повреждения миокарда, тропонин, при коронавирусной инфекции выше нормы, помимо тропонинового теста следует определять уровни миоглобина и креатинфосфокиназы, выполнять пациентам ЭКГ-мониторирование, определять уровни С-реактивного белка СРБ, прокальцитонина, натрий-уретического пептида. Перед восстановлением проходимости коронарного сосуда или шунтированием требуется коронароангиография.
- Транзиторная ишемическая атака или острое нарушение мозгового кровообращения
преходящие или стойкие общемозговые и очаговые симптомы. Головная боль, тошнота и рвота дополняются расстройствами сознания (от легкой оглушенности до комы). Очаговые симптомы зависят от расположения очага ишемии.
- Вертебробазилярный бассейн
может давать шаткость походки, двоение в глазах, дефекты зрительных полей, расстройства речи, невозможность удерживать тело в вертикальном положении, расстройства слуха, косоглазие, нарушения глотания в сочетании со слабостью в руке и ноге на противоположной от тромбоза стороне.
- Инсульт
в бассейне сонных артерий угнетает мышечную силу конечностей на одной стороне тела. Это может дополняться поражением лицевого нерва на противоположной стороне (опущение угла рта, сглаживание носогубной складки, невозможностью зажмурить глаз). Могут наблюдаться расстройства речи, утрата навыков, снижение критики. После инсульта длительно остаются разные двигательные и чувствительные расстройства.
- Тромбэмболия легочной артерии (ТЭЛА) или ее ветвей
сосудистая катастрофа, которой может осложниться ковид. Для нее типичны острые сильные боли за грудиной, ощущение удушья, синюшность лица и шеи, учащенный поверхностный пульс, падение АД и утрата сознания. При поражении мелких ветвей болевой синдром менее выражен, угроза жизни меньше. Для диагностики используется СКТ с контрастированием.
- Тромбозы вен конечностей
приводят к посинению, болям, нарушению пульсации на тыле стопы. Исходом может стать гангрена конечности. При поражении артерий отмечается побледнение конечностей, расстройство ее питания, что ведет также к отмиранию тканей.
Почки
Примерно у 30% взрослых ковид оставляет после себя расстройства мочевыделительной системы. Наиболее тяжелые нарушения функций переносят пациенты после полиорганной недостаточности или те, у кого развился иммунный нефрит. Могут наблюдаться отеки на лице и туловище, изменениями количества и цветности мочи, боли в пояснице, скачки АД, кровь в моче. Синдром раздраженного мочевого пузыря из-за поражений нервной системы проявляется учащенными позывами, эпизодами ночного недержания мочи, частым мочеиспусканием, неполным опорожнением мочевого пузыря.
Для пациентов с диабетом
Последствия коронавируса для организма пациента с сахарным диабетом могут быть очень неприятными. При несоблюдении всех требований по коррекции сахароснижающей терапии ковид может стать катастрофическим событием, приведшим к декомпенсации и сосудистым осложнениям на фоне повышения свертываемости крови. На фоне васкулита в поджелудочной железе коронавирус может стать стартом для развития сахарного диабета у тех, у кого его не было, но были предрасположены к нему.
У беременных
Риски женщин в положении выше средне популяционных из-за особенностей иммунного ответа. Возможные последствия зависят от сроков гестации:
- первый триместр примерно для 10% заболевших заканчивается замершей беременностью или самопроизвольным абортом. Любая вирусная инфекция у матери в 1 триместре может приводить к порокам развития и внутриутробной инфекции у ребенка, коронавирус не исключение.
- второй триместр может осложниться фетоплацентарной недостаточностью, задержкой развития плода, маточным кровотечением, абортом.
- 39% женщин в третьем триместре сталкиваются с преждевременными родами.
Последствия лекарств от ковида
Последствия для организма после коронавируса могут провоцироваться теми препаратами, которые больной получал во время инфекции:
- Антибиотики: азитромицин, левофлоксацин, цефалоспорины могут стать причиной псевдомембранозого колита (частого жидкого стула с примесями слизи, болями в животе). Азитромициц и левофлоксацин способны без надлежащего контроля, особенно в сочетании с гидроксихлорахином провоцировать аритмии. От левофлоксацина могут наблюдаться боли в суставах. Также могут расти АлАТ, АсАТ, которые со временем приходят в норму.
- Калетра, еще недавно применявшаяся в качестве противоковидного препарата, помимо упорной диареи вызывала тошноту, боли в спине, мышечные боли, сыпи на коже, после нее мужчины страдали эректильной дисфункцией, женщины — расстройствами менструальной функции.
- Глюкоккортикоиды (дексаметазон, метилпреднизолон) создают высокие риски изъязвления слизистой ЖКТ, повышают сахар крови.
Как оценить риски последствий
При наличии слабости и одышки через месяц или два после излечения от коронавируса следует проверить функциональные возможности легких (спирометрией, пульсоксиметрией). По результатам врач примет решение:
- О целесообразности КТ.
- Также следует выполнить ЭКГ (расшифровка), ЭХО-КС для исключения сердечных патологий.
- Целесообразно оценить биохимические показатели крови, отражающие состояние свертывающей системы, критерии воспаления и работу печени, поджелудочной железы и почек.
В случае, когда показатели не выходят за границы нормы, стоит заняться реабилитацией и, возможно, психотерапией. Самочувствие большинства перенесших ковид со временем прогрессивно улучшается. Но многим в это время требуется поддержка специалистов: врачей или психологов. Коронавирусная инфекция не всегда проходит бесследно.
Даже бессимптомный коронавирус может оставить отдаленные последствия в виде погрешностей иммунитета или склонности к аутоиммунным процессам в щитовидной железе, почках или сердце. Но даже при затянувшихся последствиях для излечившихся есть шанс на улучшение и возвращение к полноценной жизни.
Источник
