Нейрохирургия и защемление нерва
Пост опубликован: 02.06.2016
Показаниями к операциям при защемлении нервов являются:
- постоянное чувствительное выпадение, подтвержденное увеличением показателей двуточечной пробы дискриминации Вебера;
- наличие атрофии мышц;
- фибрилляции в мышцах на электромиограммах;
- неудачи после других методик лечения.
При анализе показаний к микронейрохирургическим операциям в доступной литературе обращает внимание факт, что нет четкого выделения клинических, электрофизиологических и внутриоперационных морфологических критериев для той или иной микронейрохирургической методики операции при защемлении нерва. Редким и необобщенным является определение показаний к микронейрохирургическим операциям при различных компрессионных синдромах периферических нервов.
Комбинированные декомпрессионные операции с применением микрохирургической техники используются лишь при синдроме кубитального канала, когда выявляется сочетание неблагоприятных фиброзных изменений нервного ложа, осложненное развитием псевдоневромы нервного ствола. Первый фактор диктует необходимость переднего перемещения периферического нерва, а второй — микрохирургического внутреннего невролиза. Описание операций нервной аутопластики с применением микрохирургической техники при компрессионных нейропатиях является казуистическим. В специальной литературе мы нашли два наблюдения, причем в обоих была произведена аутопластика лучевого нерва в связи с его компрессией и значительным сужением ствола. После одной из операций с использованием аутотрансплантата на икроножном нерве в отдаленном периоде был получен субоптимальный результат с восстановлением разгибания в лучезапястном суставе и сохранением умеренной гипестезии в области тыла I пальца. Для внутреннего невролиза достаточно увеличения в 3, 5 и 7 раз.
При обсуждении эффективности различных методов хирургических операций на нервных стволах при компрессионных нейропатиях возникают трудности в интерпретации результатов. Это обусловлено неоднородностью материала, различной этиологией, разной длительностью заболевания, неодинаковой степенью поражения, различным характером операций, а также различиями послеоперационной тактики ведения больных. Следует помнить и о неодинаковой длительности послеоперационных наблюдений, а также разнице шкал для оценки результатов. Поэтому в литературе отсутствует единое мнение относительно оценки эффективности различных видов оперативных вмешательств. Кроме того, выводы делались на относительно малом клиническом материале, за исключением синдрома запястного и кубитального каналов. По другим компрессионным синдромам периферических нервов практически нет обобщающих данных относительно эффективности микронейрохирургических операций. Так, при синдромах запястного и кубитального каналов некоторые исследователи приводят результаты классических декомпрессионных операций без выделения результатов в группе больных с тяжелыми клиническими формами.
С.Е. Rhoades et al. выбрали для проведения микрохирургического внутреннего невролиза 32 больных из 129 с синдромом запястного канала. У отобранных пациентов были выявлены все клинико-электрофизиологические признаки III-IV стадий заболевания. В результате авторы отметили улучшение на 22 (64%) из 34 оперированных рук, а у 10 (29%) было получено полное восстановление утраченных функций срединного нерва. Эффективность невролиза в поздних стадиях синдрома запястного канала колеблется от 64 до 95%. Микронейрохирургические операции при синдроме кубитального канала эффективны в 70-80% наблюдений.
Высокую эффективность микрохирургического внутреннего невролиза отмечают и при компрессионной невропатии поверхностной ветви лучевого нерва, а также при синдроме тарзального канала.
Общая характеристика клинических наблюдений
В клинике нервных болезней и нейрохирургии на базе Республиканской клинической больницы микронейрохирургические операции на стволах периферических нервов конечностей выполнены у 181 больного, страдающего компрессионными невропатиями, в том числе у 96 (53%) лиц мужского пола и 85 (47%) женского.
Определенную роль в развитии компрессионных невропатий играет тяжесть выполняемой работы. Большинство больных определяли свою работу как тяжелую. По нашим данным, компрессионные невропатии чаще возникали на доминантной конечности, т. е. чаще используемой в трудовой деятельности. У 91 (50,3%) были поражены нервные стволы этой конечности, у 73 (40,3%) — недоминантной и в 17 наблюдениях (9,4%) поражение локализовалось на обеих верхних конечностях.
Компрессионные невропатии чаще протекали хронически. Давность заболевания менее 6 мес до обращения к нейрохирургу отмечена у 90 (49,7%) больных, 6-12 — у 19 (10,5%) и более 12 мес — у 72 (39,8%) больных. У большинства пациентов диагностированы компрессионные синдромы в III стадии развития, меньше — в IV, и во II стадии незначительное число случаев.
Периферические нервные стволы верхней конечности были поражены значительно чаще, чем нижней. Так, компрессионной невропатией нервов верхней конечности страдали 156 (86,2%) больных, нижней — 25 (13,8%). Как видно на диаграмме (рис. 56), чаще всего вовлекались в патологический процесс нервы на уровне локтевого сустава.
На уровне лучезапястного сустава чаще был поражен срединный нерв в запястном канале, локтевого — локтевой нерв в кубитальном канале, плечевого — подкрыльцовый нерв в дельтовидной области. На уровне тазобедренного сустава чаще поражался седалищный нерв, а на уровне коленного сустава — общий малоберцовый.
Данные об объеме полученного больными консервативного лечения свидетельствуют, что большинство принимали лекарственно-физиотерапевтическое лечение по поводу корешковых синдромов вертеброгенной этиологии. Во время оперативных вмешательств нами было произведено морфологическое изучение пораженных участков нервных стволов, а также нервного ложа, что во многом определяло тактику микронейрохирургических манипуляций. По данным исследований, чаще всего определялись парастволовые спайки, динамическое ущемление, опухоли и гематомы парастволовых тканей (7,2%), иногда ложе нерва было без патологических изменений.
Тактика микрохирургических манипуляций зависела от состояния нервного ложа и изменений со стороны нервного ствола в области компрессий. Исходя из этого больным производились внутренний невролиз, эпиневротомия, внешний невролиз, комбинированная операция с использованием микрохирургической техники. У 15 (8,3%) больных с множественными формами компрессионных невропатий выполнено 18 дополнительных микронейрохирургических вмешательств.
Таким образом, компрессионные нейропатии периферических нервов конечностей встречаются почти одинаково часто у лиц мужского и женского пола. В возникновении заболевания ведущая роль принадлежит травмам, в том числе профессиональной микротравматизации. Компрессионные синдромы чаще всего развиваются у лиц трудоспособного возраста, занимающихся средней тяжести или тяжелым физическим трудом. Подавляющее большинство больных (95%) обратилось к нейрохирургу в III-IV стадиях заболевания. Компрессионные синдромы значительно чаще локализуются на наиболее функционально активной верхней конечности. Отношение поражений на верхней конечности к поражениям на нижней конечности составляет 6,2:1.
Микронейрохирургическая тактика определялась клиническими и морфологическими внутриоперационными исследованиями, исходя из которых 133 (73,5%) пациентам выполнен внутренний невролиз. В 15 (8,3%) наблюдениях произведены дополнительные микронейрохирургические операции ввиду наличия множественных форм компрессионных нейропатий.
Показания к микронейрохирургическим операциям при защемлении нервов
На основании накопленного клинического опыта и полученных результатов выработаны показания к микронейрохирургическим операциям при защемлении нервов.
Показания к микронейрохирургическому внешнему невролизу:
- неэффективность инъекционного лечения глюкокортикоидами, проведенного в 2-3 курса по известной схеме;
- рецидивирование через 2-3 мес после последнего курса лечения глюкокортикоидами;
- относительно нормальная макроскопическая картина нервного ствола с умеренным парастволовым фиброзом.
Показания к эпиневротомии:
- наличие легкой гипотрофии мышц;
- стойкие чувствительные выпадения с увеличением значения теста Вебера до 7-10 мм;
- каузалгические боли;
- умеренная псевдоневрома нервного ствола;
- сужение нервного ствола в поперечнике.
Показания к внутреннему невролизу:
- гипо- и атрофия мышц;
- увеличение значений теста Вебера до 11 мм и более;
- выраженная псевдоневрома;
- значительное сужение нервного ствола в поперечнике.
При операциях на локтевом нерве на уровне локтя необходимы комбинированные микрохиругические операции, состоящие из перемещения и невролиза:
- при наличии вальгусной деформации локтевого сустава;
- при наличии длительного подвывиха локтевого нерва;
- неблагоприятные условия нервного ложа — остеофит, костная мозоль, которые хронически раздражают нерв.
Методика микрохирургического внешнего невролиза.
После выделения компримированного участка нервного ствола приступали к ревизии парастволового пространства. Операция внешнего невролиза выполнена 23 (12,7%) больным с выраженным спаечным процессом, причем нервные стволы вовлекались на расстоянии до 2-3,5 см. Фиброз проявлялся плотными тяжистыми сращениями, которые охватывали сегмент периферического нерва. В редких случаях эти сращения были тонкими, в виде «плесени». Технические трудности во время проведения внешнего невролиза обычно не встречаются. Иссечение спаек выполняли острыми микроножницами и пинцетом биполярной микрокоагуляции. Для выполнения этой методики мы использовали увеличение операционного микроскопа в 5,7 и 12,5 раз. Этого достаточно для дифференцировки тонких спаек, точек разветвления и прохождения кровоснабжающих сосудов периферического нерва. Наш опыт показал, что нельзя мобилизовать нервные стволы для проведения внешнего невролиза и манипулировать на дорзальной стороне, ибо это может привести к повреждению сосудов, участвующих в микроциркуляции.
Методика микрохирургической эпиневротомии применялась у 24 (13,2%) больных при выявлении умеренно выраженной псевдоневромы или участков поперечной «странгуляции» нервов. Эпиневральная оболочка рассекалась продольно стволу нерва над псевдоневромой, но не более чем на 2-2,5 см. Если патологические изменения были обширнее, то эпиневротомию производили в «шахматном» порядке для предупреждения послеоперационного спаечного процесса. Увеличение 12,5 крат является вполне достаточным для иссечения эпиневральной оболочки. Ревизия подэпиневрального пространства должна выполняться под увеличением 22 крат. Если просматриваются небольшие эпиневральные сосуды, то проникать через эпиневрин следует по одну или другую сторону от них.
Методика микрохирургического внутреннего невролиза выполнялась нами наиболее часто (133 больных, 73,5%). Это было обусловлено тем, что, во-первых, 172 (95%) больных страдали компрессионными поражениями в III-IV стадиях; во-вторых, у 152 (87,3%) больных выявлялся на операции выраженный внутриствольный фиброз.
Из нашего операционного опыта можно сделать вывод, что внутренний невролиз должен выполняться только с использованием операционного микроскопа с достаточным увеличением в 12,5-22 крат.
Необходимо учитывать три основных момента в технике выполнения внутреннего невролиза: внутриствольное строение нерва, источники кровоснабжения компримированного сегмента нерва, наличие и ход разветвлений на пораженном участке.
В полифасцикулярных по строению периферических нервах, таких как, например, срединный нерв в области локтевого, лучезапястного суставов, седалищный нерв в области тазобедренного сустава, внутренний невролиз осуществляли по принципу высвобождения от фиброза фасцикулярных групп — так называемых хирургических фасцикул. Разъединяя спайки, мы не «оголяли» фасцикулы полностью. Пути проникновения в более глубокие слои нерва должны проходить по периневральному пространству с соблюдением особой осторожности, чтобы не повредить периневральные оболочки. Травматизация периневрия чревата нарушением конечного артериального кровоснабжения аксона на капиллярном уровне.
В олигофасцикулярных по строению нервах внутренний невролиз не представляет значительных технических трудностей. Однако существует опасность разрушения межфасцикулярных сплетений. Ввиду этого внутренний невролиз менее сложен для выполнения в сегментах нервов, где сплетения минимально развиты. Методика более показана в дистальных участках периферических нервов конечностей, таких как срединный, локтевой нервы на уровне лучезапястного сустава, лучевой нерв в канале супинирующей мышцы предплечья. И, соответственно, риск операции выше в более проксимальных нервных сегментах, например на локтевом нерве в области кубитального канала.
Эпиневротомию выполняли с учетом прохождения сосудов, участвующих в кровообращении нервного ствола. При синдроме запястного канала операцию производили на лучевой стороне срединного нерва в области лучезапястного канала, поскольку нерв получает кровь через ветви локтевой артерии и из сосудов поверхностной ладонной артериальной дуги. Такое же бережное манипулирование необходимо по отношению к функционально важным ветвям периферических нервов конечностей. Здесь уместны клинико-внутриоперационные сопоставления. Если, например, показанием к внутреннему невролизу служит атрофия ладонных мышц, то хирург должен начать операцию с выведения двигательной тенарной ветви срединного нерва и проследить ее ход от дистального к проксимальному до входа в состав основного ствола. Именно этот участок нерва необходимо подвергнуть внутреннему невролизу.
Методика микронейрохирургических комбинированных операций при защемлении нервов выполнена на локтевом нерве в области локтя по строгим показаниям. Она состояла из переднего подкожного перемещения ствола нерва и дополнялась внутренним невролизом. По этой методике нами оперирована первично одна больная с компрессионной невропатией локтевого нерва вследствие вальгусной деформации локтевого сустава, а также 3 больных в связи с отсутствием эффекта от микронейрохирургических декомпрессивных операций в течение 5-6 мес.
Выделим ряд особенностей выполненных операций при защемлении нервов. Во-первых, длина кожного разреза в области локтя составляла до 25-30 см. Разрез производили параллельно нерву, вдоль заднего края медиального надмыщелка на 0,5-1 см кпереди от нервного ствола. Дугообразную форму разреза выбирали, чтобы исключить возможность пересечения с медиальным плечевым и предплечевым кожными нервами. Локтевой нерв идентифицировали позади медиального надмыщелка плечевой кости. Затем пересекали «крышу» кубитального туннеля, апоневроз между обеими головками локтевого сгибателя запястья и обнажали локтевой нерв в области желобка предплечья, причем предохраняли его мышечные ветви. После этого нерв выделяли не менее чем на 8 см проксимальнее медиального надмыщелка и на 8 см дистальнее его; нервный ствол мобилизовывали вместе с одноименной артерией и веной и устанавливали под приподнятый кожно-жировой лоскут параллельно ходу срединного нерва. При этом нерв фиксировали одним эпиневральным швом к ложу для предотвращения изменения позиции перемещенного локтевого нерва. Внутренний невролиз выполняли по описанной выше методике в области псевдоневромы.
Перед операцией (86 больных) проводили электрофизиологическое исследование: 74 — электронейромиографию, 12 — классическую электродиагностику. У 13 пациентов произведена внутриоперационная электродиагностика. Стимуляционной электронейромиографией выявляли 3 показателя: скорость проведения импульса по двигательным волокнам, амплитуду потенциала действия вызванного потенциала и латентный период вызванного потенциала М-ответа. Параметры этих показаний до операции служили для уточнения уровня и степени компрессионного поражения нервных стволов. В послеоперационном периоде они позволяли судить об эффективности микронейрохирургических вмешательств. После операции проведено 46 электро-нейромиографических исследований.
Анализ послеоперационных неудач и осложнений
Лечение компрессионных невропатий периферических нервов конечностей является комплексной проблемой, и поэтому для выздоровления больного иногда недостаточно лишь восстановить нервную проводимость на пораженном участке. Необходимо также осуществить ряд реабилитационных мероприятий, направленных на восстановление нарушенного функционального состояния нерва. Состоятельность отдельного метода лечения подтверждается разрешением поставленных перед ним узких задач. В частности, микронейрохирургическне операции — это восстановление функциональной полноценности нервного ствола путем декомпрессии. С этой точки зрения и следует, на наш взгляд, оценивать результаты проведенных операций при защемлении нервов.
Для комплексной оценки состояния больных после операции применяли следующую четырехбалльную систему:
- I степень — излечение при практическом отсутствии неврологических нарушений;
- II степень — значительное улучшение с легкими остаточными выпадениями после физической нагрузки;
- III степень — улучшение с появлением дискомфорта после физической нагрузки и в покое;
- IV степень — отсутствие какого-либо объективного или субъективного улучшения или же усиление определенных жалоб.
В отдаленном периоде было обследовано 149 оперированных больных, из них 83 (55,7%) до операции страдали III стадией заболевания, а 66 (44,3%) — IV стадией. У большинства больных III стадией был отличный результат. Из больных, страдающих IV стадией заболевания, такой результат был получен лишь у 26 (39,4+0,5%).
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Содержание:
- Симптомы защемления нерва
- Причины защемления нерва
- Что делать при защемлении нерва?
- Лечение защемления нерва
- Профилактика защемления нерва
Что такое защемление нерва?
Защемление нерва возникает, когда нервные корешки, которые отходят от спинного мозга, сдавливаются соседними позвонками или же другими «преградами», среди которых: грыжи, спазмированные мышцы, сухожилия, хрящи, опухоли, протрузия.
Защемление нерва всегда сопровождается сильной болью (колющей, жгучей, стреляющей). Существует множество форм защемлений, но самыми распространенными являются защемления шейного и седалищного нервов.
В зависимости от места защемления нерва и локализации боли, выделяют ишиалгию (боль в крестце, ягодице, задней поверхности ноги), люмбоишиалгию (боль в пояснице, ягодице, задней части ноги), люмбалгию (боль в пояснице и спине), цервикобрахиалгию (боль в шее и руке) и цервикалгию (боль в шее).
Важно учесть, что человек, испытывающий острый приступ боли может дополнительно страдать от онемения определенной группы мышц, от нарушения работы органов. На это влияет то, какой из нервов был защемлен. Следует различать зажатие чувствительных, вегетативных и двигательных нервов. Когда страдает первый из них, то человек обращается к доктору из-за сильного приступа боли, которую невозможно перетерпеть. При защемлении двух последних разновидностей нервов врачебная помощь часто оказывается отложенной, что чревато развитием серьезных осложнений.
Симптомы защемления нерва
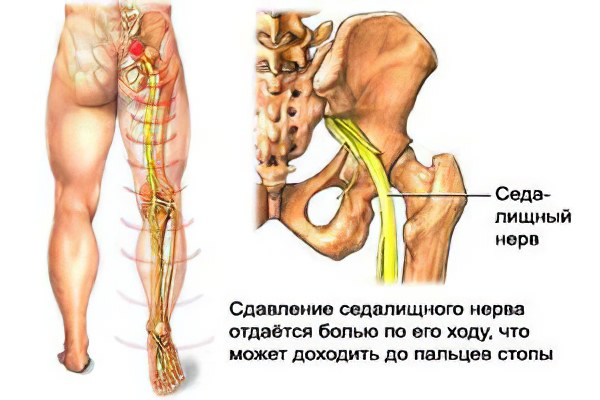
Симптомы защемления нерва напрямую зависят от локализации защемления. Влияет на проявление болезни и воспалительный процесс (если он наличествует), причины защемления и его длительность (степень).
Основным же симптомом является резкая боль в месте защемления (пояснице, шее, спине, руке или ноге) и ограниченность движений. Тяжелые случаи защемления шейного, седалищного или позвоночного нерва могут привести к компрессии спинного мозга, нарушить двигательные функции и чувствительность конечностей, стать причиной пареза или паралича.
Признаки защемления нерва и их окончаний будут варьироваться в зависимости от того, что послужило причиной этого состояния. Также на выраженность и характер симптомов влияет то, за какие функции отвечает нерв и где он расположен.
Поэтому можно выделить следующие признаки защемления:
Защемление седалищного нерва или нерва в пояснице (ишиас) проявляется жжением и покалыванием, отдающим в ногу. Она, в свою очередь, становится малоподвижной, а в положении стоя человек чувствует стреляющую боль. При наличии грыжи или пролапса боль становится более интенсивной и резкой. Если защемленный нерв воспаляется, говорят о радикулите. Часто защемление нерва в пояснице может быть вызвано избыточным весом, ведь именно на поясничный отдел приходится основная тяжесть тела. Когда причиной защемления становится межпозвоночная грыжа или обострение остеохондроза, рекомендуются фитотерапия и лечебная гимнастика, а мануальная терапия исключается.
При защемлении шейного нерва характерно напряжение мышц шеи. Боль значительно усиливается, если человек пытается повернуть голову или же, напротив, долго держит её в одном и том же положении (во время сна, при длительном сидении и проч.) Защемить шейный нерв могут межпозвонковые диски или шейные позвонки в случае остеохондроза, подвывиха или пролапса (выпячивания). Для лечения такого защемления лучше всего подходят массаж и мануальная терапия, способные избавить человека от боли и восстановить нормальное анатомическое положение межпозвоночных дисков.
Если пострадал чувственный нерв, то человек испытывает боль различной интенсивности. Она может носить жгучий, стреляющий, колющий характер. Может возникать приступообразно, а может присутствовать постоянно.
Когда нерв сдавливается в грудном отделе, человек страдает от межреберной невралгии. Если в этом же месте компрессии подвергается вегетативный участок нервной системы, то пациенты часто жалуются на сердечные боли. Чтобы отличить защемление нерва от болезней сердца стоит обратить внимание на характер болей. Как правило, при межреберной невралгии они присутствуют на постоянной основе, не утихают ни во время отдыха, ни во время активного времяпрепровождения. Усиление симптомов происходит при попытке прощупать пространство между ребрами и выполнить движения туловищем.
В том случае, если передавленным оказывается седалищный нерв, пациенты жалуются на боли в нижней части спины, которые отдают в нижние конечности, ягодицы и могут доходить до пяток.
Когда страдает лучевой нерв, то человек не в состоянии разогнуть и согнуть руку, пальцы находятся в согнутом состоянии, а кисть безвольно свисает. Симптомы варьируются от конкретного места пережатия.
При компрессии локтевого нерва нарушается чувствительность пальцев и кисти руки. Страдает кровообращение, боли отдают в мизинец.
Часто, независимо от того, какой нерв страдает, место компрессии становится отечным, красным и болезненным.
Мышечные судороги и слабость в месте локализации защемления. Возникновение чувства покалывания.
Симптомы, характеризующие защемление нерва, имеют свойство усиливаться во время ночного отдыха. То же самое происходит при сильном кашле, смехе, чихании и даже просто при повышенном волнении. При онемении конечностей, боль может несколько угасать. Переохлаждение, напротив, приводит к усилению болезненных ощущений.
Причины защемления нерва

Чаще всего защемление нерва происходит по причине обострения остеохондроза (дегенерация хрящей межпозвоночных дисков): зазор между позвонками сужается и нервные ответвления защемляются. Гипертонус (спазмирование) мышц лишь усугубляет патологический процесс, доставляя человеку ещё больший дискомфорт.
Когда спазмированные мышцы защемляют нервы, страдают также и кровеносные сосуды. Это не только причиняет боль, но и ухудшает кровообращение, работу внутренних органов и головного мозга. Если защемление длится продолжительное время, нервные ткани могут отмирать и чувствительность отдельных частей тела и участков кожи может пропадать. Иногда защемленный нерв может воспаляться. В частности, это происходит при радикулите.
В качестве других причин, вызывающих защемление нерва можно выделить следующие:
Неловкое движение, совершенное со слишком высокой скоростью и резкостью.
Резкая нагрузка на любой отдел позвоночника, после длительного его нахождения в состоянии покоя.
Любая разновидность травмы – ушибы, падения, вывихи, переломы, подвывихи и пр.
Дефекты позвоночника, врожденного и приобретенного характера.
Восстановительный период после любой операции.
Нарушения в гормональной сфере.
Болезни, носящие инфекционную природу.
Остеохондроз позвоночника и осложнения этой болезни, такие как грыжа и протрузия дисков.
Спазмированность мышц в следствии множества причин.
Смещение позвонков.
Избыточная масса тела.
Растущая опухоль, которая может быть локализована в любом месте.
Существует дополнительные факторы риска, которые приводят к тому, что защемление нерва происходят у человека чаще, чем у остальных людей: это наследственная предрасположенность, усиленные физические нагрузки, неправильная осанка, женский пол, период вынашивания плода.
Что делать при защемлении нерва?
При возникновении подозрения на защемление любого нерва стоит обратиться за помощью в медицинское учреждение. Самостоятельное лечение с использованием народных средств может лишь усугубить ситуацию и привести к развитию осложнений. Врач сможет разобраться в причинах, приведших к возникновению компрессии определить тактику лечения. Важно строго придерживаться рекомендаций, данных доктором.
Знание того, каким образом происходит диагностика защемления нерва, поможет чувствовать себя увереннее на приеме у врача.
Лечение защемления нерва

В первую очередь врач должен точно установить диагноз. Для этого чаще всего используется МРТ той области, на которую человек предъявляет жалобы. Иногда проводится рентгеновское исследование, которое даёт возможность визуализации защемления нервов в любом отделе позвоночника. Рентген используют при подозрении на пережатие нервов костями, а МРТ при подозрении на то, что нерв был подвержен компрессии мягкими тканями. К тому же оно позволяет определить состояние внутренних органов и наличие осложнений, которые могли появиться при защемлении нерва.
Чаще всего лечение защемления нерва не представляет собою сложности, а результаты его проявляются уже после первого лечебного сеанса. Для лечения применяют иглоукалывание, мануальную терапию и точечный тибетский массаж. Благодаря этому удается быстро снять спазмы мышц, восстановить правильное положение межпозвоночных дисков, освободить защемленные нервные окончания и устранить болевой синдром.
Общие принципы лечения нервов, подвергшихся пережатию, сводятся к тому, что человеку необходимо снять болезненные ощущения, а уже после этого осуществляют устранение причины возникновения подобного состояния. При необходимости человека оперируют.
Что касается обезболивания, то используется как медикаментозное, так и немедикаментозное лечение. Самая распространенная группа лекарственных средств для снятия боли при защемлении нервов – это НПВП. Они позволяют не только снизить порог болевой чувствительности, но и уменьшить имеющееся воспаление. Однако у НПВП есть серьезные побочные эффекты, и в первую очередь – это способность раздражать слизистую оболочку, выстилающую желудок. Поэтому важно использовать препараты этой группы при приеме внутрь только после еды. К тому же НПВП нельзя применять длительное время и превышать дозировку, так как это приводит к усилению всех побочных эффектов. К НПВП относятся вольтарен, аспирин, ибупрофен, нимесулид, мовалис, бутадион и пр.
Если врач диагностировал, что защемление нерва было вызвано спазмом мышц, то для его снятия следует использовать иные лекарственные средства, например, мидокалм. Помогают устранить боль такие физиопроцедуры, как УВЧ, электрофорез, прохождение курса иглоукалывания, новокаиновые блокады, массаж.
Наиболее эффективными вспомогательными методами являются магнитотерапия, электрофорез, парафиновые аппликации.
Не стоит забывать о лечебной гимнастике, комплексы подбираются в соответствии с причиной, вызвавшей компрессию нерва.
Нормализовать обменные процессы в организме поможет приём витаминных комплексов, в частности витаминов группы В.
После того, как был снят болевой синдром, следует приступать к устранению причины, вызвавшей пережатие нерва. Когда защемление возникает в результате болезни, необходимо устранять её соответствующими средствами:
Если причина пережатия и сдавления нерва кроется в травме, то показана как консервативная терапия, так и оперативное вмешательство.
Когда нервы сдавливаются опухолью, то назначается соответствующее лечение у онколога.
Помимо терапевтического воздействия больному необходим покой и постельный режим. Часто боли связаны с тем, что человек длительное время проводит в неподходящей для него позе. Так стреляющие боли в пояснице можно устранить, заменив спальное место на более жесткое и твердое.
Важно придерживаться определенного режима питания. Из ежедневного меню стоит исключить всю жаренную, соленую, пряную и острую пищу.
Если склонность к защемлению нервов вызвана повышенной массой тела, то человеку следует обратиться к диетологу, который поможет снизить вес и избежать возникновения подобной проблемы в будущем.
Результатом грамотного лечения станет:
Снятие болевого синдрома.
Освобождение нерва и восстановление передачи нервных импульсов.
Снятие воспалительного процесса, если таковой имеется.
Восстановление нормального кровообращения в поврежденном участке.
Отсутствие рецидивов защемления нервов.
Профилактика развития болезней.
Улучшение состояние, повышение работоспособности, восстановление качества жизни.
Повышение двигательной активности.
Если нет возможности сразу же отправиться на приём к доктору, то при подозрении на защемление нерва, стоит принять обезболивающее средство и уложить человека на ровную твердую поверхность. После следует вызвать медицинского работника на дом или доставить пострадавшего в больницу самостоятельно.
Стоит понимать, что защемление нерва – это не временное состояние организма, которое способно пройти самостоятельною. Даже после того, как боли будут устранены, причина защемления должна быть выяснена. При отсутствии терапевтического воздействия, пережатие нервов может привести к серьезным осложнениям и необходимости хирургического вмешательства.
Строение нервной системы очень сложное, поэтому самолечение недопустимо. Терапию должен осуществлять только врач-невролог.
Как снять боль из-за седалищного нерва за 2 минуты?
Профилактика защемления нерва
К профилактическим мероприятиям защемления нерва, можно отнести следующие:
Нормализация веса. Именно от его избытка в первую очередь страдает позвоночник, развиваются грыжи, происходит уплотнение межпозвонковых дисков и как результат – возникает защемление нервов.
Исправление осанки. От того, на сколько правильная у человека осанка, зависит не только частота возникновения защемлений, но и здоровье позвоночника и всех внутренних органов в целом. Позаботиться об этой мере профилактики стоит с самого детства.
Повышение двигательной активности. Особенно это актуально для людей, ведущих малоподвижный образ жизни с преимущественно сидячей работой.
Избавление от одностороннего давления на позвоночник, например, ношения сумки на одном плече. Стоит помнить, что защемление нерва может возникнуть не только на фоне отсутствия движения, но и при однобоком воздействии.
Избегание травмоопасных ситуаций и соблюдение техники безопасности на рабочем месте.
Необходимо стараться не совершать резких движений после длительного нахождения в состоянии покоя.
Правильное обустройство спального места, приобретение ортопедических принадлежностей для отдыха (матрасов и подушек).
Своевременное обращение к врачу, не только при возникшем защемлении нерва, но и при появившихся болях в позвоночнике.
Соблюдая эти профилактические меры, можно несколько снизить риск возникновения защемления нервов.
Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
