Опухла и болит спина в области поясницы
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% – заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
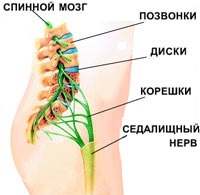
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
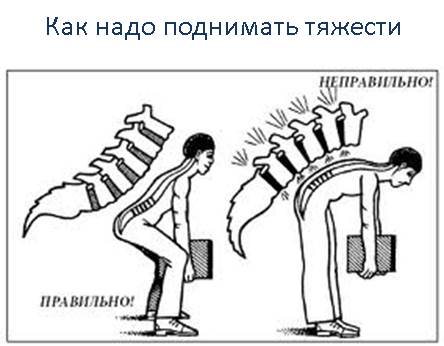
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
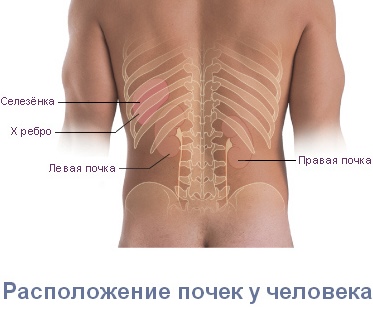
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
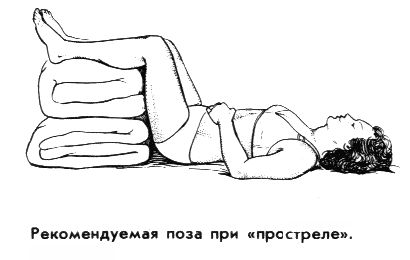
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
Миозитом мышц спины называют воспалительный процесс в мышцах спины и поясницы. Это полиэтиологическое заболевание, то есть оно может быть вызвано множеством разных причин, его основное проявление — боль в пораженных мышцах.
Заболевание имеет две формы течения
- Острая форма. При этом симптомы возникают остро, проявляются ярко.
- Хронический миозит мышц спины. Нарастает постепенно. Может быть продолжением острой формы.
Причины, которые наиболее часто приводят к спинному миозиту
- Инфекционные заболевания. Как правило, это грипп или ОРЗ, вызванное другими вирусами.
- Реже встречается бактериальный миозит. Он протекает тяжелее, приводит к сильным болям, выраженному ухудшению состояния, повышению температуры тела. В мышечной ткани возникает гнойник.
- Отравления различными веществами. Это могут быть некоторые лекарства (например, статины), алкоголь, токсины.
- Постоянные нагрузки на мышцы спины. Они могут быть связаны с характером профессии, неправильными спортивными тренировками. Хроническая травматизация приводит к развитию воспалительного процесса.
- Травмы. Бывают обусловлены не только механическими повреждениями, но и частыми судорожными припадками, другими состояниями.
- Паразитарные заболевания. Также иногда выступают в качестве причины миозита спинных мышц, хотя и намного реже по сравнению с другими факторами.
Симптомы миозита мышц спины
При миозите в мышечной ткани развивается воспалительный процесс, который приводит к следующим симптомам:
- Ноющие боли в мышцах спины. Они постоянные, чаще всего возникают в пояснице. Во время движений и надавливания на пораженные мышцы болевые ощущения усиливаются. В результате боли возникает защитное мышечное напряжение. Оно приводит к ограничению движений.
- В некоторых случаях в мышцах можно прощупать болезненные уплотнения — это очаги воспалительного процесса.
- В воспаленных мышцах возникает слабость. В зависимости от степени выраженности, она может быть обнаружена самим больным или только во время специальных тестов. Если этот симптом сохраняется длительное время, он приводит к атрофии мышц — они уменьшаются в размерах. Это более характерно для хронического процесса.
Некоторые формы миозита спины отличаются характерным сочетанием симптомов и течением. Так, дерматомиозит и полимиозит — хронические заболевания — поражают мышцы не только на спине, но и в области шеи, плеч, бедер. Основное проявление — мышечная слабость, которая нарастает медленно, в течение недель или месяцев. При гнойном миозите мышц спины, вызванном бактериями, возникает заметная припухлость, покраснение кожи. Общее состояние больного ухудшается, повышается температура.
Основной симптом миозита — боль — лечат при помощи покоя, укутывания спины или поясницы в шерстяную ткань, обезболивающих препаратов из группы нестероидных противовоспалительных средств. Помимо симптоматической, обязательно должна проводиться терапия, направленная на борьбу с причиной болезни.
Лечение миозита спины
К лечению миозита мышц спины необходимо подходить индивидуально, в зависимости от причин, вызвавших заболевание.
- При вирусных инфекциях назначают обычное лечение от простуды, дополнительных мер не требуется. В большинстве случаев мышечные боли проходят после выздоровления.
- Гнойный процесс при бактериальных инфекциях требует более серьезного лечения. Необходимо вскрыть и промыть гнойник, провести курс антибиотиков. Паразитарные болезни лечат при помощи противопаразитарных препаратов.
- При воспалительных процессах в мышечной ткани, вызванных острыми и хроническими травмами, врач рекомендует соблюдение оптимального режима работы и отдыха.
- В остром периоде заболевания для пораженных мышц нужно обеспечить покой. Спину укутывают шерстяной тканью. Боли снимают при помощи обезболивающих препаратов из группы нестероидных противовоспалительных средств, высокую температуру — при помощи жаропонижающих.
Источник
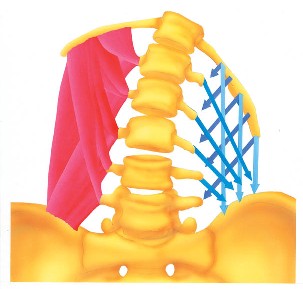
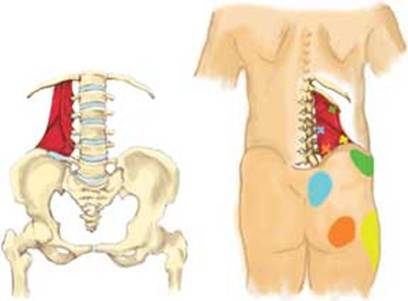 В связи с тем, что в наше время все большее распространение получает сидячий образ жизни, у большинства людей так или иначе возникают проблемы со спиной и беспокоят боли в спине, особенно в пояснице. Боль в пояснице может быть обусловлена плохой посадкой, нарушенной осанкой, низкой физической активностью или другими факторами, и может быть в виде дискомфорта или же достаточно сильной. Одна из наиболее распространенных причин болей в пояснице является синдром квадратной мышцы поясницы. Квадратная мышца поясницы расположена в нижней части спины. Она соединяет ребра, позвоночник и тазовые кости и, когда она сокращается слишком много или слишком часто, это вызывает элевацию бедра, и боли в спине, бедрах и ягодицах. Квадратная мышца поясницы отвечает за наклон туловища, выпрямление туловища и стабильность нижней части спины. Поскольку квадратная мышца поясницы является частью мышц, отвечающих за движение позвоночника, повреждение этой мышцы может привести к ограничению подвижности и болям при выполнении различных движений.
В связи с тем, что в наше время все большее распространение получает сидячий образ жизни, у большинства людей так или иначе возникают проблемы со спиной и беспокоят боли в спине, особенно в пояснице. Боль в пояснице может быть обусловлена плохой посадкой, нарушенной осанкой, низкой физической активностью или другими факторами, и может быть в виде дискомфорта или же достаточно сильной. Одна из наиболее распространенных причин болей в пояснице является синдром квадратной мышцы поясницы. Квадратная мышца поясницы расположена в нижней части спины. Она соединяет ребра, позвоночник и тазовые кости и, когда она сокращается слишком много или слишком часто, это вызывает элевацию бедра, и боли в спине, бедрах и ягодицах. Квадратная мышца поясницы отвечает за наклон туловища, выпрямление туловища и стабильность нижней части спины. Поскольку квадратная мышца поясницы является частью мышц, отвечающих за движение позвоночника, повреждение этой мышцы может привести к ограничению подвижности и болям при выполнении различных движений.
Нередко трудно бывает определить, когда произошло перенапряжение мышцы. Иногда, боль может быть острой и достаточно сильной и в таких случаях пациент отмечает четкую связь с определенной травмой. В других случаях может быть стойкая боль в течение нескольких дней, без внешних очевидных причин. В тех случаях, когда есть напряжение квадратной мышцы поясницы, у пациентов могут быть спазмы или крампи и, несмотря на то, что это неприятные ощущения они говорят о том, что организм включает механизмы саморегуляции.
Как при любой травме мышц, при повреждении в квадратной мышце поясницы появляется воспаление и ощущение тепла в области мышцы. Объясняется это тем, что когда мышца напряжена, организм реагирует увеличением притока крови, тем самым, ускоряя процесс заживления.
Припухлость в области мышц является признаком того, что есть скопление жидкости в окружающих мышцу тканях, что еще больше подвергает мышцу повреждению и поэтому любые повреждения мышц, которые сопровождаются отеком, требуют внимательного подхода к лечению.
Причины
 Причиной синдрома квадратной мышцы могут быть острые травмы, такие как подъем тяжестей, скручивание туловища при подъеме. Боль также может появиться при длительном нахождении спины в согнутом положении (например, при работе в огороде). Причиной синдрома может быть также разница в длине конечностей (когда одна нога короче другой), которая может быть как врожденной, так и приобретенной. Но наиболее часто синдром квадратной мышцы возникает вследствие длительных статических нагрузок. Очень характерно в этом случае развитие этого синдрома у людей, которые проводят большую часть времени за компьютером, так как квадратная мышца поясницы является одной из нескольких мышц, которые подвергаются перегрузке при обычном сидении.
Причиной синдрома квадратной мышцы могут быть острые травмы, такие как подъем тяжестей, скручивание туловища при подъеме. Боль также может появиться при длительном нахождении спины в согнутом положении (например, при работе в огороде). Причиной синдрома может быть также разница в длине конечностей (когда одна нога короче другой), которая может быть как врожденной, так и приобретенной. Но наиболее часто синдром квадратной мышцы возникает вследствие длительных статических нагрузок. Очень характерно в этом случае развитие этого синдрома у людей, которые проводят большую часть времени за компьютером, так как квадратная мышца поясницы является одной из нескольких мышц, которые подвергаются перегрузке при обычном сидении.
Симптомы
Боль, обусловленная квадратной мышцей поясницы обычно ощущается в области гребня подвздошной кости и крестцово-подвздошных сочленений, а также в глубине верхних отделов ягодиц. Боль может также иррадиировать в нижнюю часть ягодицы и в область большого вертела. Боль может усиливаться после сна, когда пациент встает и начинает ходить. Болезненный спазм мышц при принятии туловищем вертикального положения является характерным для острого перенапряжения. В таких случаях кашель или чихание также могут быть болезненными, как и поворот в постели во время сна. Часто усиление происходит в утренние часы, даже при небольших движениях, после того как напряженные мышцы находились в сокращенном состоянии всю ночь. Пациенты часто сообщают, что болезненный спазм произошел после того, как они вышли из душа и потянулись за полотенцем, или когда произошло скручивание, поворот, наклон за чем – либо на кухне во время завтрака. Менее острое начало, с постепенным усилением боли, возникают у пациентов, которые сидят в течение длительного времени на работе, не вставая и не передвигаясь. Постуральная напряженность квадратной мышцы в связи с неправильным положением во время сна также может быть важным фактором, усугубляющим болевые проявления. Боль, связанная с синдромом квадратной мышцы, может также отмечаться в области нижней части спины, боль может быть в области бедер и ягодиц, в паху, в тазовой области, внизу передней части бедра.
Существуют симптомы, которые могут указывать, что есть и более серьезная причина болей:
- Онемение, покалывание в ногах или стопе.
- Постоянная боль, которая не уменьшается после отдыха.
- Постепенно усиливающиеся боли.
- Нарушение функции мочевого пузыря или кишечника.
- Боль, которая усиливается во время сна.
- Онемение в промежности.
- Утренняя скованность, которая длится более получаса после вставания.
- Потеря веса, ночная потливость или повышение температуры
При наличии таких симптомов необходимо обязательно обратиться за медицинской помощью.
Диагностика
Существует ряд заболеваний, которые могут приводить к мышечным спазмам.
По симптоматике схожими с таковыми при синдроме квадратной мышцы поясницы являются:
- Вертельный бурсит
- Компрессия корешка на уровне S1
- Остеохондроз
- Стеноз межпозвонковых отверстий
- Пояснично-крестцовый радикулит
- Синдром конского хвоста
- Болезнь Бехтерева
- Сколиоз
- Артроз
- Ревматоидный артрит
- Ослабленные мышцы живота
- Дивертикулез
- Эндометриоз
- Миома матки
- Выпадение матки
- Воспаление тазовых органов
- Инфекции почек
- Мочекаменная болезнь
- Инфекции мочевыводящих путей
Из-за схожей симптоматики необходимо, в первую очередь, исключить эти заболевания с использованием инструментальных (рентгенография, МРТ или КТ, УЗИ органов малого таза) и лабораторных методов исследования. После исключения другого возможного генеза болевого синдрома можно предположить наличие синдрома квадратной мышцы. Как правило, для диагностики этого синдрома достаточно физикального обследования. Отмечается болезненность при пальпации пораженной мышцы и усиление боли при повороте туловища и наличие болевых триггерных точек, особенно в области прикрепления к 12 ребру (пальпация этой области вызывает боль в квадратной мышце). Кроме того, характерно наличие латерального паравертебрального спазма.
Лечение
В тех случаях, когда есть четкая связь с определенной перегрузкой мышцы бывает достаточно покоя и применения холода на мышцу. Но нередко необходимо применение других методов лечения.
Физиотерапия. Современные физиотерапевтические методы такие как, например криотерапия или ХИЛТ терапия, помогают быстро снять мышечный спазм, воспаление мышцы.
Массаж и мануальная терапия позволяют снять мышечные блоки и улучшить кровообращение в мышце
ЛФК. Лечебная физкультура позволяет восстановить нормальный мышечный тонус и эластичность мышц и особенно эффективна, когда речь идет о синдроме, который возникает вследствие статических нагрузок.
Медикаментозное лечение. Возможен прием НПВС в течение короткого времени.
Инъекции в триггерные точки также широко используются при лечении синдрома квадратной мышцы.
Источник
