Остеомиелит крестца и копчика
Содержание:
 Остеомиелит копчика – редко диагностируемое состояние гнойно-некротического характера, которое развивается в районе кости и может захватывать костный мозг, а также окружающие мягкие ткани. Вызывается бактериями, которые принято называть пиогенными – производящими гной.
Остеомиелит копчика – редко диагностируемое состояние гнойно-некротического характера, которое развивается в районе кости и может захватывать костный мозг, а также окружающие мягкие ткани. Вызывается бактериями, которые принято называть пиогенными – производящими гной.
Методы заражения
Чаще всего заражение костной ткани происходит гематогенным путём, то есть через кровь. Микробы проникают в копчик из другого очага инфекции, который может располагаться отдалённо, например, из кариозного зуба, или горла при ангине.
Второй путь передачи – из очага воспаления, расположенного рядом. Это может быть абсцесс или флегмона мягких тканей ягодицы или бедра.
Третий тип – ранение в районе нижней части спины, при котором патогенные микробы могут проникнуть до костей позвоночника и вызвать развитие остеомиелита.
Как проявляется
Симптомы остеомиелита копчика выражены очень ярко. Всего принято выделять три клинические формы болезни, что будет выражаться в появлении разных проявлении. Это:
- Септико-пиемическая.
- Местная.
- Токсическая.
В первом случае температура поднимается до 40 – 41 градуса абсолютно внезапно на фоне полного здоровья. Общее состояние тяжёлое, что обусловлено интоксикацией. Появляется озноб, рвота, бред и потеря сознания.
В месте развития остеомиелита появляется очаг болезненности, любые попытки сесть приводят к резкому усилению болевого синдрома. Отмечается сильный отёк мягких тканей.
При местной форме симптомы распространяются только на очаг воспаления. При осмотре отмечается покраснение кожи, гиперемия, местное повышение температуры. При пальпации возникает сильная боль. Также болевой синдром развивается при попытке сесть или ходить. Симптомов общей интоксикации не наблюдается, температура тела редко повышается выше 37,5 градусов.
Третья форма — самая опасная, но встречается редко. Развивается буквально за считанные часы. Сначала нарастает острый токсикоз в самой тяжёлой форме, который сопровождается судорогами, менингиальными симптомами, потерей сознания. Затем резко и сильно снижается АД, развивается сердечно-сосудистая недостаточность. При этом местные проявления воспаления могут ещё даже не начать появляться.
Диагностика
Основным методом следует считать рентгенографию. Также важно наличие ранения и других повреждений кожи в области копчика. Однако для выявления глубины поражения и распространённости процесса нередко применяется такое исследование, как МРТ.
Этот метод позволяет выявить скрытые очаги остеомиелита, которые пока никак не дают о себе знать, а также внутренние свищи, которые не имеют выхода наружу.
При наличии свищей обязательно проводится такое исследование, как фистулография.
Обычно правильный диагноз ставится после первого же посещения врача, а значит, лечение можно начинать при появлении первых симптомов.
Лечение
 Терапия проводится только в стационаре. Основное лечение – введение антибиотиков, причём нескольких видов, и нередко сразу внутривенно. Далее следует симптоматическая терапия, которая будет зависеть от имеющихся проявлений.
Терапия проводится только в стационаре. Основное лечение – введение антибиотиков, причём нескольких видов, и нередко сразу внутривенно. Далее следует симптоматическая терапия, которая будет зависеть от имеющихся проявлений.
Из препаратов выбора следует отметить линкомицин и цефалоспорины. Их разводят на физрастворе и вводят внутривенно с помощью шприца. С первых же дней требуется хорошая дезинтоксикационная терапия. Вводятся внутривенно растворы плазмы, кровезаменители, гемодез, реополиглюкин.
При необходимости проводится курс лечения витаминами и иммуностимуляторами.
Важно проведение правильного местного лечения, особенно при наличии ранения. Нужен постельный режим, который длится на протяжении всего приёма антибиотиков. При необходимости проводится хирургическое удаление очага инфекции с оставлением дренажа. При наличии флегмон они вскрываются, свищи обязательно обрабатываются несколько раз в день растворами антисептического ряда, а также введением антибиотиков.
При улучшении общего состояния на место воспаления может применяться физиотерапия – УВЧ или электрофорез.
Прогноз
Прогноз будет зависеть от возраста пациента, своевременности обращения к врачу, типа заболевания и размера очага инфекции. При застарелых формах и хроническом течении часто случаются рецидивы, которые могут диагностироваться на протяжении всей жизни.
Особенно опасно данное заболевание для наркоманов и тех, кто находится на гемодиализе.
Основными осложнениями можно считать перелом костей, их деформацию, анкилозы и малигнизацию стенок свища.
Источник
Крестцово-подвздошный сустав — одно из самых мощных сочленений в организме человека. Он испытывает колоссальные нагрузки каждую секунду – ходьба, повороты, поднятие ноги, сохранение устойчивости. Нарушение анатомии или физиологической функции сустава отражается на всем организме. Больше половины неясных болей в области крестца появляются вследствие изменений со стороны крестцово-подвздошного сочленения.
Содержание статьи:
Анатомия
Возможные болезни, их лечение
Прогноз при опухолевых заболеваниях
Анатомия сустава
Крестцово-подвздошное сочленение (на латинском Articulatio sacroiliaca) скрепляет подвздошную кость и крестец. Подвздошная кость имеет два отдела:
- толстый, массивный, расположенный снизу – тело кости;
- тонкий, широкий, располагается сверху – крыло.

Крыло сужено в месте соединения с телом и расширяется кверху, образуя плотный массивный гребень. Кость широкая, слегка вогнутая, имеет ушковидную поверхность – место соединения с крестцом.
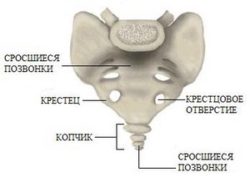
Крестец – массивная кость, образованная сросшимися 5 позвонками. Имеет форму вогнутого треугольника. В крестце различают переднюю (тазовую), заднюю, боковые поверхности, основание и вершину. Боковые поверхности крестца суживаются сверху-вниз. Именно они служат местом соединения с подвздошным суставом.
Суставная сумка крестцово-подвздошного сустава проходит по суставным поверхностям, хорошо натянута. Полость внутри сустава в виде щели.
Удерживается сустав благодаря множеству связок, расположенных на передней и задней поверхности сустава. Рассмотрим каждую подробнее:
- вентральные – короткие пучки волокон, идущие от тазовой поверхности крестца к подвздошной кости;
- межкостные связки – крепятся к крестцовой и подвздошной бугристостям;
- задняя крестцово-подвздошная короткая связка – идет от нижней ости подвздошнойкости к гребню крестца;
- задняя длинная – волокна направляются от задней верхней ости подвздошной кости вниз и крепятся к задней поверхности крестца.
Крестцово-подвздошный сустав малоподвижен и при патологическом процессе в нем вес человека переносится на позвоночный отдел, что приводит к образованию грыж и протрузий.
Заболевания крестцово-подвздошного сустава
Их целый ряд:
- артроз;
- сакроилеит;
- болезнь Бехтерева;
- остиомиелит;
- болезнь Рейтера;
- злокачественные новообразования.
Рассмотрим каждое заболевание более подробно.
 Артроз крестцово-подвздошного сочленения – воспалительное заболевание с дистрофическими процессами в суставе. В процесс вовлекаются все структуры сочленения: синовиальная оболочка, капсула, хрящ. Патологический процесс в суставе вызывает развитие широко известного симптома кокцигодинии. Он проявляется отклонением копчика от нормального анатомического положения.
Артроз крестцово-подвздошного сочленения – воспалительное заболевание с дистрофическими процессами в суставе. В процесс вовлекаются все структуры сочленения: синовиальная оболочка, капсула, хрящ. Патологический процесс в суставе вызывает развитие широко известного симптома кокцигодинии. Он проявляется отклонением копчика от нормального анатомического положения.
Артроз — полиэтиологическое заболевание, причин для его развития множество:
- травмы;
- падение на копчик;
- инфекционные заболевания, которые вызваны стафилококками и стрептококками;
- нарушение обмена веществ;
- климактерический период и гормональный сбой.
Симптомы артроза крестцово-подвздошного сочленения достаточно специфичны и позволяют быстро диагностировать болезнь. Появляется утренняя скованность в суставе, нарушение походки, боли в области крестца и нижней конечности, ограничение подвижности сустава. При остром воспалении появляется слабость, температура, утомляемость, больной не может ходить.
Диагностика основана на рентгенографии крестцово-подвздошного сочленения. Дополнительные методы исследования: общий анализ крови (вероятно наличие высокого СОЭ), компьютерная и магниторезонансная томография.
Лечение: массаж, мануальная терапия, прием лекарственных препаратов (витаминов, противовоспалительных и обезболивающих лекарств).
Сакроилеит
Острое воспалительное поражение крестцового сочленения. Может быть:
- специфическое и развиваться на фоне определенного заболевания (туберкулез, бруцеллез);
- неспецифическое – возникать на фоне воспаления близлежащих органов;
-
 асептическое – развиваться в закрытых условиях, без попадания микроорганизмов, возникает на фоне аутоиммунных заболеваний (системная красная волчанка, ревматизм);
асептическое – развиваться в закрытых условиях, без попадания микроорганизмов, возникает на фоне аутоиммунных заболеваний (системная красная волчанка, ревматизм); - дегенеративное – развивается после травм, вывихов.
Симптомы будут зависеть от вида воспаления. Появляется боль, слабость, неподвижность сустава. При неспецифическом поражении состояние больного ухудшается с каждой минутой, появляется слабость, одышка, больной ищет удобное положение для ноги. При туберкулезе боли неясные, тянущие, возникают в области спины, иррадиируют по седалищному нерву. При сифилисе боли летучие, быстро купируются антибиотиками.
Диагностика сакроилеита крестцово-подвздошного сочленения основана на рентгенографии, МРТ, МСКТ, КТ, сдается кровь на инфекционные заболевания.
Лечение направлено на купирование болевого синдрома. Назначаются нестероидные противовоспалительные препараты, обезболивающие препараты, проводятся новокаиновые блокады.
Болезнь Бехтерева
Анкилозирующий спондилит – воспаление преимущественно осевого скелета с последующим поражением крестцово-подвздошного сочленения. Истинная причина заболевания до конца не выяснена. Чаще всего заболевают мужчины 20-30 лет. Считается, что запускает воспаление предшествующий сакроилеит.
Формируется субхондральная грануляционная ткань, в которой накапливаются лимфоциты, плазмоциты, макрофаги и тучные клетки. Постепенно подвергается разрушению подвздошный и крестцовый хрящ, сустав покрывается фиброхрящевой оболочкой. Суставная щель закрывается новыми тканями, формируются эрозии краев суставного сочленения. Между позвонками разрастается грануляционная ткань, которая соединяет позвонки и не дает им двигаться правильно и в полном объеме.
Интересная особенность болезни: появление утренней скованности в спине. Чаще всего она локализуется в нижней половине спины. Скованность увеличивается после 3 ночи и уменьшается после физической активности. Специфическим признаком спондилита выступает ограничение движения позвоночного столба: человек не может нагнуться, быстро повернуться. Также характера длительная, тянущая боль в пояснице, ягодицах, тазобедренном суставе. В далеко зашедших случаях появляются общие симптомы: слабость, снижение аппетита, подъем температуры, потливость.
Диагностика болезни основана на молекулярно-генетическом исследовании: обнаруживают НLА-В27 – особый лейкоцитарный антиген, сигнализирующий о наличии спондилита.
 В общем анализе крови изменения незначительны: ускорение СОЭ (ответ на воспалительный процесс); и нормохромная анемия.
В общем анализе крови изменения незначительны: ускорение СОЭ (ответ на воспалительный процесс); и нормохромная анемия.
Рентгенологическая картина яркая: сакроилеит, эрозия субхондральной кости сустава, поясничный лордоз выпрямляется. Позвонки становятся похожи на квадрат, между передними и боковыми сторонами телпозвонков образуются костные перемычки.
Специфическое лечение болезни Бехтерева отсутствует. Больные постоянно принимают нестероидные противовоспалительные препараты 1-2 раза в день в зависимости от тяжести симптоматики.
В поздних стадиях проводятся оперативные вмешательства на позвоночнике: пластика суставов, исправление деформаций позвоночника.
Остеомиелит крестцово-подвздошного сочленения
Острое воспаление костного мозга гнойно-некротического характера с поражением кости. Развивается остеомиелит крестцово-подвздошного сочленения после травм, переломов, оперативных вмешательств на фоне сниженного иммунитета.
Чаще всего поражается крыло подвздошной кости с вовлечением копчика, тело кости затрагивается редко. Начало заболевания острое, появляется озноб, резкий подъем температуры, боли в области крестца, копчика, тазобедренного сустава, могут распространяться по всей ноге. Боль сильная, распирающая, вынуждает людей кричать и плакать, купируется плохо. Часто сложно обнаружить локализацию воспаления и проводят рентгенографию нескольких суставов и костей. Но есть вероятность постановки диагноза при тишайшей перкуссии и пальпации – в зоне копчика и подвздошной кости отмечается усиление болезненности. На второй-третий день появляется отек сустава, кожа синяя, горячая на ощупь, влажная. Движения в суставе становятся невозможны. При прорыве гноя под надкостницу и в окружающие ткани можно прощупать плотный инфильтрат с четкими контурами. Боль после прорыва уменьшается или вовсе пропадает.
При отсутствии лечения и запоздалой диагностике состояние больного ухудшается. Возникает токсический шок вследствие выброса экзотоксинов (особых веществ, которые вырабатывают микроорганизмы). Температура больного поднимается до 40, возникает одышка, тахикардия, потливость, бред и потеря сознания.
Диагностировать заболевание сразу удается не всегда, поскольку течение бурное и не всегда есть местные симптомы. В общем анализе крови отмечается лейкоцитоз, ускорение СОЭ. Показательным будет определение С-реактивного белка – это главный показатель воспалительного процесса, который появляется уже в первые 3-6 суток.
 Лечение остиомиелита крестцово-корчикового сустава включает оперативное вмешательство и мощную антибактериальную терапию. Полностью удалить очаг воспаления возможно лишь при ограниченном поражении крыла кости и иссечением всех затеков, свищевых ходов. При обширном процессе производят вскрытие инфильтрата, его дренирование и промывание растворами антисептиков на фоне массивной антибактериальной терапии. Но такое лечение затягивает выздоровление и может закончиться хронизацией процесса.
Лечение остиомиелита крестцово-корчикового сустава включает оперативное вмешательство и мощную антибактериальную терапию. Полностью удалить очаг воспаления возможно лишь при ограниченном поражении крыла кости и иссечением всех затеков, свищевых ходов. При обширном процессе производят вскрытие инфильтрата, его дренирование и промывание растворами антисептиков на фоне массивной антибактериальной терапии. Но такое лечение затягивает выздоровление и может закончиться хронизацией процесса.
Хирургическое иссечение пораженных тканей тяжелая и травматичная процедура, после вмешательства может возникнуть укорочение нижней конечности, боли в области нижнего отдела позвоночника, нижней конечности. Поэтому операция выполняется с максимальным щажением костных структур.
Синдром Рейтера
Болезнь передается половым путем и виновником является хламидия. Для синдрома характерна триада признаков: уретрит (воспаление уретры), реактивный артрит и конъюнктивит.
Крестцово-копчиковое сочленение при синдроме Рейтера поражается не часто. Но поскольку это аутоиммунный процесс, то под удар может попасть любая кость. Дебют болезни начинается с уретрита, появляется зуд и выделение из уретры, затем присоединяется конъюнктивит. Через месяц после венерического заражения возникает боль, ломота, отек суставов. Чаще поражаются мелкие суставы (кисть, локоть), при вовлечении крестцово-копчикового сочленения возникают трудности и боль при ходьбе, сильные боли в крестце и копчике, которые усиливаются при положении сидя.
Диагностика осуществляется с помощью урогенитальных соскобов.
Лечение суставов не даст эффекта без уничтожения хламидийной инфекции. Назначаются большие дозы противомикробных препаратов – тетрациклинов, макролидов 2-3 недельными курсовыми дозами. Для лечения суставов применяются НПВС.
Опухолевые заболевания
Наличие злокачественного поражения в области крестцово-копчикового сочленения долгое время остается скрытым. По мере роста опухоли появляются тянущие боли в тазобедренном суставе, нижней части живота, крестце, копчике. Боль может отдавать в нижнюю конечность. Зачастую больные и многие врачи считают симптомы проявлением остеохондроза и начало лечения запаздывает. Крупная опухоль начинает сдавливать сосуды и нервы, вызывая выраженный болевой синдром, больной не может ходить, наклоняться. Возможно возникновение патологического перелома в суставе из-за разрушения кости.
Диагностика основывается на рентгенографии крестцово-копчикового сустава, проведении магнитно-резонансной и компьютерной томографии.
Лечение проводится в онкологическом диспансере. Осуществляют оперативное удаление опухоли и части кости, лучевую и химиотерапию. Прогноз чаще неблагоприятный.
Иногда диагностика опухолевого образования является преждевременной и у человека обнаруживают туберкулез костей. Туберкулезное поражение данного сустава – редкий случай. Симптомы поражения крестцово-копчикового сочленения будут схожими. Патологический процесс в большинстве случаев возникает на одной стороне, отмечается болезненность сустава, длительная температура, неврологическая симптоматика (жжение и боль в ноге, паху, отсутствие болевой и кожной чувствительности на стороне поражения). Прогноз благоприятный при своевременном начале лечения.
Источник
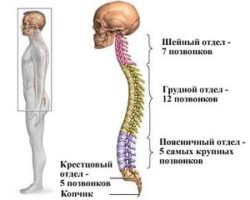
Позвоночник – очень сложная костная система, которая выполняет роль опорной оси организма и обеспечивает прямохождение. Он надежно оберегает спинной мозг, обеспечивает правильное расположение и функционирование внутренних органов. Именно к нему крепятся все части скелета.
Также позвоночник обеспечивает статическую устойчивость и динамическую подвижность тела человека. Он состоит из нескольких отделов. Каждый из них имеет свои особенности строения и выполняемые функции. Один из таких отделов, на который ежедневно приходятся огромные нагрузки, принято называть пояснично-крестцовым отделом позвоночника.
Содержание статьи:
Общие сведения, отделы
Типичные травмы
Профилактика болезней
Общие сведения об отделе
Как и в остальных отделах, в пояснично-крестцовом отделе позвоночника имеются позвонки. В каждом позвонке выделяют передний и задний отделы. Передний отдел – тело позвонка, строение которого предназначено для легкого складывания позвонков в вертикальную конструкцию.
Тела несут основной вес и противостоят компрессиям. Задний отдел – дуга, оберегающая спинной мозг. Кроме того, она служит для соединения позвоночно-двигательных сегментов. Позади дуги имеются отростки, служащие для присоединения связок и мышц.
 Каждый позвонок имеет по 4 фасеточных сустава, при помощи которых связывается с соседними позвонками. Эти суставы обеспечивают подвижность позвоночного столба.
Каждый позвонок имеет по 4 фасеточных сустава, при помощи которых связывается с соседними позвонками. Эти суставы обеспечивают подвижность позвоночного столба.
В результате размещения позвонков один над другим из дуг образуется полая трубка, называемая спинномозговым каналом. Именно там находится идущий от головного мозга спинной мозг. Во все стороны от него расходятся нервные волокна. Они образуют корешки спинномозговых нервов. Спинной мозг заканчивается на уровне 2-го поясничного позвонка. Корешки, отходящие от него, свисают дальше внутрь спинномозгового канала и выходят наружу через межпозвоночные отверстия.
Между телами позвонков находится межпозвоночные диски, которые служат для объединения позвонков и устранения трения между ними. Они имеют вид кольца с желеподобным веществом в центре (ядро). Кольцо диска состоит из упругих фиброзных волокон, которые крепятся к телам позвонков. Эти диски выполняют также и амортизационную функцию во время движения человека, обеспечивая скольжение позвонков.
При травмах позвоночника или частых перенапряжениях позвоночника жидкое ядро может вытекать через трещинки фиброзного кольца. При этом образуются межпозвоночные грыжи, которые защемляют нервные корешки и вызывают боль.
Таким образом передний комплекс позвоночника выполняет роль опоры для всего тела, а задний защищает спинной мозг, контролирует подвижность позвонков и скрепляет позвоночно-двигательные сегменты.
Позвоночно-двигательный сегмент
Позвоночно-двигательный сегмент – это часть позвоночника, которую образуют 2 смежных позвонка. Также туда входят связочный аппарат этих позвонков, их суставы, межпозвоночный диск и околопозвоночные мышцы. Каждый такой сегмент по 2 межпозвонковых отверстия, по которым проходят кровеносные сосуды и корешки спинномозговых нервов.
Поясничный отдел содержит 5 таких позвоночно-двигательных сегмента. При этом последний сегмент образуется 5-м поясничным и 1-м крестцовым позвонками.
Поясничный отдел позвоночника
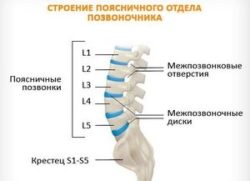
Этот отдел позвоночника состоит из 5 позвонков. В некоторых случаях при люмбализации в нем насчитывают 6 позвонком, что является вариантом нормы. Позвонки этого отдела обозначают латинской буквой L и числом, соответствующим порядковому номеру позвонка.
 Именно на поясничный отдел приходится вся тяжесть вышележащего позвоночника. Из-за этого у позвонков есть свои особенности. Все они имеют опорную часть больших размеров, которая увеличивается от L1 до L5. Увеличивается не только ширина, но и высота тела позвонка.
Именно на поясничный отдел приходится вся тяжесть вышележащего позвоночника. Из-за этого у позвонков есть свои особенности. Все они имеют опорную часть больших размеров, которая увеличивается от L1 до L5. Увеличивается не только ширина, но и высота тела позвонка.
Поясничные позвонки имеют наиболее выраженные и массивные отростки. Центральные части поперечных отростков являют собой рудименты ребер, которые слились с истинными поперечными отростками в ходе эволюции. У основания этих отростков имеются еще и небольшие добавочные отростки.
Остистые отростки расположены практически горизонтально сзади практически на уровне тел позвонков. Их концы утолщены и направлены назад. Такое расположение и строение этих отростков связано с большой подвижностью позвоночника в этой части.
Отдельно следует выделить позвонок L5. Его тело спереди выше, чем сзади и имеет клиновидную форму. Такое строение необходимо для формирования поясничного лордоза.
Несмотря на то, что межпозвоночные отверстия в этом отделе позвоночника достаточно широки, именно здесь наиболее часто наблюдается болевой синдром из-за повреждения корешков. Это объясняется большой подвижностью отдела и большими нагрузками на него. Исключением является 5 позвонок. Именно он имеет наименьшее межпозвонковое отверстие в месте соединения с крестцом, несмотря на то, что соответственный спинномозговой нерв имеет наибольший диаметр среди всех спинномозговых нервов.
Крестцовый отдел позвоночника
Крестцовый отдел позвоночника представлен 5 сросшимися позвонками. Их обозначают S1-S5. Позвонки отдела срастаются не сразу. Срастание начинается примерно в 14-летнем возрасте и завершается к 25 годам. Не редки случаи, когда крестец срастается с 5 поясничным позвонком только после 25 лет.
Сросшиеся позвонки называют крестцовой костью. Она имеет вид пирамиды, направленной вершиной вниз.
 Основание крестца своим передним краем образует угол, выступающий вперед, вместе с позвонком L5. На основании имеются 2 суставных отростка, которые направлены назад и слегка в сторону.
Основание крестца своим передним краем образует угол, выступающий вперед, вместе с позвонком L5. На основании имеются 2 суставных отростка, которые направлены назад и слегка в сторону.
На передней стороне крестцовой кости заметны поперечные линии – места сращивания позвонков. По краям имеются тазовые крестцовые отверстия, через которые выходят спинномозговые нервы.
Задняя поверхность крестца покрыта 3 линиями гребешков. Они образуются путем сращивания рудиментов суставных и остистых отростков.
Внутри крестца проходит продолжение спинномозгового канала, которое заканчивается нижним крестцовым отверстием. Это отверстие имеет важное значение в медицине. Именно здесь проводится эпидуральная блокада.
Благодаря такому строению крестцового отдела межпозвоночные грыжи в нем практически не возникают.
Копчиковый отдел
Этот отдел не относится к пояснично-крестцовому отделу, однако является завершающей частью позвоночника. Копчик представляет собой 3-5 сросшихся между собой позвонков, которые утратили свои характерные признаки. Этот отдел не выполняет никакой важной роли в организме человека. Суставные хрящи и прилегающие связки обеспечивают хорошую подвижность копчика, благодаря чему он может отклоняться назад во время родов.
Изгибы отдела
Поясничный отдел позвоночника имеет физиологический изгиб вперед, именуемый поясничным лордозом. Он начинает формироваться в детском возрасте с момента начала прямохождения. Благодаря смещению оси нагрузки кзади в условиях поясничного изгиба обеспечиваются круговые вращения тела.
Крестцовый отдел имеет изгиб, направленный назад. Его называют крестцовым кифозом.
Эти изгибы очень важны для всего организма. Благодаря ним обеспечиваются амортизационные свойства позвоночника, происходит смягчение толчков при беге и ходьбе, что уберегает головной мозг от повреждений при движении тела.
Связки
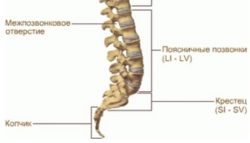 Отдел укреплен следующими связками: задняя продольная, надостная (отсутствует на уровне 5поясничного-1 крестцового позвонков), поперечно-теловая, поперечно-крестцовая, поперечно-подвздошная, крестцово-бугорная, крестцово-копчиковая, желтые и др.
Отдел укреплен следующими связками: задняя продольная, надостная (отсутствует на уровне 5поясничного-1 крестцового позвонков), поперечно-теловая, поперечно-крестцовая, поперечно-подвздошная, крестцово-бугорная, крестцово-копчиковая, желтые и др.
Все связки выполняют очень важную роль, так как фиксируют позвоночный столб и регулируют движения в нем. Они ограничивают наклоны туловища в стороны, вперед и назад, компенсируют при этом смещения позвонков.
Иннервация отдела
Поясничное сплетение образовано переплетением I—IV поясничных спинномозговых нервов. Оно напоминает форму треугольника с верхушкой, направленной вдоль тел позвонков. Поясничное сплетение разветвляется на терминальные и коллатеральные ветви. Последние выполняют иннервацию квадратной мышцы поясницы и большой и малой поясничной мышц. Терминальные ветви представлены подвздошно-паховым, подвздошно-подчеревным, бедренно-половым, бедренным, запирательным нервами и кожным нервом бедра.
Крестцовое сплетение образовано пояснично-крестцовым стволом и 1-3-ми крестцовыми нервами. Оно находится под тазовой фасцией на передней части тела грушевидной мышцы. Крестцовое сплетение имеет 1 терминальную и 6 коллатеральных ветвей, которые в свою очередь разделяются на множество нервов.
БОлезни и травмы
Этот отдел позвоночника наиболее часто подвергается разнообразным повреждениям и патологиям. Причиной этому служат особенности функционирования отдела. Именно здесь имеется наибольшая свобода движений позвонков, которым необходимо удерживать на себе всю массу вышележащих отделов.
Также именно на этот отдел приходится наибольшая нагрузка при поднятии и перемещении тяжестей, при длительном пребывании в сидячем положении, при работе в согнутом положении или связанной с частыми нагибаниями и разгибаниями и т.д.
Травмы могут возникать из-за неудачного падения с высоты, обрушивания тяжестей (например, обвал здания), а также вследствие ДТП. Поражения позвоночника в этом отделе очень опасны, так как могут стать причиной полного обездвиживания либо даже смерти.
Боль в поясничном и крестцовом отделах позвоночника может возникать не только из-за травм. Ее причиной могут быть:
-
 нестабильность позвонков;
нестабильность позвонков; - протрузия диска;
- межпозвоночная грыжа;
- остеохондроз;
- дискоз;
- поясничный кифоз;
- люмбаго;
- пояснично-крестцовый радикулит;
- фасеточный синдром;
- перелом позвонка;
- деформирующий спондилез;
- анкилозирующий спондилоартроз;
- опухоли позвоночника;
- остеомиелит;
- ишиас;
- фибромиалгия;
- ущемление нервных корешков;
- миозит и др.
В некоторых случаях боль в пояснице не свидетельствует о проблемах с позвоночников. Это так называемая перемещающаяся боль при заболеваниях внутренних органов. Поэтому при возникновении даже слабой болезненности или дискомфорта в пояснице необходимо обращаться за помощью к врачу. Он на основе проведенных анализов и исследований дифференцирует заболевание и назначит соответствующее лечение.
Факторы риска развития заболеваний пояснично-крестцового отдела:
- врожденные анатомические особенности позвоночника;
- перенесенные травмы позвоночного столба;
- избыточный вес;
- высокий рост;
- курение;
- слабое физическое развитие;
- психологические факторы.
Профилактика болезней поясницы
Чтобы избежать болезней пояснично-крестцового отдела, следует придерживаться следующих рекомендаций:
- следить за осанкой и правильным положением тела во время работы и отдыха;
- заниматься спортом: йога, гимнастика и т.д.;
- стараться не носить тяжести;
- избегать сквозняков и переохлаждений;
- равномерно распределять тяжести между руками;
- спать на ортопедическом матрасе;
- следить за весом;
- избавиться от вредных привычек;
- менять положение тела как можно чаще при длительной работе в одной позе.
Источник
