Раздвоение копчика у новорожденных
Расщепление позвоночника (spina bifida) – дефект закрытия позвоночного столба. Хотя причина неизвестна, низкие уровни фолата во время беременности увеличивают риск возникновения этой аномалии. У некоторых детей протекает бессимптомно, у других возникают тяжелые неврологические дисфункции ниже места поражения. Открытое расщепление позвоночника может быть диагностировано пренатально с помощью УЗИ или предположено при повышенном содержании α-фетопротеина в сыворотке крови матери и околоплодных водах. После рождения поражение, как правило, видно на спине. Лечение, как правило, хирургическое.
Расщепление позвоночника является одним из самых серьезных дефектов нервной трубки, совместимых с длительной жизнью. Этот дефект является одной из наиболее распространенных врожденных аномалий, в целом частота возникновения в США – около 1/1500. Наиболее часто встречается в нижней грудной, поясничной или крестцовой области и обычно продолжается на протяжении 3–6 позвоночных сегментов. Тяжесть клинических проявлений варьирует от оккультной, при которой расщелина позвоночника не сопровождается спинномозг овой грыжей, до варианта расщелины позвоночника с явными наружными проявлениями в виде дефекта спинного мозга (миеломенингоцеле) с тяжелой неврологической инвалидностью и смертью.
При скрытом спинальном дизрафизме (ССД) возникают нарушения целостности кожных покровов над поясничным отделом позвоночника (как правило, пояснично-крестцовая область); они характеризуются свищевыми ходами без видимого дна, которые расположены выше нижней крестцовой области или не по срединной линии; гиперпигментированными областями; асимметрией ягодичных складок с отклонением верхнего края в одну сторону; и пучками волос. Дети с этим пороком часто имеют аномалии в основной части спинного мозга, такие как липомы и синдром «натянутого спинного мозга» (при которых наблюдается патологическая фиксация спинного мозга—см. рисунок Формы расщелины позвоночника [Forms of spina bifida]).
При кистозном расщеплении позвоночника выступающий мешок может содержать мозговые оболочки (менингоцеле), спинной мозг (myelocele) или то и другое (миеломенингоцеле). При миеломенингоцеле мешок обычно состоит из мозговых оболочек с центральной нервной бляшкой. При не очень хорошем покрытии кожей, мешок может легко разрываться, увеличивая риск возникновения менингита.
Формы расщелина позвоночника
При оккультном спинном дизрафизме, ≥ 1 позвонка не образуются нормально и спинной мозг и мозговые оболочки также могут быть затронуты. При кистозном расщеплении позвоночника выступающий мешок может содержать оболочки (менингоцеле), спинной мозг (myelocele) или оба (миеломенингоцеле).
Гидроцефалия распространена, поскольку многие дети имеют пороки Киари II типа.
Сирингомиелия (расширение обычно небольшого спинномозгового канала, заполненного ликвором) и другие врожденные аномалии и опухоли вокруг спинного мозга могут также присутствовать.
Этиология расщелины позвоночника, вероятно, многофакторная. Дефицит фолиевой кислоты является важным фактором развития порока, важно с наличием генетического компонента. Другие факторы риска включают применение матерью некоторых лекарственных средств (например, вальпроата) и наличие сахарный диабета.
Клинические проявления
У многих детей с незначительными дефектами наблюдается бессимптомное течение.
Когда вовлечены спинной мозг или нервные корешки пояснично-крестцового отдела, как это обычно бывает, присутствуют различные степени паралича и сенсорного дефицита ниже поражения. Тонус ректального сфинктера, как правило, уменьшается.
Гидроцефалия может привести к минимальным симптомам или признакам повышенного внутричерепного давления. Вовлечение ствола мозга может вызывать такие проявления, как стридор, затрудненное глотание и прерывистое апноэ.
Нарушение мышечной иннервации способствует нарастанию атрофических изменений мышц ног. Поскольку паралич возникает еще во внутриутробном периоде развития плода, ортопедические проблемы могут выявляться уже при рождении ребенка (например, косолапость, артрогрипоз ног, вывих бедра).
Иногда присутствует кифоз, что может помешать хирургическому закрытию дефекта и не позволяет ребенку лежать на спине. Сколиоз может развиваться позже и чаще встречается среди детей с поражениями, расположенными более высоко (т. е., выше L3).
Наличие порока развития позвоночника, в ряде случаев ассоциированного с пороком развития спинного мозга, обусловливает нарушение функции мочевого пузыря, иногда приводя к развитию нейрогенного мочевого пузыря и, следовательно, мочевому рефлюксу, который может вызывать гидронефроз, частые инфекции мочевых путей и в конечном счете повреждение почек.
Визуализация спинного мозга с УЗИ или МРТ необходима у детей с оккультным спинным дизрафизмом; даже дети с минимальными кожными проявлениями могут иметь лежащие в их основе патологические изменения позвоночника; дети с явными дефектами не требуют визуализации спинного мозга, поскольку анатомия и так известна. Проведение рентгенографического исследования позволяет установить наличие аномалии развития позвоночника. Методы визуализации черепа (УЗИ, КТ или МРТ) используют для выявления гидроцефалии и сирингомиелии.
При установлении диагноза расщепления позвоночника оценка функции мочевыделительной системы имеет важное значение и включает анализ мочи, посев мочи, определение уровней мочевины и креатинина в крови, УЗИ почек, мочеточников и мочевого пузыря. Измерение емкости мочевого пузыря и давления, при котором моча выходит в мочеиспускательный канал, может определить прогноз и объем лечебного вмешательства. Дополнительные исследования, такие как оценка уродинамики и цистоуретрограмма при мочеиспускании, зависят от результатов ранее проведенных исследований.
Пренатальный скрининг может быть сделан путем проведения УЗИ плода и измерения в сыворотке крови матери уровней альфа-фетопротеина (см. Скрининг материнской сыворотки для выявления дефектов нервной трубки) в идеале между 16 и 18 неделями гестации; уровни этого маркера также можно определить в образцах амниотической жидкости, если предыдущее тестирование предполагает повышенный риск. Повышенные уровни указывают на повышенный риск развития кистозного расщепления позвоночника (оккультный спинной дизрафизм редко вызывает повышенные уровни).
Прогноз варьируется в зависимости от степени вовлечения спинного мозга, числа и выраженности сопутствующих аномалий. Прогноз хуже у детей с поражениями на уровне более высоких отделов столба (например, грудном) или имеющих кифоз, гидроцефалию, ранний гидронефроз и связанные врожденные аномалии. При надлежащем уходе прогноз для большинства детей сравнительно благоприятен. Нарушение функции почек, а также осложнения, развивающиеся при нарушении функции шунтирующей системы (при оперативном лечении сопутствующей гипертензионной гидроцефалии), являются обычными причинами смерти у детей старшего возраста.
Хирургическое восстановление спинного повреждения
Иногда желудочковый шунт
Различные меры для устранения ортопедических и урологических осложнений
Без раннего хирургического лечения неврологические проявления оккультного спинного дизрафизма могут прогрессировать. При лечении всех видов расщепления позвоночника требуется объединение усилий специалистов по нескольким дисциплинам; важны нейрохирургическая, урологическая, ортопедическая, педиатрическая, психиатрическая, психологическая и социальная характеристика. Это важно для оценки типа и степени поражения вовлеченного сегмента позвоночника, наличия ассоциированных аномалий, состояния здоровья ребенка. Обсуждение с семьей перспектив лечения и жизнедеятельности ребенка должно выявить силы и ресурсы как семьи пациента, так и общественные ресурсы, в том числе, возможность постоянного ухода.
Миеломенингоцеле, выявленное при рождении, немедленно покрывают стерильной повязкой. Если при миеломенингоцеле происходит подтекание ликвора, для предотвращения развития менингита назначают антибиотики. Нейрохирургическая коррекция миеломенингоцеле (послойное закрытие врожденного дефекта с формированием нервной трубки) или открытого позвоночника обычно проводится в течение первых 72 ч после рождения, чтобы уменьшить риск инфицирования желудочков мозга или менингеальных оболочек. Если поражение обширное или находится в сложном месте, можно проконсультироваться с пластическими хирургами для обеспечения надлежащего закрытия.
При наличии активной гидроцефалии может потребоваться шунтирование желудочковой системы головного мозга уже в неонатальном периоде (см. лечение гидроцефалии); иногда вентрикулярный шунт устанавливается во время операции на спине.
Функцию почек необходимо тщательно мониторить, инфекции мочевыводящих путей следует лечить оперативно. Обструктивную уропатию на выходе из мочевого пузыря или на уровне мочеточника нужно лечить решительно, чтобы предотвратить инфекцию мочевыделительной системы. У детей 2–3 лет или любого возраста, если у них повышенное давление в мочевом пузыре в сочетании с везикоуретральным рефлюксом, проводят на регулярной основе катетеризацию мочевого пузыря. Катетеризация способствует удержанию мочи и поддерживает здоровое состояние мочевого пузыря и почек.
Примерно в это же время детей сажают на стульчак после еды, чтобы поощрять фекальную сдержанность. Рекомендуется хорошо сбалансированная диета; умягчители стула, слабительные или их комбинация могут быть полезны для обеспечения регулярных движений кишечника и повышения сдержанности (см. лечение недержания кала). У детей старшего возраста постановка антеградной клизмы толстой кишки, при которой отверстие помещается через брюшную стенку в толстую кишку для вливания жидкостей, может улучшить сдержанность. Отверстие клизмы помещается через стому в брюшной стенке в толстую кишку (например, гастростомическая наполняемая трубка).
Ортопедическая помощь оказывается в максимально ранние сроки. При наличии косолапости применяется наложение гипсовых повязок, однако часто после этого бывает необходимо хирургическое вмешательство. Тазобедренные суставы проверяют на дислокацию. У пострадавших детей нужно контролировать развитие сколиоза, патологических переломов, пролежней, мышечной слабости и спазмов.
Прием фолатов (от 400 до 800 мкг перорально 1 раз/день) женщинами начиная за 3 месяца до зачатия и на протяжении I-го триместра беременности снижает риск развития дефектов нервной трубки плода (см. профилактика врожденных неврологических аномалий).
Женщины, что находятся в группе высокого риска, т. е., женщины, которые имеют либо имели плод или ребенка с дефектами нервной трубки, должны принимать фолиевую кислоту в дозе 4 мг (4000 мкг) перорально ежедневно.
Spina bifida (расщепление позвоночника) подразумевает дефектное закрытие позвоночного столба, иногда с выпадением грыжевого мешка с оболочками спинного мозга (менингоцеле), спинным мозгом (миелоцеле), или, и то, и другое (миеломенингоцеле).
Киари II типа, что часто вызывает гидроцефалию, является распространенной.
Дефицит фолата – это значительный фактор риска, также, как другие факторы, такие как прием матерью некоторых лекарств (например, вальпроата), сахарный диабет матери и, возможно, генетический компонент.
У многих детей с незначительными дефектами наблюдается бессимптомное течение, но у остальных, как правило, наблюдается паралич разной степени выраженности и нарушение чувствительности ниже поражения.
Отсутствие мышечной иннервации способствует нарастанию атрофических изменений мышц ног и развитию ортопедических деформаций.
Пренатальный скрининг проводят с помощью УЗИ плода и определения уровней α-фетопротеина в сыворотке крови матери.
Шунтирование проводят как симптоматическое лечение для устранения повреждения спинного мозга, также, при необходимости, лечат ортопедические и урологические нарушения.
Риск снижается с помощью приема фолатов в качестве добавки к пище.
Источник
Крестцом называется отдел позвоночника, расположенный между поясницей и копчиком. В отличие от остальных его частей, расположенных выше, полностью неподвижен, выглядит как массивная кость треугольной формы, образованная пятью сросшимися крупными позвонками. Строение крестца у женщин и мужчин имеет некоторые различия: женский крестец более широкий и менее изогнутый, чем мужской. На данный сегмент позвоночного столба ложится большая нагрузка при движении и в сидячем положении, поэтому при наличии каких-либо аномалий крестца, в этой зоне возникают боли. В некоторых случаях подобные дефекты не проявляются никакой внешней симптоматикой.
Врожденные аномалии
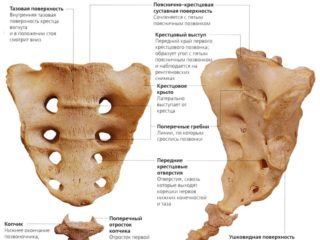 Крестцовые аномалии могут иметь врожденный и приобретенный характер. Причиной врожденных аномалий являются нарушения внутриутробного развития ребенка. Самой распространенной формой порока позвоночного столба у новорожденных является гипоплазия (недоразвитие) позвонков крестцового отдела позвоночника. Чаще всего встречается незаращение дужек пятого поясничного или первого крестцового позвонка — дужкой называется находящееся позади цилиндрического позвонкового тела полукольцо с отходящими от него отростками. В результате в позвоночном столбе возникает расщепление, которое может быть:
Крестцовые аномалии могут иметь врожденный и приобретенный характер. Причиной врожденных аномалий являются нарушения внутриутробного развития ребенка. Самой распространенной формой порока позвоночного столба у новорожденных является гипоплазия (недоразвитие) позвонков крестцового отдела позвоночника. Чаще всего встречается незаращение дужек пятого поясничного или первого крестцового позвонка — дужкой называется находящееся позади цилиндрического позвонкового тела полукольцо с отходящими от него отростками. В результате в позвоночном столбе возникает расщепление, которое может быть:
- Закрытым – наиболее часто встречающаяся разновидность, протекающая бессимптомно, либо сопровождающаяся умеренно выраженным болевым синдромом в области пояснично-крестцового отдела.
- Открытым – обнаруживается у одного из полутора тысяч младенцев. Имеет вид грыжевого мешка, не покрытого мышечной тканью и кожей. Содержимым такого мешка может быть только оболочка спинного мозга (менингоцеле), либо оболочка и содержимое спинномозгового канала (менингомиелоцеле). Тяжелые формы подобных спинномозговых грыж могут вызвать потерю чувствительности, нарушение двигательных и тазовых функций.
В международной классификации болезней – МКБ – этот вид аномалии крестца обозначен кодом Q05.
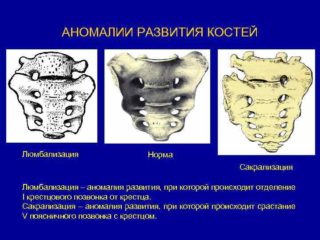 Существуют и другие виды врожденных пороков развития крестцового сегмента позвоночного столба:
Существуют и другие виды врожденных пороков развития крестцового сегмента позвоночного столба:
- Люмбализация – отделение от крестцового массива верхнего позвонка, который путем сращения с поясничным отделом превращается в его дополнительный позвонок. При рентгеноскопии эта форма патологии имеет вид межпозвонковой щели в крестце с правой или левой стороны. В детстве и ранней юности она протекает бессимптомно. Первые внешние проявления становятся заметны к 30 годам: боли в поясничном отделе, иррадиирующие в правую или левую ногу.
- Сакрализация, или синостоз – прямая противоположность люмбализации. Происходит сращивание крестца с последним поясничным позвонком. Может быть односторонней и двухсторонней. В основном протекает бессимптомно – болевой синдром при такой патологии является редкостью.
Еще одна разновидность сакрализации – синостоз l5 поперечного отростка поясничного отдела с крестцом. Сращение может быть:
- полным;
- односторонним;
- истинным;
- ложным: в некоторых случаях локализация l5 поперечного отростка приходится на крестцовый отдел, что является индивидуальной особенностью строения позвоночного столба.
Спондилолистез – смещение тел позвонков относительно друг друга – также считается распространенной формой патологии крестцового отдела, которая может иметь врожденный характер. Международная классификация обозначает этот вид аномалии крестца кодом Q76.2.
Приобретенные аномалии
 Основной причиной такого рода аномалий являются травмы – ушибы и переломы. Женщины чаще мужчин страдают от искривления позвоночника в крестцово-копчиковой зоне. В норме копчик должен быть направлен вниз и вперед, но в результате травматизации его кончик может отогнуться назад и приобрести горизонтальную направленность. Подобная деформация приводит к тому, что оконечность копчика начинает сильно выступать над остальными позвонками, становясь похожим на хвостовой отросток или выпуклую шишку. Это причиняет психологический дискомфорт и создает помехи при сидении и лежании на спине.
Основной причиной такого рода аномалий являются травмы – ушибы и переломы. Женщины чаще мужчин страдают от искривления позвоночника в крестцово-копчиковой зоне. В норме копчик должен быть направлен вниз и вперед, но в результате травматизации его кончик может отогнуться назад и приобрести горизонтальную направленность. Подобная деформация приводит к тому, что оконечность копчика начинает сильно выступать над остальными позвонками, становясь похожим на хвостовой отросток или выпуклую шишку. Это причиняет психологический дискомфорт и создает помехи при сидении и лежании на спине.
Из-за деформированного копчика у женщины может возникнуть проблема при беременности и родах, поскольку на пояснично-крестцовый отдел ложится основная нагрузка, которая возрастает при деформации одной из его частей.
Спондилолистезный синостоз также может стать причиной выпуклого крестца: смещение позвонков приводит к тому, что он начинает заметно выпирать из позвоночного столба. Чаще всего приобретенный спондилолистез возникает в результате компрессионного перелома позвонков крестцового отдела. Из-за этого крестец у женщин и мужчин начинает сильно выпирать.
Диагностика и лечение
 Врожденные патологии крестца у младенцев определяются вскоре после их рождения врачами роддома. Диагностикой и лечением аномалий развития крестца у взрослых занимается вертебролог – врач, специализирующийся на различных формах патологий позвоночного столба. Диагностирование начинается с внешнего осмотра и пальпации пораженной зоны. Специалист-мануал высокого уровня способен поставить предварительный диагноз после первого прима пациента, но для полной уверенности врачу необходимо подтверждение методами инструментальной диагностики:
Врожденные патологии крестца у младенцев определяются вскоре после их рождения врачами роддома. Диагностикой и лечением аномалий развития крестца у взрослых занимается вертебролог – врач, специализирующийся на различных формах патологий позвоночного столба. Диагностирование начинается с внешнего осмотра и пальпации пораженной зоны. Специалист-мануал высокого уровня способен поставить предварительный диагноз после первого прима пациента, но для полной уверенности врачу необходимо подтверждение методами инструментальной диагностики:
- Рентгеноскопия – на снимке четко видны все признаки любой из форм патологии.
- Магнитно-резонансная томография (МРТ) позволяет увидеть состояние крестца и близлежащих тканей в трехмерной проекции.
- Компьютерная томография (КТ) также дает врачу обширный материал для диагностики.
Проводятся лабораторные анализы крови и мочи с целью окончательной дифференциации от патологий, имеющих сходную симптоматику. После установления диагноза принимается решение о том, какие методы терапии допустимо использовать. Это могут быть инъекции анальгезирующих препаратов, механическое вытяжение позвоночного столба, массаж и лечебная гимнастика.
В особо сложных случаях, когда консервативная терапия не дает результата и возможны серьезные осложнения, врачам приходится исправлять деформации крестца путем хирургического вмешательства. Операции на позвоночнике проводятся только в специализированных профильных клиниках. Восстановление после таких процедур занимает около года.
Профилактика
Профилактика аномалий крестца у новорожденных предполагает тщательный медицинский контроль за беременными с использованием лабораторных и ультразвуковых методик исследования. Ранняя диагностика патологий во многих случаях дает хорошие шансы на устранение выявленных пороков развития.
Взрослых от развития заболеваний и их последствий может спасти укрепление костно-мышечного аппарата путем постоянных упражнений, но без фанатизма – перегрузки не только не помогут, но повредят здоровью. Необходимо нормализовать режим труда и отдыха, стараясь проводить как можно меньше времени в статичных позах, связанных с нагрузкой на позвоночник. Не стоит перегружать спину подъемом чрезмерных тяжестей. Нужно помнить о том, что любую болезнь легче предупредить, чем вылечить.
Источник
