Задержка месячных при защемлении нерва
Защемление седалищного нерва при беременности
Стреляющая боль, покалывание или онемение, которые начинаются в спине и отдаются в бедра и ноги – это могут быть признаки ишиаса. Во время беременности ишиас наиболее часто развивается в третьем триместре.
Причины
Чем больше становится матка, тем сильнее она давит на различные внутренние органы. В том числе, она может давить на седалищный нерв, который проходит через поясницу. При давлении на седалищный нерв и появляется боль в спине, которые может отдаваться в различные части тела, чаще всего – в ноги. Когда ребенок в третьем триместре беременности поворачивается головой вниз, может произойти защемление седалищного нерва, результатом чего станет сильная боль.
В зависимости от движений ребенка боль может быть постоянной, или нет. Нередко симптомы ишиаса сохраняются в течение некоторого времени после родов.
Один из самых неприятных аспектов ишиаса при беременности заключается в том, что будущая мама ограничена в выборе средств лечения. Традиционная терапия при ишиасе направлена на устранение симптомов, как правило, при помощи обезболивающих средств, которых беременным женщинам рекомендуется избегать. Поэтому нужно обращаться к более безопасным методам облегчения своего состояния.
Седалищный нерв является одним из самых больших в человеческом организме нервом. С точки зрения его строения седалищный нерв выполняет главные функции, которые направлены на совокупность всех нервов кожи и мышц и суставов рук и ног. В связи с этим защемление седалищного нерва при беременности может привести к нарушению кожных, мышечных и связочных структур ног. Надо отметить, что во время беременности любой орган женщины становится особенно чувствительным.
шиас являет собой заболевание воспалительного характера седалищного нерва, когда нагрузка на позвоночник возрастает из-за роста живота. Иначе врачи называют данный недуг радикулит пояснично-крестцового типа. Поскольку в состав пояснично-крестцового сплетения входит, главным образом, седалищный нерв, то с точки зрения клинических проявлений ишиас характеризуется явлениями поражения седалищного нерва.
шиас обусловлен болями в поясничном отделе позвоночника, которые могут иррадиировать в ногу, ягодицу, заднюю поверхность бедра по ходу седалищного нерва. Зачастую ишиас бывает односторонним (только в одной ноге). Тип боли может быть различный: палящий, волнообразный, острый, простреливающий, может перемежаться с одеревенением и болезненностью ноги. Ко всему прочему, сама боль может оказаться настолько острой, что женщина не может самостоятельно наклониться вперед, выпрямиться, как-либо перемещаться и продолжать вести нормальный образ жизни. В более серьезных случаях женщина может только лежать.
Защемление седалищного нерва при беременности нуждается в адекватном лечении, которое обычно зависит от степени патологического процесса. В острой стадии женщине прописывается постельный режим на грубой поверхности, анальгезирующие средства и противовоспалительные препараты (диклофенак, ортофен, кетонал), которые вводят, минуя пищеварительный тракт. В качестве дополнительного лечения врачи обычно назначают лечебную физкультуру, массаж, физиопроцедуры, курсы мануальной и акупунктурной терапии. Как местное лечение рекомендуют спиртосодержащие раздражители, которые способствуют усилению кровообращения (к примеру, настойка жгучего перца и цветков сирени). В случае если врач имеет дело с сильно запущенным случаем ишиаса (например, если есть грыжа межпозвоночного диска), то назначается только оперативное лечение.
Упражнения для облегчения боли
Существуют упражнения, которые помогают временно ослабить боль, появляющуюся при ишиасе. Вот некоторые из них:
- Встаньте на четвереньки. Опустите голову и выгните спину дугой. Затем выпрямите спину и поднимите голову – шея должна быть параллельна спине. Повторите упражнение еще 10-15 раз, или сколько сможете. Выполняя это упражнение несколько раз в день, вы уменьшите боль и напряжение в спине.
- Выполняйте не менее 10 медленных приседаний ежедневно. Это эффективный способ поддерживать в тонусе мышцы ног. Если вам трудно держать равновесия, во время выполнения упражнений держитесь за спинку стула.
- Встаньте спиной к стене. Прижимайтесь к стене так, чтобы поясничный отдел позвоночника оказался к ней как можно ближе. Расслабьтесь, затем повторите упражнение. Это простое упражнение растягивает и расслабляет мышцы спины.
- Кроме этих упражнений, хорошо помогают справиться с болями в спине прогулки и плаванье. Разумеется, физические нагрузки должны быть умеренными. Если симптомы будут становиться сильнее, обратитесь к врачу. Он может порекомендовать специальный массаж, который облегчит симптомы ишиаса.
Если срок не очень большой и можешь лечи на спинку на пол, тогда попробуй поползать. Ложишься на спину, колени к груди, только чтобы ничего и никуда не давило, коленки руками держишь (не можешь – не держишь, руки вдоль тела тогда). Спина на полу, попа на полу – ничего не поднимай, кроме ног. И начинаешь ползти лопатками, т.е. ты отталкиваешься от пола плечами и лопатками. Тело начинает двигаться, а попа подтягивается машинально. При этом упражнении растягивается позвоночник и зажатые нервы и сосуды расслабляются. Можно еще на 4-х костях по ковру погулять, только на коленки бинт эластичный намотай, чтобы не травмировать. Спина расслабляется и область таза.
ще можно лечь на спину, ноги согнуть в коленях, а потом развести в стороны, но аккуратно, как лягушонок. Только очень аккуратно и без сильной боли. Чуть-чуть подержала, потом побольше разводишь на 10-15 сек и отдыхаешь. И так несколько раз. Тоже может помочь.
Источник
Помочь может простейшая растяжка.
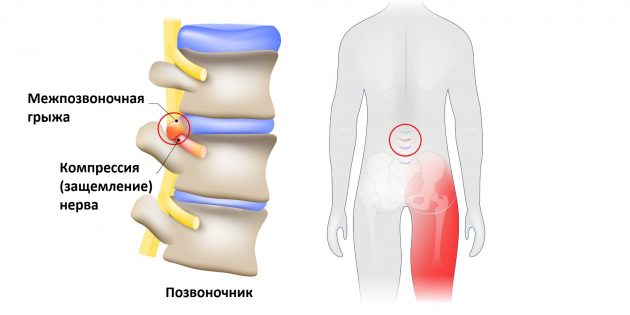
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
 Фото: Designua / Shutterstock
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
- Делать холодные компрессы. Их можно использовать в первые день‑два после того, как случилось защемление седалищного нерва. Прикладывайте грелку с холодной водой или завёрнутый в тонкую ткань пакет со льдом (замороженными овощами) к болезненной области на 20 минут несколько раз в день.
- Делать тёплые компрессы. Их разрешено применять через 2–3 дня после первого приступа. Приложите к пострадавшему месту грелку с горячей (но не обжигающей) водой на 10–15 минут. Повторяйте несколько раз в течение дня по мере необходимости. Чтобы снизить боль, можно попробовать чередовать холодные и тёплые компрессы.
- Принять безрецептурное обезболивающее. Например, на основе ибупрофена.
- Больше двигаться. Первое желание, которое возникает при ишиасе, — присесть или полежать, но это плохой вариант. Неподвижность усиливает раздражение нерва. А вот движение, напротив, помогает избавиться от защемления.
- Регулярно делать упражнения на растяжку нижней части спины и бёдер. Это самый простой способ. Упражнений существуют десятки, выберите те, от которых становится легче именно вам.
- Попробуйте прогибаться в пояснице, выдвигая грудную клетку вперёд, а плечи отводя назад.
- Делайте растяжку «бабочка»: сядьте на пол, согнув колени так, чтобы ступни плотно прижимались друг к другу; максимально прижмите бёдра к полу и медленно наклоняйтесь вперёд, стараясь лечь на ноги грудью.
- Выполняйте скручивания позвоночника: ноги на ширине плеч, таз неподвижен, корпус разворачивается влево и вправо так далеко, как возможно. Вы должны ощутить, как тянется спина в районе поясницы — именно такие движения помогут облегчить боль.
- Повисите на турнике при максимально расслабленных мышцах ног и туловища.
Источник
Седалищные нервы – одни из самых длинных в теле человека. Защемление нерва – это сдавливание нервного волокна окружающими тканями, чаще всего оно не представляет опасности для здоровья, но может вызвать существенную боль в связи с раздражением нервных волокон и окончаний.
Симптомы защемления седалищного нерва у женщин
Обычно защемление седалищного нерва происходит в области крестца. Чаще всего при сдавливании нервного волокна дискомфорт начинает ощущаться в области ягодичных мышц. Так как седалищные нервы проходят через ягодицы, бедра, икры и пятки, а затем достигают пальцев ног, боль может отдавать в любую точку по всей длине нерва.
Симптомы защемления седалищного нерва у женщин ярко выражены
Все признаки защемления сводятся к одному: человек ощущает сильные пульсирующие выстрелы в области ягодиц. Они могут нарастать, вызывать жжение и покалывание, распространяться на другие зоны – ближе к спине или ногам. Иногда приступы отдают даже в пятки ног.
Второй выраженный симптом – онемение, сопровождающееся покалыванием в зоне ягодиц. Обычно онемение присутствует, когда человек находится в одной позе. Если же он резко встает или садится, может возникнуть внезапная стреляющая боль.
У человека с защемлением меняется походка, он становится менее подвижным и более осторожным.
При защемлении нерва только с одной стороны движения становятся асимметричными, человек может длительное время находиться в полусогнутом состоянии.
Причины боли в ягодице
К основным причинам защемления относят ряд патологий, которые невозможно безошибочно определить самостоятельно, поэтому посещение больницы в данном случае обязательно. К причинам относятся:
- грыжа межпозвоночного диска;
- стеноз позвоночного канала;
- травмирование нижней части позвоночника;
- смещение позвонка;
- патологии суставных хрящей;
- спазм грушевидной мышцы;
- проблемы с кровообращением;
- спазмы мышечной ткани спины;
- сильное физическое напряжение;
В соответствии со статистикой, если человек уже однажды столкнулся с защемлением седалищного нерва, патология, с большой долей вероятности, вернется снова. Поэтому даже при успешном лечении пациент обязательно должен соблюдать правила профилактики: не переохлаждаться, не делать сложные физические упражнения, резко не поворачиваться и не наклоняться, не поднимать тяжелые предметы и отдавать предпочтение твердым стульям.
Диагностика и лечение
При посещении больницы сначала вы направитесь к терапевту, который проведет осмотр и опрос. После этого он уже сможет поставить предварительный диагноз и направит вас на более подробное обследование. Скорее всего, придется сделать МРТ – этот метод очень хорошо определяет локализацию защемления и даже помогает выявить его настоящую причину. После этого, с результатами обследования на руках, врач составляет подробный план терапии, в который обычно входят:
- Использование медикаментозных препаратов для снятия воспаления, обезболивания, купирования спазмов. Дополнительно может быть назначен курс витаминов.
- Выполнение физических упражнений, направленных на полное расслабление и отдых. Сначала они выполняются под контролем врача, затем – самостоятельно.
- Консервативные методы: мануальная терапия, лечебная физкультура, массаж, некоторые виды спорта.
В самых сложных, запущенных и требующих немедленного вмешательства случаях может применяться хирургическая операция. Также она показана при прогрессирующем воспалительном процессе, который невозможно снять медикаментозным способом. Но хирургическое вмешательство практикуется достаточно редко, поскольку острая боль заставляет пациентов идти к доктору еще на начальной стадии патологии.
Что делать в домашних условиях
В домашних условиях стоит позаботиться о том, чтобы кровать была максимально жесткой, соблюдался постельный режим и полное отсутствие физических нагрузок. Настоятельно рекомендуется избегать поднятия каких-либо тяжестей.
Любые домашние методы помогают пережить острые периоды максимально спокойно – без невыносимых болей.
Однако самостоятельно в домашних условиях можно лечиться исключительно в дополнение к рекомендациям доктора. Самолечение может быть очень опасно для вашего здоровья.
Защемление седалищного нерва доставляет человеку немало дискомфорта – острые боли и скованность движений мешают нормальному ритму жизни. Терапия заключается в комплексе мер. Полноценное лечение невозможно без врачебного вмешательства, поэтому при первых симптомах защемления нужно сразу же обратиться в больницу.
Смотрите далее: болит копчик при беременности
Источник
Любое защемление нерва в пояснице дает выраженный болевой синдром, сопровождающийся неврологическими признаками неблагополучия со здоровьем. Это онемение, парестезии, мышечная слабость, судороги и т.д. Нервное защемление в пояснице приводит к временной нетрудоспособности, поскольку пациент утрачивает возможность наклоняться, сгибать и разгибать туловище, выполнять некоторые другие движения. На весь период лечения показано ограничение физических нагрузок. В первые дни после защемления корешкового нерва в пояснице показан строгий постельный режим без оказываемого мышечного напряжения на пораженную область.
Соответственно, при появлении соответствующих клинических симптомов защемления нерва в пояснице для лечения следует обратиться на прием к врачу. Доктор предоставит лист временной нетрудоспособности, что позволит дать отдых спине и исключить вероятность развития неприятных осложнений. Нельзя продолжать ходить на работу и выполнять свои привычные домашние дела. Сразу же после защемления необходимо обеспечить полный физический покой поясничному отделу позвоночника. Важно понимать, что длительная компрессия нервного волокна нарушает его трофику и может привести к атрофии. В результате этого будет нарушена иннервации большого участка тела. В ряде случаев это становится причиной нарушения функции кишечника и мочевого пузыря.
Защемление корешкового нерва в пояснице может быть обусловлено дегенеративными дистрофическими изменениями в позвоночнике. В молодом возрасте часто причиной становится смещение тела позвонка, рубцовая деформация связочного аппарата, компрессионный перелом позвонка и т.д.
Корешковое защемление в пояснице может давать сопутствующие клинические симптомы, указывающие на развитие патологий в тех органах и системах человеческого тела, за иннервацию которых отвечает пораженный корешок. Предлагаем узнать, за что и какие поясничные корешковые нервы отвечают:
- L1 и L2 отвечает за иннервацию аппендикса и слепой кишки, брюшной полости и верхней части бедра (при его поражении развиваются грыжи белой линии живота, могут возникать длительные спастические или атонические запоры, сменяющиеся диареей, воспаление толстого кишечника);
- L3 и его ответвления иннервацию половые органы, область колена и мочевой пузырь (провоцирует развитие синдрома гиперактивности мочевого пузыря, у женщин может возникать недержание мочи, у мужчин – импотенция, боли в коленях);
- L4 отвечает за правильное функционирование сосудов и мышц голени и стопы, предстательной железы у мужчин (при компрессии этого корешка возникают острые боли в голенях и стопах, развивается варикозное расширение вен нижних конечностей, может присутствовать ишиас, люмбалгия, в тяжелых случаях наблюдается длительная задержка мочеиспускания);
- L5 иннервирует голени, пальцы ног и стопы, (при повреждении могут развиваться стойкие отёки, острые постоянные боли в лодыжках, постепенно формируется плоскостопие за счет снижения тонуса мышечного свода стопы).
Еще одна вероятная опасность защемления корешкового нерва в пояснице заключается в том, что ответвления участвуют в формировании пояснично-крестцового и копчикового нервного сплетения. Они обеспечивают функциональность всей нижней части тела. При поражении корешкового нерва возникает плексопатия, воспаление нервного сплетения. Частично выпадают инновационные функции.
Причины защемления корешков в области поясницы
Защемление корешков в пояснице возникает в силу негативного действия разных факторов. Чтобы понять механизм патологического изменения, предлагаем ознакомиться со строением позвоночного столба:
- в поясничном отделе находится пять позвонков;
- между ними располагаются межпозвоночные хрящевые диски, обеспечивающие равномерное распределение амортизационной нагрузки при движениях и защищающие корешковые нервы от компрессии;
- между собой позвонки соединяются с помощью фасеточных и дугоотросчатых межпозвоночных суставов (они покрыты хрящевой суставной капсулой);
- стабильность позвонков обеспечивается хрящевым диском и связочным аппаратом, включающим в себя короткие межпозвонковые и длинные продольные связки);
- тела позвонков вместе с дугообразными отростками формируют внутреннее овальное отверстие;
- все вместе позвонки и межпозвоночные диски формируют спинномозговой канал;
- внутри него располагается спиной мозг, который при помощи ликвора через овальное отверстие в затылочной кости черепной коробки передает нервный импульс к структурам голоного мозга и обратно к частям тела;
- от спинного мозга отходят парные корешковые нервы, которые выходят через фораминальные отверстия в боковых частях тел позвонков.
В дальнейшем корешковые нервы разветвляются. Часть их них участвует в формировании поясничного, крестцового и копчикового нервных сплетений. Другие формируют седалищный, бедренный и другие крупные нервы.
Защемление в области поясницы может происходить на разных уровнях (дуральные оболочки, фораминальные отверстия, места разветвлений, точки входа и выхода из нервных сплетений. Основные причины, провоцирующие защемление корешкового нерва в пояснице – это:
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков (остеохондроз и его осложнения в виде протрузии, экструзии и грыжи диска);
- воспалительные процессы в области позвоночника и паравертебральных тканей (миозит, тендинит, артрит межпозвоночных суставов, болезнь Бехтерева, подагра, системная красная волчанка, неврит, радикулит, полиомиелит, клещевой энцефалит и т.д.);
- рост доброкачественных и злокачественных опухолей в месте расположения корешковых нервов и их ответвлений;
- отеки мягких тканей (могут быть геморрагическими, возникающими после травматического воздействия, застойные с выпотом лимфатической жидкости, серозными и т.д.);
- травматическое воздействие (переломы тела и остистых отростков позвонков, трещины, разрывы и растяжения связочной и сухожильной ткани, вывих или подвывих позвонка);
- нарушение осанки и искривление позвоночника, в том числе и сопряженное с перекосом костей таза;
- неправильная постановка стопы (полая стопа, косолапость или плоскостопие);
- внешние факторы негативного влияния (сдавливание, удары, низкая температура воздуха);
- смещение тел позвонков относительно центральной оси (спондилолистез в виде ретролистеза и антелистеза);
- стеноз спинномозгового канала аза счет образования остеофитов, анкилоза и т.д.
С высокой долей вероятности защемление корешкового нерва в пояснице могут спровоцировать следующие факторы риска:
- избыточная масса тела, создающая повышенную нагрузку на межпозвоночные хрящевые диски;
- неправильная осанка и привычка сутулиться;
- ведение малоподвижного образа жизни с преимущественно сидячим типом работы и без регулярных физических нагрузок на мышечный каркас спины;
- тяжелый физический труд, связанный с подъемом тяжестей и их переносом;
- курение и употребление алкогольных напитков – провоцирует нарушение процесса микроциркуляции крови и лимфатической жидкости, что влечёт за собой преждевременное разрушение хрящевой ткани межпозвоночных дисков;
- неправильный выбор обуви и одежды;
- неправильная организация спального и рабочего места.
Исключать все возможные причины и факторы риска следует на этапе диагностики. К моменту начала лечения действие патогенных факторов должно быть полностью исключено.
Симптомы и признаки защемления нерва в пояснице
Защемление нерва в пояснице – это боль, которая отличается высокой степенью интенсивности. Она может быть жгучей, простреливающей, пульсирующей. Если при защемлении нерва в пояснице боль отдает в область паха, то нужно исключать вероятность поражения органов брюшной полости и малого таза.
Защемление в пояснице отдает в ногу в том случае, если поражается седалищный или бедренный нервы. Эти патологии часто провоцируются вторичными мышечными спазмами, возникающими на фоне развития приступа остеохондроза.
Первые признаки защемления нерва в пояснице обычно появляются сразу же после воздействия провокационного фактора. Это может быть подъем тяжести, длительное статическое напряжение мышц поясничной зоны, падение, резкое движение и т.д. Постепенно симптомы защемления в пояснице нарастают, становятся нестерпимыми. Нестероидные противовоспалительные препараты, такие как ибуклин, ортофен, кеторол, диклофенак, анальгин, баралгин, не оказывают достаточного обезболивающего воздействия. Поэтому принимать их не стоит. Они не помогут до тех пор, пока не будет устранено давление с корешкового нерва.
Постепенно к боли добавляются неврологические симптомы защемления нерва в пояснице:
- онемение в отдельных участках нижних конечностей, ягодичной области, передней брюшной стенке и т.д.;
- парестезии и ощущение ползающих мурашек;
- нарушение тонуса сосудистой стенки, которое влечет за собой снижение температуры на отдельных участках, за иннервацию которых отвечает пораженный нерв, и бледность кожных покровов;
- мышечная слабость, которая постепенно может переходит в парез и паралич;
- быстрая утомляемость ног при ходьбе;
- нарушение работы кишечника (поносы и диареи, снижение уровня перистальтики);
- нарушение работы мочевого пузыря (гиперфункция, частые позывы к мочеиспусканию или его полное отсутствие в течение нескольких суток).
При появлении подобных симптомов необходимо обратиться на прием к неврологу или вертебрологу. Эти специалисты проведут осмотр, поставят предварительный диагноз и назначат лечение. Для диагностики используется рентгенографический снимок и МРТ поясничного отдела позвоночника, УЗИ внутренних органов брюшной полости и малого таза.
Что делать, чем и как лечить защемление
Первое, что делать при защемлении нерва в пояснице – отказаться от продолжения тех действий, которые его спровоцировали. Важно понимать, что продолжение работы или занятий спортом может привести к печальному результату. Следующее, что делать при защемлении в пояснице – лечь на спину на твердую ровную поверхность. Затем нужно попытаться расслабить напряженные мышцы.
Существует несколько способов того, как снять защемление в пояснице в домашних условиях. Первый – применять некоторые гимнастические упражнения, которые помогают увеличивать промежутки между позвонками, тем самым устраняя компрессию с нервного волокна. Но следует понимать, что перед тем, как лечить защемление нерва в пояснице с помощью гимнастики, необходимо исключить возможное смещение тела позвонка или его вывих. В таких ситуациях помощь может быть оказана только остеопатом или мануальным терапевтом.
Прежде чем лечить защемление в пояснице нужно исключить вероятность компрессионного перелома, особенно у пожилых людей, у которых высок риск развития остеопороза. У молодых людей рентгенографический снимок необходим в случае падения, ДТП, ушиба, ранения в области позвоночного столба.
Лечение защемления нерва в пояснице
Стандартная схема лечения защемления нерва в пояснице включает в себя:
- постельный режим и обеспечение полного физического покоя поясничного отдела позвоночника в течение первых 5-7 дней;
- затем назначается курс лечебной гимнастики, физиотерапии, массажа;
- для купирования острого болевого синдрома назначаются нестероидные противовоспалительные препараты в виде внутримышечных инъекций;
- для восстановления высоты межпозвоночных дисков назначаются хондропротекторы;
- также в схему лечения входят витаминные препараты, сосудорасширяющие и местное применение мазей.
Практически все применяемые лекарственные препараты могут быть исключены. Если использовать для лечения методы мануальной терапии. Они позволяют быстро восстановить нормальное состояние корешкового нерва, исключить его повторную компрессию. Выбор метода лечения всегда остается за пациентов. Но только лечебная гимнастика и кинезиотерапия в сочетании с остеопатией и рефлексотерапией позволяют добиваться полного восстановления позвоночного столба.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(30) чел. ответили полезен
Источник
