Защемление нерва в пояснице рентген
Седалищный нерв – самое большое стволовое образование. Оно начинается в поясничном отделе, проходит через ягодичные мышцы, тянется вдоль ноги до самой стопы. Такая длина сопряжена с высокой вероятностью различных внешних воздействий: ударов, ушибов, переохлаждений. Повреждение проводимости может быть спровоцировано ущемлением, в результате которой рождается патологическая реакция, вызывающая резкую боль. Ранняя диагностика поражения седалищного нерва помогает предотвратить переход острой фазы воспаления в хроническую форму и сохранить полную подвижность.
Основные методы диагностики защемления седалищного нерва
 Выявление патологии начинается с общения с пациентом. Врач выслушивает жалобы, тщательно собирает и фиксирует анамнез болезни. На развитие ишиаса могут указывать следующие симптомы:
Выявление патологии начинается с общения с пациентом. Врач выслушивает жалобы, тщательно собирает и фиксирует анамнез болезни. На развитие ишиаса могут указывать следующие симптомы:
- Появляется резкая жгучая боль в районе правой или левой ягодицы, которая сползает по поверхности бедра к задней стороне коленки, бежит по икре и доходит до стопы. Она возникает внезапно, длится недолго, быстро исчезает.
- Синдром формируется после эмоционального или физического перенапряжения, может возникнуть после сильного переохлаждения. Интенсивность его проявления усиливается в положении сидя, при длительном стоянии, при резком начале ходьбы. Во время приступа человек вынужден принимать определенную позу, перенося основную нагрузку на здоровую ногу.
- По ходу нерва нарушается чувствительность, больной ощущает, как по ноге сверху вниз «бегают мурашки», появляется покалывание, какие-то участки кожи немеют.
- Когда приступ проходит, еще долго между пятым и первым крестцовым позвонком остается выраженный дискомфорт. Он может провоцировать появление вегетативных нарушений. У некоторых пациентов развивается повышенная потливость стоп, одна конечность отекает, кожа на ней краснеет.
- Сильно меняется походка.
- При тяжелом протекании воспаления выраженность симптоматики усиливается, функции седалищного нерва нарушаются. Это приводит к тому, что ягодичная, бедренная и икроножная мышца сокращается и уменьшается в объеме. Больной не может согнуть ногу в коленях, управлять пальцами ног и совершать повороты стопы.
Невролог проверяет рефлексы, постукивая молоточком по основным зонам, определяет наличие симптома Боне, Ласега, проводит оценку чувствительности на стороне повреждения. Совокупность перечисленных проявлений помогает поставить предварительный диагноз и выявить стадию поражения нервной системы. Определить причины защемления седалищного нерва можно, применив инструментальные методы обследования.
Лабораторные анализы
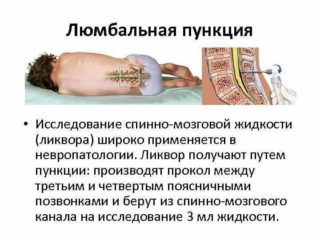 Лабораторные методы исследования назначают в случае, если есть подозрение на развитие инфекции, онкологии, остеохондроза, атеросклероза. Выявить их поможет:
Лабораторные методы исследования назначают в случае, если есть подозрение на развитие инфекции, онкологии, остеохондроза, атеросклероза. Выявить их поможет:
- общий анализ крови;
- общий анализ мочи;
- комплексный биохимический анализ крови;
- люмбальная пункция.
Пройти обследование бесплатно можно в поликлинике по месту жительства. В специализированных центрах средняя стоимость каждого анализа составляет 300-700 рублей.
Рентгенография
Рентген назначается, когда есть подозрение на защемление седалищного нерва, связанного с патологией позвонков и межпозвоночных дисков. Это самый распространенный метод обследования. Никакой специальной подготовки не требует. Больного укладывают на стол, паховую область прикрывают свинцовой пластиной. Врач делает снимок поясницы и таза. Изображение получится четким только при условии полной неподвижности.
Изучая полученные результаты, диагност может выявить деформирующий артроз, артрит, переломы, новообразования, вывихи, смещения позвонков, любые другие патологические изменения, способные стать причиной ишиаса. Ценовая доступность метода – его главное преимущество. Даже в хороших частных клиниках она редко поднимается выше трех тысяч рублей. За небольшую дополнительную плату результаты обследования запишут на диск.
Компьютерная томография
 КТ крестца, поясницы и таза позволяет установить точную причину ишиаса практически во всех случаях. Она оказывается малорезультативной лишь в тех ситуациях, когда фактором-провокатором заболевания становятся патологии спинного мозга, его оболочки, корешков, а также сосудов крестцово-нервного сплетения. В этом случае применяется МРТ.
КТ крестца, поясницы и таза позволяет установить точную причину ишиаса практически во всех случаях. Она оказывается малорезультативной лишь в тех ситуациях, когда фактором-провокатором заболевания становятся патологии спинного мозга, его оболочки, корешков, а также сосудов крестцово-нервного сплетения. В этом случае применяется МРТ.
Для получения достоверных результатов к процедуре нужно готовиться:
- За день до обследования из меню исключаются продукты, способные вызвать повышенное газообразование.
- Вечером накануне проводится очистительная клизма.
- Непосредственно перед сеансом женщинам во влагалище вставляется тампон (сухой или смоченный в контрастном веществе).
Проводить КТ необходимо с полным мочевым пузырем. Больной укладывается на специальный стол в положение лежа на спине, тело фиксируется валиками или ремнями. Если необходимо провести компьютерную томографию с контрастным веществом, оно вводится в вену непосредственно перед началом обследования.
Стол с пациентом перемещается в кольцо томографа, во время процедуры оно вращается и создает определенный шум, который переносится вполне комфортно. На руки пациент получает сами снимки и заключение специалиста.
При диагностике патологических изменений нервных структур КТ используется часто — она оптимальна для визуализации состояния позвоночного столба и его окружающих структур. При этом лучевая нагрузка сравнима с силой, которая создается при помощи обычного рентгена.
В списке противопоказаний беременность, почечная недостаточность, вес больше 150 кг, неадекватное состояние больного, присутствие повязок из гипса, наличие металлических элементов в проекции исследуемых органов.
Обследование пояснично-крестцового отдела позвоночника в среднем обойдется в 3300-3500 рублей.
Магнитно-резонансная томография
МРТ способна показать реальную картину заболевания, определить круг потенциальных причин ишиаса. Проводится без предварительной подготовки: не нужно соблюдать диету и принимать какие-нибудь лекарственные препараты. Перед тем как лечь на стол томографа пациент должен снять с себя всю одежду, все металлические украшения, электронные и механические аксессуары (часы, браслеты), надеть специальный халат и морально приготовиться к процедуре.
Защемление диагностируется без применения контрастного вещества. При обычном способе достаточно хорошо визуализируются хрящевые и нервные ткани.
Если есть подозрение, что причиной патологии является доброкачественная и злокачественная опухоль, используется контраст. Внутривенно вводится вещество, которое быстро разносится кровотоком и оттеняет места аномального развития сосудистой сети, характерного для опухолей и метастазов.
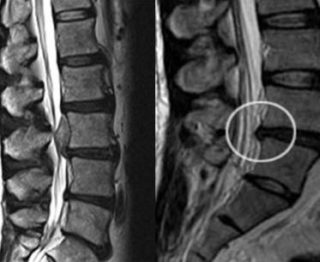
Ишиас на снимке МРТ
Преимуществ у такого метода диагностики много:
- отсутствие лучевой нагрузки;
- возможность получения срезов в любой плоскости: фронтальной, сагиттальной, аксиальной;
- высокая контрастность изображения;
- изучение изменений плотности тканей нервной системы;
- выявление и оценка степени поражения опухолевых процессов.
Среди минусов – внушительный список противопоказаний. Процедуру сканирования нельзя проводить, если у пациента внутри тела функционирует кардиостимулятор, инсулиновая помпа, ушные имплантаты. Мощное магнитное поле способно нарушить работу оборудования, обеспечивающее выполнение жизненно важных функций.
Средняя цена МРТ седалищного нерва по стране составляет 5-6 тысяч рублей. Стоимость зависит от области исследования, необходимости применения контраста, длительности процедуры. Включена запись результатов на СD диске.
Ультразвуковое исследование
Седалищный нерв является самым крупным в теле человека, из-за своих больших размеров хорошо поддается ультразвуковому исследованию. С его помощью можно определить локализацию воспаления и проанализировать состояние окружающих тканей. Назначается при наличии противопоказаний к проведению КТ и МРТ. При условии достаточной квалификации диагноста может легко заменить дорогостоящие методы обследования.
Низкая стоимость – главное преимущество. Ствол седалищного нерва доступен для визуализации на уровне ягодичной области. Пациент обследуется в положении лежа на животе. Для получения достоверных результатов необходимо правильно выбрать частоту используемого датчика. Этот показатель корректируется с учетом толщины и объема мышечной массы. В расшифровке результатов отмечается норма размера седалищного нерва на УЗИ, фиксируются любые отклонения от нее.
Средняя стоимость исследования седалищного нерва — 1900 рублей.
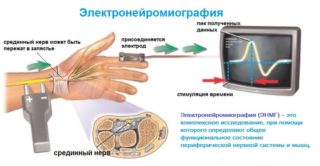
Электронейромиография
 Электронейромиография применяется для выяснения степени нарушения проводимости нервов. В процессе исследования регистрируется прохождение импульсов и сила сократительной способности мышц в ответ на команды головного мозга. Процедура проводится в положении лежа или сидя. На кожу устанавливается электрод аппарата, в мышцу погружается игла электрода. По ним пропускается ток. Мышечные сокращения при этом фиксируются, запись напоминает электрокардиограмму.
Электронейромиография применяется для выяснения степени нарушения проводимости нервов. В процессе исследования регистрируется прохождение импульсов и сила сократительной способности мышц в ответ на команды головного мозга. Процедура проводится в положении лежа или сидя. На кожу устанавливается электрод аппарата, в мышцу погружается игла электрода. По ним пропускается ток. Мышечные сокращения при этом фиксируются, запись напоминает электрокардиограмму.
Средняя стоимость обследования 3300 рублей.
Для составления эффективной схемы лечения необходимо исключить возможность формирования грыжи межпозвоночного диска.
Источник
Необходимость рентгенографического исследования
Рентген позвоночника необходим для того, чтобы врач смог увидеть и оценить следующие параметры:
- изменение расстояния между позвонками;
- правильность строения позвоночных костей (деформации, патологические отростки);
- нарушения расположения позвонков (искривления, смещения и т. д.).
Основываясь на этих данных, врач предполагает вероятность возникновения в позвоночнике деструктивных процессов в хряще. Точность выполненных на рентгене снимков и выводов, сделанных врачом на их основании, напрямую зависит от того, как пациент подготовится к обследованию.
Рентген позвоночника необходим для того, чтобы врач смог увидеть и оценить нарушения расположения позвонков.
https://www.youtube.com/watch{q}v=FReJND8s5Xo
При неустановленном диагнозе метод помогает исключить травмы, врожденные дефекты, искривления и т. д. Это сужает круг поиска. Однако выпадение хрящевого диска на снимках не обнаруживается.
При проведении рентгенографии и рентгеноскопии лучи беспрепятственно проходят через мягкие ткани. Они отражаются от плотных образований, в результате чего врач видит состояние позвоночника. Поскольку грыжа представляет собой соединительную ткань, ее не видно при рентгене.
Например, в запущенных случаях из-за роста ткани изменяется просвет между позвонками. Это помогает определить дальнейшее направление диагностики.
Недостатки рентгеновского метода
В большинстве случаев при болях в области спины врач дает направление на рентген позвоночного столба. И только после того как на снимке нельзя будет увидеть каких-либо негативных изменений, прибегают к другим обследованиям.
Однако современная диагностика не рекомендует использовать данный метод в первую очередь. Объясняется это тем, что при межпозвоночной грыже поражаются мягкие ткани, которые на рентгеновском снимке не заметны. Поэтому необоснованное радиационное облучение по мере возможности пытаются исключить.
Что же можно увидеть на пленке после процедуры{q} Так как позвоночник прямоугольной формы с закругленными углами и слегка вогнутыми боками, то боковая проекция показывает дуги и отростки, а прямая — остистые отростки.
Для определения патологий проводится сравнительный анализ левой и правой половин позвонка. При этом внимание уделяется расстоянию между располагающимися рядом позвонками, четкости очертаний, характеру и насыщенности цвета костных тканей, наличию каких-либо выростов.
Чтобы определить межпозвоночную грыжу, учитывают все указанные факторы. Врач-рентгенолог знает, что щели между позвонками пропускают рентгеновские лучи, не давая отражения. При наличии хрящевых образований луч также не дает отражения.
То есть достоверно определить заболевание вряд ли удастся. Кроме грыжевых образований на снимке врач может увидеть и другие патологии. Грыжу можно спутать с:
- переломом;
- подвывихом и вывихом;
- кифозом;
- сколиозом;
- опухолью.
Так как рентгеновский снимок не может показать наличие грыжевых образований, врачи нередко диагностируют заболевание другими методами. Если невропатолог достаточно опытен и грамотен, то сделать предположение о наличии заболевания он может, не прибегая к рентгенографии.
Более точную информацию о состоянии позвоночника и наличии грыжевых выпуклостей дает магнитно-резонансная томография. МРТ показывает участок, где произошло защемление нервного корешка, разорвались волокна фиброзного хряща.
Этот современный метод дает возможность определить также места отеков и воспалений. На сегодняшний день МРТ является наилучшим методом определения грыжевого выпячивания. Принцип его воздействия состоит в том, что водород пропускают через магнитное поле, регистрируя при этом радиоволны. Исследуются ткани, содержащие большое количество воды.
Несколько слов следует сказать о грыже Шморля. Она имеет некоторые отличия от обычной межпозвонковой грыжи. Это место ее локализации, отсутствие сдавливания спинномозговых корешков, не вовлечение в патологическую реакцию сосудисто-нервных пучков.
Можно ли увидеть такую разновидность грыжевого выпячивания на рентгене{q} Само по себе название заболевания является рентгенологическим понятием. Установить его можно различными способами:
- визуальный осмотр и пальпация;
- анализ истории болезни;
- жалобы пациента.
Однако основным методом в данном случае является рентгенография. В этом случае в ее надежности не стоит сомневаться.
На рентгеновском снимке грыжа Шморля узнается почти всегда. Данную патологию специалист может узнать по незначительной вогнутости замыкательной пластинки соседних позвонков на определенных уровнях. На фото видны остеосклерозные участки вокруг зоны поражения.
Спутать данную патологию с межпозвонковой грыжей или другими патологиями невозможно. Связано это с тем, что при описываемом нарушении не происходит разрушение фиброзного кольца, которое может показать рентгенограмма.
Рентгеновский снимок показывает грыжу Шморля даже у людей пожилого возраста. На нем врач видит вдавливания верхней и нижней замыкательных пластинок одного участка позвоночника. Данные явления могут стать основанием для постановки точного анализа.
Можно сделать вывод, что для определения межпозвоночного грыжевого выпячивания рентгенография является ненадежным методом. В этом случае чаще прибегают к магнитно-резонансной томографии. Однако при выявлении грыжи Шморля рентген сможет показать наиболее точную картину заболевания.
Признаки заболевания
На рентгеновских снимках позвоночника врачи оценивают формы, размеры, структуру позвонков. Изменения, обнаруженные при обследовании, могут свидетельствовать о наличии у пациента грыжи позвоночника. Для того чтобы выявить подобные нарушения, врачом анализируются следующие факторы:
- симметрия левой и правой сторон позвоночника;
- расстояния между позвонками, места их уменьшения;
- контуры позвонков, их четкость;
- структура костных изменений (однородность, цвет) в позвоночнике;
- наличие видимых наростов на позвонках.
Т. к. при наличии грыжи позвоночника возникает воспаление и отек близлежащих тканей, что вызывает сильный болевой синдром у пациента, человек старается занять удобное для себя положение, в котором дискомфорт будет меньше ощущаться.
На рентген позвоночника больного может направить и врач-невролог при наличии сильных болей в пояснице.
На рентген позвоночника больного может направить и врач-невролог при наличии следующих симптомов:
- нарушение чувствительности конечностей;
- онемение нижних и верхних конечностей;
- сильные боли в ногах, пояснице, шее;
- головные боли.
При возникновении подобных симптомов не стоит откладывать визит к врачу. Грыжа позвоночных дисков — это непростое заболевание, которое при отсутствии должного лечения может привести к параличу и дальнейшей инвалидности.
Клиническая картина зависит от локализации образования:
- Межпозвоночная грыжа поясничного отдела. Характеризуется болью в области спины. Наиболее сильный дискомфорт появляется в пояснице. На начальных стадиях боль тупая, тревожит приступами. Усиление возникает после физических упражнений, длительного пребывания в одной позе и при резком мышечном напряжении. При сдавливании корешков спинного мозга появляется онемение конечностей. На поздних стадиях боль иррадиирует в бедра, ягодицы и ноги. Возникают нарушения осанки, связанные с попытками уменьшить дискомфорт.
- Межпозвоночная грыжа шейного отдела. При защемлении нерва возникает боль в руке. Дискомфорт локализуется в области от плеча до кисти. Возможно покалывание и онемение. Неприятные ощущения появляются и исчезают внезапно. В зависимости от расположения грыжи может прослеживаться слабость в области дельтовидной мышцы, бицепса или запястья. Нередко возникает частичная потеря подвижности пальцев, затруднения при сжатии.
- Межпозвоночная грыжа грудного отдела. Боль сосредотачивается в верхней части спины и в области диафрагмы. Ощущения усиливаются при кашле и чихании. Если образование затрагивает спинной мозг, развивается миелопатия. Больной испытывает слабость, теряет равновесие при ходьбе, затрудняется опорожнение мочевого пузыря и кишечника. В отдельных случаях возникает паралич нижних конечностей.
Межпозвоночная грыжа поясничного отдела. Характеризуется болью в области спины. Наиболее сильный дискомфорт появляется в пояснице.
Межпозвоночная грыжа шейного отдела. При защемлении нерва возникает боль в руке. Дискомфорт локализуется в области от плеча до кисти.
Межпозвоночная грыжа грудного отдела. Боль сосредотачивается в верхней части спины и в области диафрагмы.
Подготовительные мероприятия
Подготовка к рентгену межпозвоночной грыжи зависит от области исследования. При проверке грудного и шейного отделов никаких затруднений не возникает. Однако при обследовании поясницы газы, скопившиеся в кишечнике, могут исказить результаты.
Для получения достоверных результатов при проведении рентгена поясничного отдела необходимо придерживаться следующих рекомендаций:
- Соблюдайте диету. За 2-3 суток до процедуры исключите из рациона все продукты, которые могут вызвать брожение и образование газов. К их числу относятся бобы, капуста, молоко, картофель и т. д.
- Очистите кишечник с помощью клизмы. При тяжелом состоянии иногда достаточно этой процедуры, чтобы провести экстренное обследование.
- Не завтракайте перед посещением больницы.
Считается, что более точные результаты можно получить после однократного приема ферментных препаратов и сорбентов.
Для получения достоверных результатов при проведении рентгена за 2-3 суток до процедуры исключите из рациона все продукты, которые могут вызвать брожение и образование газов.
Очистите кишечник с помощью клизмы. При тяжелом состоянии иногда достаточно этой процедуры, чтобы провести экстренное обследование.
Считается, что более точные результаты можно получить после однократного приема ферментных препаратов и сорбентов.
Для того чтобы сделать рентген межпозвоночной грыжи шейного и грудного отделов позвоночника, специальной подготовки не требуется. Подготовительные мероприятия необходимы в том случае, если планируется проведение рентгеновского исследования поясничного отдела.
https://www.youtube.com/watch{q}v=DLFIyunzZIE
Подготовка нужна в связи с тем, что брожение газов в кишечнике может исказить клиническую картину заболевания и результаты исследования. Чтобы этого не произошло, больному за 7 дней до обследования необходимо исключить из своего рациона продукты, способствующие повышенному газообразованию. К таковым относятся: капуста, хлеб из белой муки, бобовые и др.
Брожение газов в кишечнике может исказить клиническую картину заболевания и результаты рентгенологического исследования.
За неделю до исследования человек должен исключить из рациона капусту.
Врач может назначить активированный уголь, который уменьшит газообразование.
Накануне проведения рентгена пациенту делается очистительная клизма.
Иногда врач может назначить активированный уголь и другие препараты, уменьшающие газообразование. Накануне проведения рентгена пациенту делается очистительная клизма.
Для того чтобы получить нужные для анализа состояния позвоночника снимки, необходимо не более 5 рентгенограмм.
Когда обследование нежелательно
Рентгеновское оборудование во время проведения исследования выделяет небольшие дозы ионизирующего облучения. Превышение допустимых для человека дозировок может нанести непоправимый вред организму. Поэтому иногда имеет смысл воздержаться от рентгена.
Нежелательно подвергаться рентгеновскому облучению таким категориям людей:
- пациентам, которые в течение последних 6 месяцев уже проходили подобное обследование;
- беременным женщинам, т. к. влияние рентгеновского облучения на плод до конца не изучено.
Нежелательно подвергаться рентгеновскому облучению беременным женщинам.
Указанным людям делать рентген можно только в крайних случаях.
Для всех остальных рентгенография является начальным этапом при подозрении на патологии позвоночных дисков.
Не рекомендуется проводить рентгенограмму в следующих случаях:
- Детский возраст. При плановых обследованиях желательно предпочесть другие методы, которые позволяют уменьшить лучевую нагрузку.
- Чрезмерная нервозность. Пациентам сложно оставаться неподвижными, из-за чего возможно искажение результатов. При необходимости исследования врач может назначить дополнительные препараты для устранения проблемы.
- Ожирение. Лишний вес мешает получить точную картину. В результате может быть поставлен неверный диагноз.
- Беременность. Лучевое воздействие может спровоцировать появление различных пороков у плода, т. к. возникают ошибки при делении клеток. Рекомендуется предпочесть другие методы исследования. Особенно уязвим ребенок в первом триместре.
В детском возрасте при плановых обследованиях желательно предпочесть другие методы, которые позволяют уменьшить лучевую нагрузку.
При чрезмерной нервозности при необходимости исследования врач может назначить дополнительные препараты для устранения проблемы.
Лишний вес мешает получить точную картину, в результате чего может быть поставлен неверный диагноз.
При беременности рентген противопоказан, так как лучевое воздействие может спровоцировать появление различных пороков у плода.
Передовые рентгеновские технологии
Предпочтительными методами диагностики при подозрении на межпозвоночную грыжу являются КТ (компьютерная томография) и МРТ.
КТ, как и рентгеноскопия, проводится с помощью рентгеновских лучей, однако в результате появляется трехмерное изображение. В процессе обследования оборудование делает множество снимков, из-за чего врач видит полную картину.
При проведении процедуры обнаруживаются нарушения кровообращения в затронутых областях, изменения в структуре спинного мозга и деформация межпозвоночных дисков, в т. ч. грыжи.
На простом рентгене нельзя с уверенностью определить наличие грыжи позвоночника, по косвенным признакам удается лишь предположить ее наличие.
Для этого должны совпасть два фактора: выпадение хрящевого диска и смещение позвонков. Такое явление в медицинской практике встречается редко.
В остальных случаях рентген считается начальным этапом при диагностике грыжи позвоночника. С его помощью врач может получить информацию о состоянии основы опорно-двигательной системы, которая пригодится ему в дальнейшем для постановки диагноза.
Как это работает. Рентген
Что опаснее грыжи позвоночника{q}
https://www.youtube.com/watch{q}v=jL87pgIMDlg
Полную картину состояния позвоночного столба и наличие грыж может показать МРТ. На ней удастся подробно увидеть место защемления нервного корешка, разрыв волокон фиброзного хряща, воспаление и отек. Компьютерная и магнитно-резонансная томографии относятся к передовым рентгеновским технологиям и являются наиболее эффективным методом диагностирования грыжи позвоночника.
Источник
