Защемление нерва в височной доле

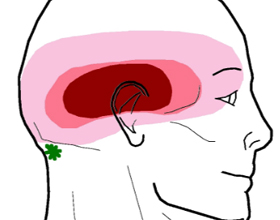
Боли возникающие в височной области чаще всего являются признаком серьёзных заболеваний, исключением является боль, возникшая только один раз. Кроме серьёзных заболеваний, боль в висках может символизировать о сильном истощении или переутомлении организма.
Причины, из-за которых может возникать боль в висках
В современной медицине можно выделить от 45 до 50 болезней, у которых среди симптомов наблюдается боль в висках. Поскольку перечислить все эти болезни будет достаточно сложно, они были разделены на определённые группы:
- Патологии системы кровоснабжения головного мозга. Наиболее частой проблемой среди данной группы считается повышение внутричерепного давления. В результате повышения этого давления наблюдается давящая боль в обоих висках. Также среди распространённых заболеваний, которые могут вызвать боль в висках присутствует сужение церебральных сосудов.
- Инфекционные и вирусные заболевания. Подобные заболевания достаточно часто сопровождаются болями в висках.
- Проблемы, связанные с возрастом человека. С возрастом у людей истончаются стенки сосудов, и увеличивается чувствительность к изменениям погоды, а вместе эти факторы могут привести к появлению болезненных ощущений в висках.
- Различные виды отравлений. К примеру, на следующий день после алкогольного отравления у человека наблюдается сильная головная боль, в том числе и в височной области.
- Защемление нерва в височной области. Как правило, защемление нерва, а затем и боль в висках наблюдается при наличии такого заболевания, как шейный остеохондроз.
- Менструация или климакс. Гормональные изменения могут проявляться как болями в области живота, так и болями в височной доле.
- Артериит. Это заболевание, при котором наблюдается поражение стенок артерий. Характеризуется пульсирующей болью.
- Болезни нижнечелюстной области. Боль в висках может проявляться в тот момент, когда прорезается «зуб мудрости».
Также стоит отметить, что боль в висках может наблюдаться и при неправильном питании.
Что делать при наличии болей в височной области?
Боль в висках является достаточно серьёзным симптомом, поэтому при её появлении рекомендуется сразу же обратиться к врачу. Если длительное время терпеть боль в висках, то могут возникнуть серьёзные проблемы со слухом и зрением. Возможно ухудшение психического состояния человека.
Если боль в висках очень сильная и продолжается длительное время, то возможен инсульт головного мозга.
При возникновении болей в висках рекомендуется начать отслеживать их частоту. Если боль возникла только один раз и не длилась долго, то можно сделать следующее:
- Прогуляться на свежем воздухе или же проветрить помещение.
- Принять душ или умыться прохладной водой.
- Сделать массаж височной доли.
- Избавиться от шума и уменьшить освещение в помещении.
- Поспать.
- Выпить таблетку обезболивающего средства.
Если человек уверен, что боль в висках является следствием простуды или же похмелья, то можно либо выпить лекарственный препарат от данного заболевания, либо использовать средства народной медицины, которые поспособствуют снятию отёка с сосудов и напитают мозг витаминами.
Если появление боли в висках наблюдается сразу же после принятия пищи нужно внимательно ознакомиться с составом продуктов, которые были использованы во время еды. Когда вызывающий головную боль продукт будет найден, рекомендуется отказаться от его использования в рационе. В том случае, если приходиться покупать готовую еду на улице или же в супермаркете стоит отдать предпочтение пирожкам, салатам и свежей выпечке.
 В том случае, если боль проявляется регулярно и является достаточно сильной нужно как можно быстрее выявить причину. Выявлять причину лучше всего посетив соответствующего врача (терапевта или невролога).
В том случае, если боль проявляется регулярно и является достаточно сильной нужно как можно быстрее выявить причину. Выявлять причину лучше всего посетив соответствующего врача (терапевта или невролога).
Основные методы, которые используют в клиниках для диагностирования причины болей в висках
Когда человек, которого беспокоит наличие болей в висках, наконец, решиться обратиться в клинику, то для диагностики причины данных болей используют такие методы:
- Лабораторные анализы – берётся кровь из пальца, вены, а также сдаётся кал и моча;
- Использование УЗИ.
- Осмотр глазного дна офтальмологом.
- Проводиться компьютерная томографии.
- Проводиться магнитно-резонансная томография.
- Проводиться магнитно-резонансная ангиография.
- Проверяется состояние сердечно-сосудистой системы с помощью кардиомониторинга.
Профилактические меры для предотвращения болей в височной области
Чтобы предотвратить возможность возникновения болей в височной области врачи рекомендуют выполнять следующие действия:
- Провести изменения в рационе питания.
- На некоторое время (желательно полностью) избавиться от вредных привычек – курение, алкоголь.
- Заняться различными физическими упражнениями, увеличить количество и время прогулок на свежем воздухе.
- Обязательно следить за временем, уходящим на сон, это время должно быть не менее 8 часов.
- Если работа связана со стрессовыми ситуациями, то рекомендуется сменить данную работу.
- Если в какой-то момент времени боль всё-таки возникает не нужно заниматься самолечением.
- Необходимо контролировать артериальное давление.
При выполнении всех вышеуказанных действий можно уменьшить риск появление болей в височной области.
Источник
Если постоянно стреляет в висок, это повод присмотреться к патологической симптоматике и задуматься о состоянии своего здоровья. Головная боль может выступать следствием опасной болезни, которую необходимо лечить своевременно, или признаком истощения, хронической усталости. Для выяснения причины синдрома необходимо обратиться к доктору, пройти обследование, а не пытаться устранить его самостоятельно.
Происхождение патологического состояния
Головные боли – первый симптом многих нарушений в работоспособности организма. Чаще всего стреляет и отдает в висок по следующим причинам:
- Переутомление. Пациенты, подверженные стрессам, депрессиям и ведущим неправильный образ жизни, часто страдают приступами головных болей. Патологическое состояние, как правило, продолжается на протяжении нескольких часов, после оно улучшается.
- Мигрень. Неприятный дискомфорт в левой височной области, нередко появляется у беременных и подростков. Синдром сопровождается нарушениями зрения, рвотой, чувством тошноты, аритмией.
- ПМС. В это время в женском организме происходят изменения в эндокринной системе, одним из которых является болезненная пульсация.
- Нарушения синтеза гормонов. Данный процесс проявляется интенсивными спазмами в области лба, висков, затылка. Часто подобные приступы диагностируются у пациенток во время климакса, сопровождаясь резкими перепадами настроения и приливами.
- Инфекционные патологии и воспаление. При простуде, гриппе, ОРВИ нередко наблюдается сильная пульсация в голове, пропадающая после выздоровления.
- Интоксикация. При отравлении кроме рвоты, тошноты, могут появляться болезненные ощущения, сильно болит в левом виске. Подобная симптоматика наблюдается и при похмельном синдроме.
- Атеросклероз сосудов. Заболевание сопровождается неприятной пульсацией в виске с левой стороны, и может нарастать, затем утихать. Синдром протекает на фоне нарушения зрения, слуха, координации и памяти.
- Низкое или высокое давление. Может появиться слабость, учащенное сердцебиение, болезненность с левой или правой стороны виска. Иногда пациенты теряют сознание.
- Патологии надпочечников. Характеризуется чрезмерной выработкой адреналина, как результат сосудистые спазмы и повышение показателей АД.
Большинство больных допускают ошибку, когда не обращают внимания на неприятный дискомфорт, не торопятся обращаться к докторам, а пытаются устранить синдром при помощи средств народной медицины. Но спазмы в левом виске могут быть симптомом опасного патологического состояния, которое может привести к необратимым последствиям.
Люди подверженные стрессам, депрессиям и переутомлениям, часто страдают приступами головных болей
Среди других причин болезненных спазмов в виске можно выделить:
- ВСД (болезнь нервной системы);
- шейный остеохондроз;
- травмы и патологии лицевых суставов, черепно-мозговых нервных окончаний;
- хронический воспалительный процесс височных сосудов;
- голодные спазмы при жестких диетах;
- воспалительные, инфекционные недуги ротовой полости;
- пищевые пульсирующие боли при злоупотреблении некоторыми продуктами питания;
- воспаление оболочек «серого вещества».
Все эти состояния требуют немедленной консультации врача, затягивать лечение не стоит, а пройти комплексное обследование. На ранних стадиях недуга болезненную симптоматику можно устранить, предотвратить дальнейшее развитие патологии.
Воспалительный процесс височных сосудов
Диагностика и когда стоит пройти обследование
Поскольку причин вызывающих спазмы множество, поставить верный диагноз сможет только квалифицированный невролог. Некоторые заболевания опасны и могут привести к смерти. Вот зачем нужно своевременно выяснить, почему стреляет в височной области. Правильный диагноз – залог адекватной терапии.
Комплексная диагностика патологии включает следующие методы обследования:
- Анализы в условиях лаборатории.
- Ультразвуковое исследование.
- Изучение глазного дна.
- Обследование гормонального уровня.
- КТ и МРТ.
- Резонасно-магнитную ангиографию.
- Кардиологический мониторинг.
- Консультации специалистов узкой направленности: нейрохирурга, эндокринолога, кардиолога, отоларинголога, офтальмолога.
Если боли в левом полушарии регулярные, следует как можно быстрее установить их происхождение. Определить причину спазмов в височной области поможет врач общей практики или невропатолог.
Диагностика глазного дна — один из методов диагностики патологии
При наличии следующей симптоматики рекомендуется срочно пройти обследование у квалифицированного доктора:
- нехарактерные спазмы, интенсивные, локализующиеся в непривычных местах или появление дополнительных признаков: температура, рвота;
- цефалгия, напоминающая «взрыв»;
- головные боли, сопровождающиеся нарушением зрительных функций: пелена перед глазами, мушки, темнота, несвязанность речи, онемение в ротовой полости, слабость конечностей;
- «бездействие» анальгетиков после их употребления;
- субфебрильное лихорадочное состояние;
- частые рвотные позывы;
- внезапное усиление спазмов при нагрузках;
- напряжение, болезненность мышц затылка.
Подобная симптоматика может свидетельствовать о наличии таких опасных патологий, как инсульт, менингит или энцефалит. В этой ситуации нужно срочно обратиться за медицинской помощью, вызвать бригаду СМП.
Первая помощи при патологическом состоянии
Стреляющая боль в правом виске – опасный признак, при его появлении лучше сразу обратиться к доктору, чтобы установить причину синдрома. Если продолжительное время терпеть неприятный дискомфорт, могут развиться серьезные нарушения зрения и слуха. Возможно ухудшение психологического состояния пациента.
При интенсивных спазмах в виске слева возможен инсульт «серого вещества». При появлении сильных прострелов в голове следует следить за их частотой, длительностью. Если боль носит однократный характер и не сопровождается дополнительной симптоматикой, можно предпринять следующие меры:
- Когда пульсирует висок лучше совершить прогулку по улице, парку или хорошо проветрить комнату.
- Обмыться прохладной водой, принять душ.
- Выполнить массаж виска.
- Снизить интенсивность освещения, устранить посторонние звуки.
- Отдохнуть, хорошо выспаться.
- Принять обезболивающий препарат.
Если больной уверен, что спазмы в левом виске – результат похмельного синдрома или простуды, тогда можно выпить медикамент, снижающий интенсивность неприятной симптоматики при ОРВИ или гриппе. Иногда рекомендуется воспользоваться рецептами народной медицины, способствующими устранению отечности сосудов и питанию «серого вещества» витаминами, микроэлементами.
Когда пульсирует висок сразу же после еды необходимо внимательно изучить состав продуктов питания. Если пища, вызывающая неприятный дискомфорт, была обнаружена, рекомендуется ее исключить из рациона. При необходимости покупки готовой еды лучше отдать предпочтение выпечке, салатам и пирожкам.
При интенсивных спазмах в левом виске возможен инсульт «серого вещества»
Особенности комплексной терапии синдрома
В зависимости от вида патологии, спровоцировавшей появление спазмов в левом полушарии головы, врач назначает соответствующее лечение. Терапия патологического состояния может включать прием следующих препаратов:
- сорбентов;
- если пульсирует висок, помогут лекарства, устраняющие отечность сосудов;
- противовоспалительные средства;
- если болит висок, назначают жаропонижающие таблетки;
- успокоительные лекарства, оказывающие седативное действие;
- антибактериальные препараты.
Комплексное лечение может включать согревающие крема, если спазмы появились из-за продолжительного пребывания на холоде, сквозняке. Также часто назначают физиотерапию, включающую:
- Лечебные ванны.
- Обертывания с использованием специальной грязи.
- Если болит висок, показан курс массажей.
- Электрический форез.
- Магнитотерапию.
- Лечение посредством иглоукалывания.
Когда головные боли в левом виске являются результатом переутомления, жесткой диеты или злоупотребления едой, человеку следует изменить режим питания и образ жизни, чтобы устранить патологические факторы, вызывающие недомогание.
Физиотерапия включат в себя лечебные ванны
Меры профилактики при синдроме
Для избавления от неприятного дискомфорта нужно соблюдать правильный режим: хорошо высыпаться, полноценно питаться, не перегружать себя работой и умственными нагрузками, совершать прогулки на свежем воздухе. Иногда выполнения этих простых советов достаточно, чтобы не прибегать к употреблению сильнодействующих медикаментозных препаратов.
Если стреляет в левый висок, помогут следующие рекомендации:
- после трудного рабочего дня хорошо принять расслабляющую ванну или выполнить водные процедуры для ног;
- при сильных спазмах, спровоцированных ВСД или резкими колебаниями АД, восстановить кровообращение поможет точечное массажное воздействие на кисти рук, шею, голову;
- если болит висок постоянно, необходимо употреблять только здоровую пищу: всегда завтракать, за 30 минут выпить натощак 200 мл воды, съесть зеленое яблоко;
- рекомендуется включить в рацион мясо нежирных сортов, злаковые каши, морскую рыбу и творог, фрукты и свежие овощи, зерновые хлебобулочные изделия;
- пациентам, страдающим частыми височными спазмами, рекомендуется употреблять фруктовые натуральные соки, кефир;
- при головной боли следует отказаться от приправ, различных специй, сахара, заменить его натуральным медом, ограничить потребление соли.
Врачи-диетологи при болях в правом или левом виске рекомендуют употреблять квашеную капусту не менее 150 грамм, а также смородину черную (ст. ложку) и продукт пчеловодства с растительным маслом.
Рекомендуется включить в рацион мясо нежирных сортов, морскую рыбу, фрукты и свежие овощи, зерновые хлебобулочные изделия
При появлении первой симптоматики неприятного дискомфорта, следует немедленно обратиться к доктору, пройти комплексное обследование. За этим кажется простым явлением, может скрываться серьезное заболевание.
Когда болит висок, качество жизни снижается, утрачивается тонус и энергия. Сосуды постоянно находятся «под ударом», в головной мозг не поступает необходимое количество питательных веществ, микроэлементов и кислорода. У больного диагностируются проблемы с опорно-двигательной системой. Если не приступить к лечению, последствия патологического состояния могут быть достаточно опасными.
Источник
Содержание:
- Симптомы защемления нерва
- Причины защемления нерва
- Что делать при защемлении нерва?
- Лечение защемления нерва
- Профилактика защемления нерва
Что такое защемление нерва?
Защемление нерва возникает, когда нервные корешки, которые отходят от спинного мозга, сдавливаются соседними позвонками или же другими «преградами», среди которых: грыжи, спазмированные мышцы, сухожилия, хрящи, опухоли, протрузия.
Защемление нерва всегда сопровождается сильной болью (колющей, жгучей, стреляющей). Существует множество форм защемлений, но самыми распространенными являются защемления шейного и седалищного нервов.
В зависимости от места защемления нерва и локализации боли, выделяют ишиалгию (боль в крестце, ягодице, задней поверхности ноги), люмбоишиалгию (боль в пояснице, ягодице, задней части ноги), люмбалгию (боль в пояснице и спине), цервикобрахиалгию (боль в шее и руке) и цервикалгию (боль в шее).
Важно учесть, что человек, испытывающий острый приступ боли может дополнительно страдать от онемения определенной группы мышц, от нарушения работы органов. На это влияет то, какой из нервов был защемлен. Следует различать зажатие чувствительных, вегетативных и двигательных нервов. Когда страдает первый из них, то человек обращается к доктору из-за сильного приступа боли, которую невозможно перетерпеть. При защемлении двух последних разновидностей нервов врачебная помощь часто оказывается отложенной, что чревато развитием серьезных осложнений.
Симптомы защемления нерва
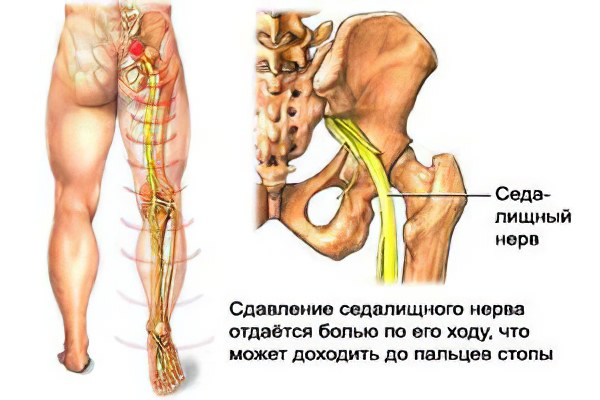
Симптомы защемления нерва напрямую зависят от локализации защемления. Влияет на проявление болезни и воспалительный процесс (если он наличествует), причины защемления и его длительность (степень).
Основным же симптомом является резкая боль в месте защемления (пояснице, шее, спине, руке или ноге) и ограниченность движений. Тяжелые случаи защемления шейного, седалищного или позвоночного нерва могут привести к компрессии спинного мозга, нарушить двигательные функции и чувствительность конечностей, стать причиной пареза или паралича.
Признаки защемления нерва и их окончаний будут варьироваться в зависимости от того, что послужило причиной этого состояния. Также на выраженность и характер симптомов влияет то, за какие функции отвечает нерв и где он расположен.
Поэтому можно выделить следующие признаки защемления:
Защемление седалищного нерва или нерва в пояснице (ишиас) проявляется жжением и покалыванием, отдающим в ногу. Она, в свою очередь, становится малоподвижной, а в положении стоя человек чувствует стреляющую боль. При наличии грыжи или пролапса боль становится более интенсивной и резкой. Если защемленный нерв воспаляется, говорят о радикулите. Часто защемление нерва в пояснице может быть вызвано избыточным весом, ведь именно на поясничный отдел приходится основная тяжесть тела. Когда причиной защемления становится межпозвоночная грыжа или обострение остеохондроза, рекомендуются фитотерапия и лечебная гимнастика, а мануальная терапия исключается.
При защемлении шейного нерва характерно напряжение мышц шеи. Боль значительно усиливается, если человек пытается повернуть голову или же, напротив, долго держит её в одном и том же положении (во время сна, при длительном сидении и проч.) Защемить шейный нерв могут межпозвонковые диски или шейные позвонки в случае остеохондроза, подвывиха или пролапса (выпячивания). Для лечения такого защемления лучше всего подходят массаж и мануальная терапия, способные избавить человека от боли и восстановить нормальное анатомическое положение межпозвоночных дисков.
Если пострадал чувственный нерв, то человек испытывает боль различной интенсивности. Она может носить жгучий, стреляющий, колющий характер. Может возникать приступообразно, а может присутствовать постоянно.
Когда нерв сдавливается в грудном отделе, человек страдает от межреберной невралгии. Если в этом же месте компрессии подвергается вегетативный участок нервной системы, то пациенты часто жалуются на сердечные боли. Чтобы отличить защемление нерва от болезней сердца стоит обратить внимание на характер болей. Как правило, при межреберной невралгии они присутствуют на постоянной основе, не утихают ни во время отдыха, ни во время активного времяпрепровождения. Усиление симптомов происходит при попытке прощупать пространство между ребрами и выполнить движения туловищем.
В том случае, если передавленным оказывается седалищный нерв, пациенты жалуются на боли в нижней части спины, которые отдают в нижние конечности, ягодицы и могут доходить до пяток.
Когда страдает лучевой нерв, то человек не в состоянии разогнуть и согнуть руку, пальцы находятся в согнутом состоянии, а кисть безвольно свисает. Симптомы варьируются от конкретного места пережатия.
При компрессии локтевого нерва нарушается чувствительность пальцев и кисти руки. Страдает кровообращение, боли отдают в мизинец.
Часто, независимо от того, какой нерв страдает, место компрессии становится отечным, красным и болезненным.
Мышечные судороги и слабость в месте локализации защемления. Возникновение чувства покалывания.
Симптомы, характеризующие защемление нерва, имеют свойство усиливаться во время ночного отдыха. То же самое происходит при сильном кашле, смехе, чихании и даже просто при повышенном волнении. При онемении конечностей, боль может несколько угасать. Переохлаждение, напротив, приводит к усилению болезненных ощущений.
Причины защемления нерва
Чаще всего защемление нерва происходит по причине обострения остеохондроза (дегенерация хрящей межпозвоночных дисков): зазор между позвонками сужается и нервные ответвления защемляются. Гипертонус (спазмирование) мышц лишь усугубляет патологический процесс, доставляя человеку ещё больший дискомфорт.
Когда спазмированные мышцы защемляют нервы, страдают также и кровеносные сосуды. Это не только причиняет боль, но и ухудшает кровообращение, работу внутренних органов и головного мозга. Если защемление длится продолжительное время, нервные ткани могут отмирать и чувствительность отдельных частей тела и участков кожи может пропадать. Иногда защемленный нерв может воспаляться. В частности, это происходит при радикулите.
В качестве других причин, вызывающих защемление нерва можно выделить следующие:
Неловкое движение, совершенное со слишком высокой скоростью и резкостью.
Резкая нагрузка на любой отдел позвоночника, после длительного его нахождения в состоянии покоя.
Любая разновидность травмы – ушибы, падения, вывихи, переломы, подвывихи и пр.
Дефекты позвоночника, врожденного и приобретенного характера.
Восстановительный период после любой операции.
Нарушения в гормональной сфере.
Болезни, носящие инфекционную природу.
Остеохондроз позвоночника и осложнения этой болезни, такие как грыжа и протрузия дисков.
Спазмированность мышц в следствии множества причин.
Смещение позвонков.
Избыточная масса тела.
Растущая опухоль, которая может быть локализована в любом месте.
Существует дополнительные факторы риска, которые приводят к тому, что защемление нерва происходят у человека чаще, чем у остальных людей: это наследственная предрасположенность, усиленные физические нагрузки, неправильная осанка, женский пол, период вынашивания плода.
Что делать при защемлении нерва?
При возникновении подозрения на защемление любого нерва стоит обратиться за помощью в медицинское учреждение. Самостоятельное лечение с использованием народных средств может лишь усугубить ситуацию и привести к развитию осложнений. Врач сможет разобраться в причинах, приведших к возникновению компрессии определить тактику лечения. Важно строго придерживаться рекомендаций, данных доктором.
Знание того, каким образом происходит диагностика защемления нерва, поможет чувствовать себя увереннее на приеме у врача.
Лечение защемления нерва

В первую очередь врач должен точно установить диагноз. Для этого чаще всего используется МРТ той области, на которую человек предъявляет жалобы. Иногда проводится рентгеновское исследование, которое даёт возможность визуализации защемления нервов в любом отделе позвоночника. Рентген используют при подозрении на пережатие нервов костями, а МРТ при подозрении на то, что нерв был подвержен компрессии мягкими тканями. К тому же оно позволяет определить состояние внутренних органов и наличие осложнений, которые могли появиться при защемлении нерва.
Чаще всего лечение защемления нерва не представляет собою сложности, а результаты его проявляются уже после первого лечебного сеанса. Для лечения применяют иглоукалывание, мануальную терапию и точечный тибетский массаж. Благодаря этому удается быстро снять спазмы мышц, восстановить правильное положение межпозвоночных дисков, освободить защемленные нервные окончания и устранить болевой синдром.
Общие принципы лечения нервов, подвергшихся пережатию, сводятся к тому, что человеку необходимо снять болезненные ощущения, а уже после этого осуществляют устранение причины возникновения подобного состояния. При необходимости человека оперируют.
Что касается обезболивания, то используется как медикаментозное, так и немедикаментозное лечение. Самая распространенная группа лекарственных средств для снятия боли при защемлении нервов – это НПВП. Они позволяют не только снизить порог болевой чувствительности, но и уменьшить имеющееся воспаление. Однако у НПВП есть серьезные побочные эффекты, и в первую очередь – это способность раздражать слизистую оболочку, выстилающую желудок. Поэтому важно использовать препараты этой группы при приеме внутрь только после еды. К тому же НПВП нельзя применять длительное время и превышать дозировку, так как это приводит к усилению всех побочных эффектов. К НПВП относятся вольтарен, аспирин, ибупрофен, нимесулид, мовалис, бутадион и пр.
Если врач диагностировал, что защемление нерва было вызвано спазмом мышц, то для его снятия следует использовать иные лекарственные средства, например, мидокалм. Помогают устранить боль такие физиопроцедуры, как УВЧ, электрофорез, прохождение курса иглоукалывания, новокаиновые блокады, массаж.
Наиболее эффективными вспомогательными методами являются магнитотерапия, электрофорез, парафиновые аппликации.
Не стоит забывать о лечебной гимнастике, комплексы подбираются в соответствии с причиной, вызвавшей компрессию нерва.
Нормализовать обменные процессы в организме поможет приём витаминных комплексов, в частности витаминов группы В.
После того, как был снят болевой синдром, следует приступать к устранению причины, вызвавшей пережатие нерва. Когда защемление возникает в результате болезни, необходимо устранять её соответствующими средствами:
Если причина пережатия и сдавления нерва кроется в травме, то показана как консервативная терапия, так и оперативное вмешательство.
Когда нервы сдавливаются опухолью, то назначается соответствующее лечение у онколога.
Помимо терапевтического воздействия больному необходим покой и постельный режим. Часто боли связаны с тем, что человек длительное время проводит в неподходящей для него позе. Так стреляющие боли в пояснице можно устранить, заменив спальное место на более жесткое и твердое.
Важно придерживаться определенного режима питания. Из ежедневного меню стоит исключить всю жаренную, соленую, пряную и острую пищу.
Если склонность к защемлению нервов вызвана повышенной массой тела, то человеку следует обратиться к диетологу, который поможет снизить вес и избежать возникновения подобной проблемы в будущем.
Результатом грамотного лечения станет:
Снятие болевого синдрома.
Освобождение нерва и восстановление передачи нервных импульсов.
Снятие воспалительного процесса, если таковой имеется.
Восстановление нормального кровообращения в поврежденном участке.
Отсутствие рецидивов защемления нервов.
Профилактика развития болезней.
Улучшение состояние, повышение работоспособности, восстановление качества жизни.
Повышение двигательной активности.
Если нет возможности сразу же отправиться на приём к доктору, то при подозрении на защемление нерва, стоит принять обезболивающее средство и уложить человека на ровную твердую поверхность. После следует вызвать медицинского работника на дом или доставить пострадавшего в больницу самостоятельно.
Стоит понимать, что защемление нерва – это не временное состояние организма, которое способно пройти самостоятельною. Даже после того, как боли будут устранены, причина защемления должна быть выяснена. При отсутствии терапевтического воздействия, пережатие нервов может привести к серьезным осложнениям и необходимости хирургического вмешательства.
Строение нервной системы очень сложное, поэтому самолечение недопустимо. Терапию должен осуществлять только врач-невролог.
Как снять боль из-за седалищного нерва за 2 минуты?
Профилактика защемления нерва
К профилактическим мероприятиям защемления нерва, можно отнести следующие:
Нормализация веса. Именно от его избытка в первую очередь страдает позвоночник, развиваются грыжи, происходит уплотнение межпозвонковых дисков и как результат – возникает защемление нервов.
Исправление осанки. От того, на сколько правильная у человека осанка, зависит не только частота возникновения защемлений, но и здоровье позвоночника и всех внутренних органов в целом. Позаботиться об этой мере профилактики стоит с самого детства.
Повышение двигательной активности. Особенно это актуально для людей, ведущих малоподвижный образ жизни с преимущественно сидячей работой.
Избавление от одностороннего давления на позвоночник, например, ношения сумки на одном плече. Стоит помнить, что защемление нерва может возникнуть не только на фоне отсутствия движения, но и при однобоком воздействии.
Избегание травмоопасных ситуаций и соблюдение техники безопасности на рабочем месте.
Необходимо стараться не совершать резких движений после длительного нахождения в состоянии покоя.
Правильное обустройство спального места, приобретение ортопедических принадлежностей для отдыха (матрасов и подушек).
Своевременное обращение к врачу, не только при возникшем защемлении нерва, но и при появившихся болях в позвоночнике.
Соблюдая эти профилактические меры, можно несколько снизить риск возникновения защемления нервов.

Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
