Боль отдает в ногу опухоль

При появлении боли в ягодице люди не торопятся обращаться к врачу, а напрасно, ведь это тревожный сигнал. Почему возникает боль в ягодице, отдающая в ногу, что нужно делать, чтобы предотвратить ее появление? В статье речь пойдет о том, с признаками каких заболеваний можно связать болезненные ощущения, где чаще всего происходит локализация, что означает сильная боль, появившаяся резко и как ее облегчить. Мы расскажем о мерах профилактики, которые помогут всегда чувствовать себя хорошо и вовремя предотвратить появление неприятных симптомов.
Возникновение болевых ощущений
Боль появляется по-разному. Она может быть внезапной и неожиданной, начинаясь при ходьбе, резких поворотах, а может быть тянущей и носить постоянный характер. Вроде и тело расслаблено, и человек находится в спокойном положении, а болезненные ощущения никуда не уходят.
Постепенно к этим, как человеку казалось, не заслуживающим внимания симптомам, добавляются разбитость, слабость, повышенная температура. Двигаться становится все сложнее, появляются прострелы. Скорее всего это уже признаки, начинающихся серьезных заболеваний:
- остеохандроза;
- межпозвоночной грыжи;
- радикулита;
- нарушений в системе кровообращения.
Не доводите состояние до такой стадии, а как можно быстрее обратитесь к врачу, если вдруг появилась боль которая отдает в левую ногу и ягодицу.
Чаще всего боль локализуется в левой части ягодицы и продвигается вниз до колена или голени ноги. Неприятные ощущения могут возникнуть справа и распространяться по правой ноге. Болеть может в центре между двумя ягодичными мышцами.
Две первых разновидности изначально возникают в поясничной области и постепенно распространяются ниже, как правило, это заболевания позвоночника. Третий вариант, обычно связывают с заболеванием прямой кишки или органов малого таза, тогда добавляются симптомы, которые сопутствуют болезням ЖКТ. Еще боли в центре могут возникнуть при повреждении копчика.
Болезни позвоночника, которые сопровождаются болями в ягодице и ноге
Как правило, все дело здесь в поясничной области, вернее в ее повреждении. Такие симптомы появляются при возникновении определенных заболеваний.
Остеохондроз – нарушение хрящевой ткани суставов и межпозвоночных дисков. Появляется резкая боль в области поясницы, затем переходит в нижнюю часть туловища и в ноги. Кости позвонков оказывают давление на нервы спинного мозга. Боль может быть спровоцирована неловким, неудобным движением, приседанием, разворотом.
Радикулит – следствие воспаления корешков нервов спинного мозга. Иногда случается, что болезнь возникает на фоне аллергии или инфекции. Появляются резкие, спонтанные боли, нарушается чувствительность, фиксируется снижение мышечной силы на отдельных участках (парез). Могут быть и другие причины воспалительного процесса, заниматься самолечением не нужно, следует выявить причину своего недомогания.
Люмбаго – простреливающая, пульсирующая очень сильная боль, человек не в состоянии шевелиться, а тем более двигаться. Это приступ боли, которая внезапно вырывается наружу. Обычно, диагноз люмбаго является предварительным, он сопровождает больного до тех пор, пока не удается выяснить причину возникновения болевых ощущений.
Ишиалгия – сдавливание седалищного нерва. Наблюдаются сильные боли ноющего характера, проходят через область ягодиц. Чаще всего возникает боль в правой ягодице, отдающая в ногу. Причиной могут быть самые различные нарушения структуры позвоночника:
- травмы;
- искривления;
- инфекции;
- опухоли.
Существует специальный термин «люмбоишиалгия», который характеризует боль в пояснице, переходящую в ногу. Концентрация боли в одной из конечностей бывает связана с возникновением грыжи, новообразований или воспалительных процессов, которые способны изменить местоположение позвонков, в результате болезнь получает свое развитие только справа или слева. Большинство людей является правшами, поэтому большинство трансформаций происходит с правой стороны.
Диагностика и лечение
Локализация боли человеком определяется достаточно точно, поэтому врач ставит предварительный диагноз, для выявления более широкой картины требуются дополнительные исследования:
- ультразвуковое обследование;
- компьютерная томография;
- рентгеновские снимки.
Синхронная боль в левой ягодице, отдающая в ногу, требует серьезного отношения, проведения анализа крови, который покажет концентрацию ревматоидного фактора: мочевой кислоты и реактивного белка.
После того, как врач поставил окончательный диагноз, он назначает лечение, состоящее из болеутоляющих, седативных, противовоспалительных препаратов, хондропротекторов. Параллельно с основными назначениями проводят физиолечение, растирания согревающими мазями, массаж, лечебную гимнастику.
После снятия острой формы заболевания назначаются комплексные процедуры восстановительного характера: занятия физкультурой, плавание, контрастный душ, бег, езда на велосипеде.
Необходимо контролировать свой рацион, исключив из него соленую, жирную и острую пищу и употреблять больше натуральных продуктов, богатых витаминами и минералами.
Профилактические меры
Для того, чтобы боли не тревожили, нужно вовремя заняться профилактикой. Это не сложно. Если на работе вам почти все время приходится сидеть, необходимо делать прерывы для разминки поясницы и ног. В качестве сиденья выберите стул, имеющий высокую спинку, а под нижнюю часть спины подложите валик. Спать лучше на матрасе средней жесткости с ортопедическими свойствами. При наступлении холодов постарайтесь всегда держать спину в тепле, не сидеть на сквозняках. В вашем меню всегда должны быть продукты, насыщенные кальцием, это укрепляет скелет. Каждые весну и осень организм нуждается в витаминах, приобретайте витаминно-минеральные комплексы. Наконец, контролируйте вес, лишние килограммы тоже бывают причиной плохого самочувствия.
Когда болит ягодица и отдает в ногу, причины возникновения болезненных ощущений могут быть абсолютно разными, не нужно пытаться самому справиться с проблемой, правильное лечение сможет назначить только врач. Если вы почувствовали малейший дискомфорт в области ягодиц, идите в больницу, не дожидаясь более явных и острых проявлений болезни.
Читайте также:
Источник
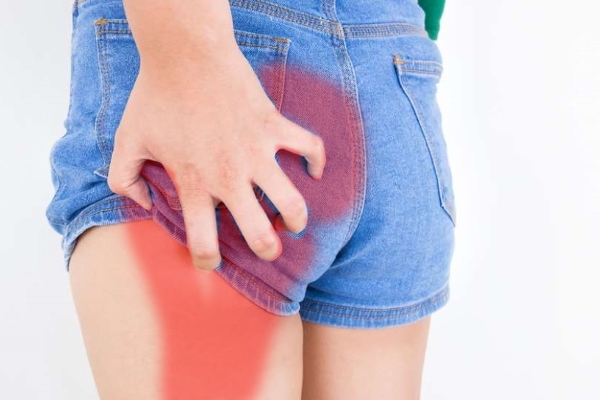
Боль в ягодице, отдающая в ногу, в большинстве случаев поражает 1 сторону (левую или правую), хотя может быть и двусторонней. Она может усиливаться при подъеме по лестнице, резких движениях. Человеку не комфортно сидеть, а при ходьбе он щадит больную ногу и хромает.
Боль может возникнуть спонтанно. В острый период она не стихает даже в положении лежа, сопровождается мышечными спазмами, усиливается при смене позы, кашле. Трудно повернуть туловище, согнуть или разогнуть суставы. Боль — это сигнал о нарушениях, требующих срочной помощи. Существуют разные причины, вызывающие ее, в том числе опасной этиологии. Поэтому важно не откладывать визит к врачу (терапевту или ортопеду) и выяснить, что происходит в вашем организме.
Причины болезненных ощущений
В большинстве случаев боли в ягодицах, отдающие в левую или правую ногу появляются при остеохондрозе и остеоартрозе. Между позвонками L4 и L5 поясничного отдела, позвонками L5–S1 крестца находятся нервные корешки, которые при защемлении или наличии грыжевого выпячивания иннервируют боль или слабость через ягодицу в наружную часть бедра, через икроножную мышцу к передней или задней части ноги, вызывая онемение пальцев или наружной части стопы. Если поднять большой палец ноги, ощущается слабость во всей нижней конечности.
Появление боли могут спровоцировать такие факторы:
- переохлаждение — общее или поясничного отдела;
- инфекции;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- лишний вес;
- травмы мышц и связок, в том числе старые, полученные задолго до появления болей.

После падения на ягодицы мышечные волокна в зоне ушиба постепенно замещаются рубцом соединительной ткани. Со временем он начинает сдавливать седалищный нерв, вызывая болевой синдром. Не связанные с болезнями тянущие боли могут появиться при таких состояниях:
- метеочувствительности;
- переутомлении;
- беременности;
- интенсивном росте в юношеском возрасте.
Заболевания с характерным симптомом
Для детализации болевого синдрома важно прислушиваться к своему организму. При разных болезнях ощущения и симптомы болей можно выразить в таких жалобах пациентов:
- В крестцовой области, переходящая в ноги. При протрузии периодически обостряется и затихает. Она может быть простреливающей, резкой, может вызвать локальный спазм. В ногах и крестцовой зоне появляется покалывание и онемение.
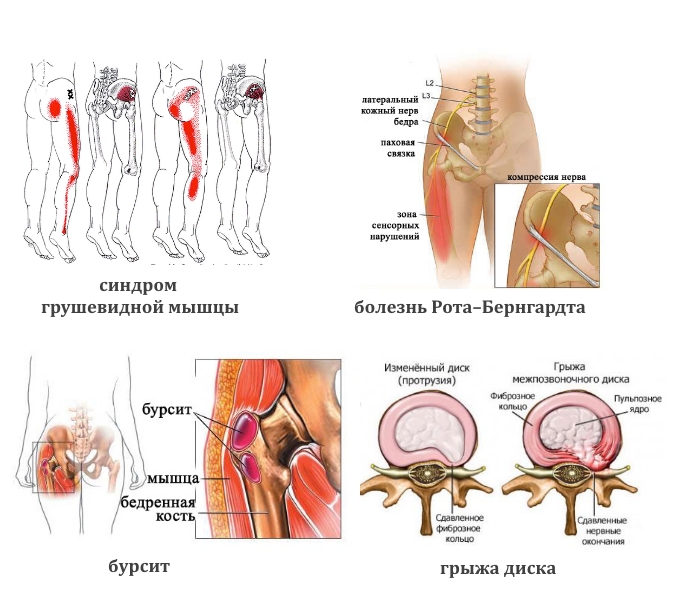
- Тупая боль в пояснице, паховой области и верхней части голени характерна для синдрома грушевидной мышцы. Ее реактивное воспаление вызывают туберкулез, остеомиелит, артрит, артроз тазобедренного сустава.
- Тянущая, иррадиирующая в боковую часть ноги вплоть до стопы (лампасоподобной локализации) может быть при грыже и патологии бедренного сустава.
- Жгучая боль в той же области возникает при болезни Рота–Бернгардта.
- Ноющая или колющая. При злокачественных опухолях тазовых костей, спинного мозга, бурсите сухожилий ягодичных мышц.
- Давящая или тянущая в области поясницы и колена характерна при болезнях вен и артерий, а также повреждении связок и сухожилий.
- Отдающая в переднюю поверхность бедра и вниз может появиться после операции в нижней части живота. Сильная — одновременно с мышечной атрофией, которая наблюдается при сахарном диабете, если развивается асимметричная проксимальная нейропатия.
У детей до 10 лет болевые ощущения могут появиться при туберкулезе кости. Симптомы болей в ягодице справа и слева, распространяющихся на ноги, могут сильно отличаться при таких заболеваниях:
- паховая грыжа;
- патологии органов малого таза у женщин;
- гнойно-воспалительные процессы;
- патологии прямой кишки;
- болезни почек;
- вирус герпеса;
- хронические менингит;
- панкреатит;
- постинъекционный абсцесс.
Острая резкая боль может появиться во время укола в ягодицу. Это значит, что игла задела седалищный нерв. У пациента это может вызвать покалывание в ногах и пояснице, онемение, хромоту: клинические нарушения могут выражаться по-разному и продолжаться долгое время.
Рекомендованные методы лечения
 Терапия зависит от основного заболевания, его тяжести, а также возраста и пола пациента. При ортопедических патологиях в нее входят такие препараты:
Терапия зависит от основного заболевания, его тяжести, а также возраста и пола пациента. При ортопедических патологиях в нее входят такие препараты:
- анальгетики;
- противовоспалительные нестероидные (например, Диклофенак, Ибупрофен);
- миорелаксанты (для устранения мышечного спазма);
- улучшающие кровообращение.
Желательно соблюдать постельный режим. При местных гнойных процессах применяют Ихтиоловую мазь или Вишневского. В комплексное лечение при ортопедических патологиях входят такие методы:
- иглоукалывание;
- мануальная терапия;
- физиопроцедуры.
Врач обязательно назначает лечебную физкультуру, восстанавливающую кровообращение.
Способы обезболивания
Первое, что необходимо сделать — снять боль. Врач назначает уколы и таблетки, а если боль сильная, такая, что анальгетики и спазмолитики не помогают — новокаиновую блокаду. Боль утихнет быстрее, если среднеягодичная мышца расслабится. Для этого можно воспользоваться таким способом:
- Лежа на спине, немного приподнимать ноги, согнутые в коленях.
- Разделить ягодицу на 4 квадрата и в середине правого верхнего найти болевую точку. При надавливании на нее ощущается иррадиация в поясницу и ноги. Не переставая нажимать на триггерную точку, надо в положении стоя ногу, согнутую в колене, поставить на невысокий табурет так, чтобы колено находилось на уровне нижней части живота, и поворачивать ее 10–20 раз в сторону. При необходимости можно держаться за опору.
- Подложить под эту точку мяч для большого тенниса, полежать так 10 минут, затем отводить ногу в сторону.
Но эти упражнения снимут боль не при всех заболеваниях, например, при синдроме грушевидной мышцы они бесполезны.
Если дискомфорт вызван воспалением седалищного нерва, можно воспользоваться аптечными согревающими мазями или такими рецептами компрессов народной медицины:

- из листьев белокочанной капусты, прогретых и слегка размягченных кипятком, делают на 2–3 часа;
- из пчелиного воска, разогретого до пластичного состояния, — на ночь.
Домашними средствами лечиться можно только после того, как врач диагностирует болезнь и в комплексе с терапией.
Нельзя назначать себе уколы, массаж, прогревания в ванне или бане. Неправильное лечение, например, люмбагоишиалгии, приведет к тому, что со временем состояние здоровья ухудшится, и болезнь станет хронической. Нельзя пытаться усилить эффект анальгетиков алкоголем.
Профилактические меры
Чтобы болезнь не возвращалась, важно прислушиваться к таким рекомендациям:
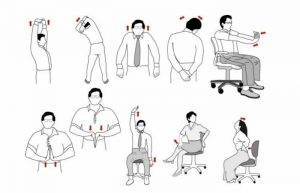
- если вы работаете сидя или стоя, делайте перерывы для разминки поясницы и ног;
- спите на полужесткой поверхности, лучше — на ортопедическом матрасе;
- не поднимайте тяжести;
- держите спину в тепле;
- сидите на стуле с высокой спинкой, подложив под нижнюю часть спины валик;
- для укрепления скелета употребляйте продукты, богатые кальцием, и периодически поддерживайте организм курсами витаминно-минеральных комплексов;
- для восстановления собственной ткани позвоночника введите в рацион мясо с сухожилиями и хрящами или аналогичные аптечные препараты;
- откажитесь от употребления твердых жиров, если среди ваших родных были случаи сосудистых заболеваний;
- следите за своим весом.
Важно не засиживаться, как можно больше двигаться: бегать или быстро ходить, плавать, каждый день делать зарядку. Физические нагрузки должны быть соразмерными состоянию здоровья и возрасту.
Источник
Боли в спине являются довольно распространенным явлением,
что во многом связано с особенностями современного образа жизни, незначительным
уровнем подвижности и т. д. Нередко люди сталкиваются с такой проблемой, как
боли в пояснице, которые отдают в ногу и ягодицу. Подобное, называемое в
медицине люмбоишиалгией, существенно снижает качество жизни и мешает выполнять
как профессиональные, так и бытовые обязанности, и при этом может выступать
признаком различных заболеваний. Поэтому важно найти истинную причину
возникновения болевых ощущений и пройти комплексное лечение, в чем каждому
больному готов помочь невролог.

Причины появления болей в пояснице, отдающих в ногу и ягодицу
Существует довольно большое количество заболеваний, которые
способны проявляться болями в пояснице, отдающими в левую или правую ногу и
ягодицу. Главным образом, они связаны с возникновением нарушений в
позвоночнике, при которых может страдать и спинной мозг, а также нарушаться
кровообращение.
Боли в пояснице отдают в ногу и ягодицу, когда поражаются крестцовое и поясничное нервное сплетение. Это типично для:
- остеохондроза дисков пояснично-крестцового
отдела; - протрузий и межпозвоночных грыж дисков пояснично-крестцового
отдела; - спондилолистеза;
- ишиаса и синдрома грушевидной мышцы;
- искривления позвоночника;
- образования опухолей доброкачественной или
злокачественной природы.
Нередко боли в пояснице, ноге и ягодице впервые появляются во время беременности, что связано с изменением гормонального фона, а также смещением центра тяжести. Подобное тяжело переносится позвоночником, а если в нем уже имеются патологические изменения, это приводит к их быстрому прогрессированию и развитию болевого синдрома.

Самостоятельно установить причину возникновения болей в
пояснице, ягодице, бедре невозможно. Ведь в отдельных случаях подобной
симптоматикой сопровождаются и патологии внутренних органов. К примеру, даже
глубокие геморроидальные узлы могут провоцировать возникновение тупых болей в
пояснице, которые будут отдавать в ногу и ягодицу. Поэтому при возникновении
дискомфорта в спине с иррадиацией в ягодицу, бедро, голень и т. д. следует
сразу же записываться к врачу.
Остеохондроз пояснично-крестцового отдела позвоночника, протрузии и грыжи
Чаще всего болит поясница и отдает в ягодицу и ногу у людей,
чья работа связана с длительным сидением или наоборот высокими физическими
нагрузками, в частности, работников офисов, строителей, грузчиков, монтажников.
Поскольку в течения дня во всех этих случаях создается высокая нагрузка на
мышцы поясницы, это приводит к нарушению питания межпозвоночных дисков, которое
осуществляется по диффузному типу, т. е. диски не имеют собственных кровеносных
сосудов. В результате они разрушаются и в них начинаются
дегенеративно-дистрофические изменения, т. е. развивается остеохондроз
пояснично-крестцового отдела позвоночника.
Нередко первым симптомом становится возникновение болей
разной интенсивности в пояснице, которые впоследствии при прогрессировании
заболевания начинают отдавать в ногу и ягодицу. Это может сопровождаться
возникновением ощущения онемения и слабости в мышцах ног со стороны поражения. Если
на этом этапе не начать комплексное лечение заболевания, остеохондроз со
временем приведет к образованию протрузии, а затем и грыжи межпозвоночного
диска.

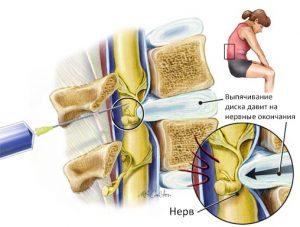
Это обусловлено тем, что волокна фиброзного кольца теряют эластичность и постепенно разрушаются. В результате диск выпячивается, но его наружная оболочка еще сохраняет целостность, т. е. формируется протрузия. В последующем происходит дальнейшее разрушение волокон фиброзного кольца и в конечном итоге его разрыв. Пульпозное ядро (внутреннее содержимое диска) получает возможность выйти за его пределы и попасть в позвоночный канал. Это приводит к компрессии многочисленных нервов, нервных корешков и спинного мозга, расположенных внутри позвоночного канала.
Также возможно снижение качества кровоснабжения спинного
мозга. Если межпозвонковая грыжа сдавит спинной мозг, это может спровоцировать
возникновение плексопатии, пареза, паралича ног.
Тем не менее хотя дегенеративно-дистрофические процессы в
межпозвоночных дисках поясничного отдела позвоночника и являются самой
распространенной причиной появления болей в пояснице, отдающих в ногу и
ягодицу, но не единственной.
Спондилолистез
Спондилолистезом называют патологический процесс в
позвоночнике, при котором происходит «соскальзывание» тел позвонков
относительно друг друга. В результате они смещаются с анатомически правильного
положения в разной степени и могут приводить к компрессии не только кровеносных
сосудов, нервов, но и спинного мозга, что чревато возникновением не только
парестезий (нарушений чувствительности), но и паралича.

Ишиас и синдром грушевидной мышцы
Ишиасом называют защемление седалищного нерва, который начинается
в области так называемого конского хвоста и проходит через грушевидную мышцу. Он
может сдавливаться деформированным межпозвоночным диском, рубцовой тканью, смещенными
позвонками, спазмированными мышцами и т. д. Это приводит к развитию
воспалительного процесса, для которого типична острая, простреливающая боль,
распространяющаяся по ягодице, задней части бедра вплоть до подколенной ямки.
При синдроме грушевидной мышцы возникают аналогичные
ощущения, но при этой туннельной патологии наблюдается резкое усиление болевых
ощущений при попытке отвести прямую ногу в сторону из положения стоя. Это опасное
нарушение, поскольку оно чревато частичной или полной атрофией нерва при отсутствии
грамотного, полноценного лечения.

Искривление позвоночника
Искривления позвоночника – распространенная патология, чаще
всего впервые возникающая в детском возрасте. Наиболее часто встречается
сколиоз, т. е. деформация позвоночного столба в боковой плоскости, но
провоцировать появление болей в пояснице с иррадиацией в ягодицу и ногу может и
усугубление поясничного лордоза, т. е. усиление естественного изгиба
позвоночника в поясничном отделе. В обоих случаях высока вероятность ущемления
нервов, а также развития остеохондроза со всеми вытекающими из этого
последствиями. Поэтому возникают боли в пояснице, которые со временем склонны
только усиливаться.

Образование опухолей в пояснично-крестцовом отделе
Злокачественные опухоли позвоночника – достаточно редкое
явление, тем не менее их образование в тканях в области поясничного отдела, в
том числе метастаз опухолей других органов, чревато возникновением острых болей
в пояснице, отдающих в ногу и ягодицу. Чаще встречаются доброкачественные
опухоли позвоночника, в частности гемангиомы – сосудистые образования. Поскольку
они способны не только самостоятельно приводить к компрессии тканей и нервов,
но и разрушать позвонки, провоцировать воспалительный процесс и другие
изменения, их рост часто сопровождается сильными болевыми ощущениями в области
поясницы.

Диагностика причин люмбоишиалгии
Когда боль в пояснице отдает в ногу и ягодицу, необходимо
обратиться к неврологу. Диагностику начинают с опроса больного, в ходе которого
выясняется характер предъявляемых жалоб, а также особенности труда и отдыха. Врач
обязательно тщательно осматривает пациента, пальпируя при этом позвоночник, а
также проводя специальные функциональные и неврологические тесты. Это позволяет
составить комплексное представление о состоянии больного, обнаружить признаки
неврологического дефицита и оценить степень поражения.
С целью установки точной причины возникновения болей в
пояснице, отдающих в ногу и ягодицы назначаются инструментальные методы
диагностики. Практически всегда начинают с оценки состояния костей,
межпозвоночных дисков, связок и мышц позвоночника. Для этого назначаются:
- рентген;
- КТ;
- МРТ.
Наиболее полное и точное представление о состоянии мягкотканных
структур позвоночника дает магнитно-резонансная томография. Метод подразумевает
проведение исследования организма с помощью мощных магнитных полей, которые не
оказывают негативного влияния на человеческое тело. Поэтому он практически не
имеет противопоказаний, за исключением наличия в организме металлических
инородных тел или имплантатов. Если таковые есть, пациента направляют на КТ или
рентген. Но только МРТ позволяет с точностью до миллиметра установить размеры
протрузий, межпозвоночных грыж и обнаружить малейшие
дегенеративно-дистрофические изменения в дисках, а также признаки компрессии
нервных структур.
В нашей клинике вы также можете узнать более подробно о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно- мышечной мускулатуры, головного мозга.. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной , костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры. Помимо этого нам также очень важно знать состояние сосудов для профилактики таких заболеваний как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом. Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.

Если в ходе проведенных обследований нарушения в состоянии позвоночника не обнаружены, пациента направляют на консультацию к проктологу, гинекологу или урологу, поскольку боль в пояснице с иррадиацией в ногу и ягодицу может сопутствовать проктиту, парапроктиту, простатиту, аднекситу, опущению матки, аденоме предстательной железы и другим подобным заболеваниям.
Что делать при боли в пояснице, отдающей в ногу и ягодицу
В первую очередь при возникновении боли в пояснице, ягодице,
бедре следует обеспечить полный покой. Постепенно боль должна утихнуть за счет
расслабления мышц. Также стоит обязательно записаться на прием к неврологу, но
до осмотра специалиста важно не принимать никаких лекарственных средств, так
как обезболивающие препараты смажут клиническую картину и затруднят диагностику
заболевания.
Важно не заниматься самолечением при возникновении болевых
ощущений и не надеяться на мази, кремы или гели, содержащие диклофенак натрия и
другие НПВС, так как они не оказывают практически никакого лечебного действия,
а лишь притупляют симптомы заболевания.
Лечение болей в пояснице с иррадиацией в ногу и ягодицу
После определения причины появления болей для каждого
пациента индивидуально разрабатывается тактика лечения. Изначально больным
назначается комплексная консервативная терапия. Хотя иногда у пациентов
обнаруживаются сильно запущенные заболевания, справиться с которыми можно
только хирургическим путем.
Консервативное лечение болей в пояснице, отдающих в ногу и
ягодицу, разрабатывается с учетом обнаруженных патологических изменений. Поэтому
в каждом отдельном случае оно будет иметь собственные отличительные черты. Основными
компонентами лечения становятся:
- медикаментозная терапия;
- мануальная терапия;
- физиотерапия;
- ЛФК.

Также невролог обязательно порекомендует внести определенные
коррективы в образ жизни, так как малая физическая активность, наличие лишнего
веса и несбалансированное питание играют против больного. Поэтому желательно
принять меры для нормализации массы тела и больше двигаться, что особенно
актуально по отношению к представителям «сидячих» профессий. При этом поднятие
тяжестей и изнурительные тренировки в спортзале стоит оставить в прошлом.
При лечении патологий позвоночника важно правильно питаться,
чтобы организм получал с пищей все необходимые ему вещества. Это обеспечит
улучшение течения процессов восстановления и регенерации тканей, а также
приведет к общему улучшению самочувствия.
В отдельных случаях пациентам предлагается приобрести специальный
ортопедический корсет. Он поможет разгрузить мышцы спины и снизить нагрузку на
позвоночник, что будет способствовать снижению выраженности болевого синдрома. Но
размер, степень жесткости подобных изделий подбираются для каждого человека
индивидуально на основании поставленного диагноза.
Медикаментозная терапия
Всем больным назначается целый комплекс лекарственных
средств, которые помогут улучшить самочувствие и будут воздействовать на
причину возникновения болей. Их перечень, а также способ введения тоже подбираются
индивидуально, при этом во внимание принимается не только диагноз, но и
имеющиеся сопутствующие заболевания, поскольку определенные препараты нельзя
принимать при наличии патологий органов желудочно-кишечного тракта и т. д.
Таким образом, основой медикаментозного лечения заболеваний
позвоночника, спровоцировавших появление болей в пояснице с иррадиацией в
ягодицу и ногу, являются:
- НПВС – огромная группа лекарств, которые
обладают противовоспалительными и обезболивающими свойствами и выпускающиеся
практически во всех возможных лекарственных формах (таблетки, растворы для
внутримышечного и внутривенного введения, ректальные суппозитории, мази, гели,
кремы и пр.; - кортикостероиды – мощные противовоспалительные
средства, к помощи которых прибегают при недостаточной эффективности НПВС (зачастую
назначаются короткими курсами); - миорелаксанты – препараты, позволяющие быстро устранить
спазмы мышц, что приводит к уменьшению выраженности болей в пояснице; - хондропротекторы – лекарственные средства,
призванные ускорить процессы регенерации межпозвоночных дисков, но эффективные
только на начальных стадиях развития остеохондроза; - витамины группы В – лекарства, помогающие
улучшить проводимость нервных импульсов от спинного мозга к соответствующим
органам и частям тела.

При очень сильных болях, которые не удается купировать
анальгетиками, НПВС, могут выполняться блокады. Они представляют собой
медицинскую процедуру, в ходе которой раствор анестетика с кортикостероидом
вводится непосредственно в область прохождения сдавленного нерва. Благодаря этому
удается быстро устранить даже очень сильную боль, но процедура имеет
противопоказания и может проводиться только квалифицированными медицинскими
работника, досконально владеющими техникой постановки блокад, в условиях
медицинского учреждения. При выполнении блокады существует риск повреждения
нерва, особенно при введении раствора лекарственных средств специалистом без
соответствующей подготовки, что чревато тяжелыми осложнениями.
Мануальная терапия
Мануальная терапия – один из самых эффективных методов
борьбы с болями в области поясницы, в том числе склонных отдавать в ногу и
ягодицу. С ее помощью удается добиться существенного улучшения самочувствия,
причем не временного, а постоянного. Использование приемов манипуляции,
мобилизации, постизометрической релаксации, а также авторской методики Гриценко
дает возможность эффективно воздействовать на причины появления болей и
восстанавливать нормальную анатомию позвоночника, что благотворно сказывается
на состоянии всего организма.
Мануальная терапия и лечебный массаж – не одно и то же. Мануальная терапия подразумевает воздействие на позвоночник и обладает значительно более широким спектром терапевтических возможностей, в то время как лечебный массаж позволяет только улучшить кровообращение в мягких тканях и повлиять на тонус мышц.
Благодаря мануальной терапии удается:
- увеличить расстояние между позвонками, тем самым
снизить давление на межпозвоночные диски и устранить факторы, предрасполагающие
к образованию или увеличению протрузий и межпозвоночных грыж; - нормализовать положение позвонков и устранить
искривление позвоночника; - ликвидировать давление позвоночных структур на
нервные корешки, спинной мозг и тем самым добиться устранения острых болей, в
том числе отдающих в ногу и ягодицу; - нормализовать тонус мышц, ликвидировать спазмы и
тонизировать чрезмерно расслабленные, устранить риск развития атрофии; - увеличить амплитуду движений;
- существенно улучшить качество кровообращения и
питания тканей; - активизировать естественные процессы
восстановления организма.

Это далеко не полный спектр возможностей мануальной терапии, так как метод подразумевает глубокую проработку позвоночника. Это оказывает комплексный оздоровительный эффект на организм и вызывает прогрессивное улучшение самочувствия. Уменьшение интенсивности болей наблюдается уже после первого сеанса, а затем состояние улучшается все больше. В конечном итоге больные отмечают не только устранение болей в пояснице, отдающих в ногу и ягодицу, но и заметное повышение иммунитета.
Длительность мануальной терапии и периодичность проведения сеансов для каждого пациента подбирается индивидуально.
Физиотерапия
Физиопроцедуры используются для получения противовоспалительного, обезболивающего,
