Боль в пояснице и бедре при вставании со стула
Факторы, из-за которых может появиться боль в бедре при сидении на стуле, различны: травмирование сочленения, костей, хрящей либо разрывы и растяжения связок. Нередко одновременно возникает одеревенение и ограничение подвижности. Если неприятные ощущения повторяются и не прекращаются, необходимо выявить патологию и начать лечение. Чтобы это сделать, нужно знать симптоматику основных недугов, приводящих к болевому синдрому и методы аппаратной диагностики.
Причины появления болей
 Болезненные ощущения при сидении могут быть последствием разнообразных патологий:
Болезненные ощущения при сидении могут быть последствием разнообразных патологий:
- травм;
- воспалительных процессов в мягких и костных тканях бедра;
- дегенеративных изменений в сочленениях;
- инфекционных болезней суставов;
- проблем с позвоночником;
- новообразований.
Иногда неприятные ощущения бывают не только из-за патологии. Например, возможна боль в бедре после долгого сидения в одной позе. В этом случае неприятные чувства после разминки полностью исчезают.
Не потребуют обращения к врачу недомогания в тазобедренном сочленении, спровоцированные переутомлением либо долгими физическими нагрузками. В таком случае боли несильные и быстро проходят.
Часто болят бедра, особенно при вставании, у беременных:
- создается дополнительная нагрузка на тазовые кости увеличенной маткой;
- возросшая масса тела давит на ноги;
- в организме не хватает кальция.
Изменения гормонального фона при беременности снижают эластичность мускулов, что также является причиной возникновения боли в сочленениях тазобедренного отдела.
Симптоматика болевого синдрома и возможные патологии
 Характер боли и дополнительные признаки зачастую указывают на определенное заболевание. Следует проанализировать самые распространенные патологии.
Характер боли и дополнительные признаки зачастую указывают на определенное заболевание. Следует проанализировать самые распространенные патологии.
Болезни тазобедренного сустава
Суставные недуги дегенеративной или воспалительной природы чаще всего вызывают болезненные ощущения во время сидения или вставания:
Заболевание | Проявление | Характер болей | Дополнительные признаки |
| Коксартроз | Дегенерация суставного хряща, приводящая к его истончению и последующей деформации костных структур. | Сильные, иррадиирующие в пах и мягкие бедренные ткани. | Боль в бедре нарастает при вставании со стула либо кресла, слышится хруст в сочленении. В дальнейшем развивается хромота и ограниченность подвижности. |
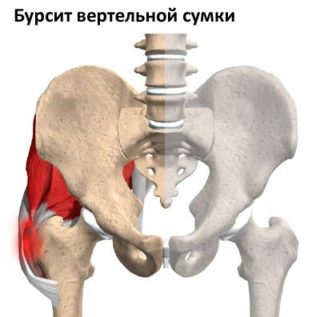
| Бурсит | Воспалительный процесс суставной сумки – бурсы. | Мучительные. Вначале возникают в глубине бедра, распространяясь на всю ногу. | Болевые ощущения становятся сильнее ночью. Сустав опухает, возникает покраснение, кожа в зоне поражения кажется горячей. |
| Артрит | Воспалительный процесс суставных тканей различной природы, в том числе и инфекционной. | Резкие. Встать на ногу почти невозможно. | Сопровождается отечностью, покраснением и ростом температуры. |
У детей, чаще у подростков, возможной причиной суставных болей является синдром Пертеса или дистрофия костной ткани головки.
Другие недуги, провоцирующие неприятные ощущения
 Если человек страдает когда сидит и встает, боль отдает в ягодицы и выше к талии, вероятен синдром грушевидной мышцы – воспалительный процесс в мускуле и окружающих его тканях. Если прихватывает только во время ерзанья на стуле, возможная причина – тендинит – сухожильное воспаление.
Если человек страдает когда сидит и встает, боль отдает в ягодицы и выше к талии, вероятен синдром грушевидной мышцы – воспалительный процесс в мускуле и окружающих его тканях. Если прихватывает только во время ерзанья на стуле, возможная причина – тендинит – сухожильное воспаление.
Прочие болезни провоцирующие неприятные ощущения в бедрах в сидячем положении:
- скрытые травмы – болит не сильно, но в определенном положении возникает обострение ощущений и ограничение движения;
- энтезопатия седалищного бугра – особенно неприятно при сидении на жестких поверхностях;
- защемление нервных волокон – нерегулярно появляются резкие ощущения, им может сопутствовать одеревенение конечности.
Остеохондроз поражает позвоночный столб и характеризируется дистрофически-дегенеративными изменениями в нем. Но формирование корешковых синдромов в поясничном отделе выражается также болью в области бедра. Дополнительными признаками являются: болевые ощущения в пояснице, иррадиирующие в ногу и возрастающие при движении, кашле. Порой немеют конечности, если случилось защемление нервных волокон.
По мере развития заболеваний возникают осложнения, обусловленные изменениями дегенеративного характера.
Незамедлительное обращение к врачу требуется при видимой деформации сочленения, сильной ограниченности движений, нестерпимой боли, отекании и изменении цвета кожи.
Лабораторная и инструментальная диагностика
Для выяснения причины возникновения болевых ощущений в тазобедренном сочленении нужно обратиться к терапевту либо ортопеду. Специалист проведет тщательный осмотр больного, после этого определит необходимые исследования: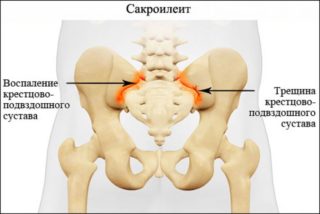
- МРТ;
- общий анализ крови и мочи;
- простую и мультиспиральную компьютерную томографию;
- рентген;
- УЗИ;
- тесты на сакроилеит;
- денситометрию – оценку плотности костной ткани;
- бакпосев на инфекции;
- сцинтиграфию;
- анализ на онкомаркеры.
Проведение подобных процедур помогает выявить причину заболевания и этап его развития. Ориентируясь на это, доктор определяет курс терапии.
Лечебные мероприятия
При патологических изменениях в суставах потребуется комплексное лечение, включающее прием медикаментов, ЛФК и физиопроцедуры. Для каждого недуга и каждого пациента подбираются индивидуальный курс фармпрепаратов. Медикаменты, которые прописывают при болезнях тканей бедра чаще всего:
- Нестероидные лекарства против боли и воспаления: «Диклофенак», «Ортофен», «Нурофен», «Нимегезик», «Ибупрофен», «Целекоксиб».
- Хондропротекторы для ускорения регенерации хряща: «Дона», «Хондроитин», «Артрон», «Алфлутоп», «Румалон», «Глюкозамин».
- Введение внутрь сустава гиалуроновой кислоты для восстановления синовиальной жидкости.
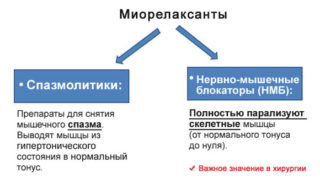
- Миорелаксанты против судорог мускулов и боли в них: «Сирдалуд», «Мидокалм».
 Назначение медпрепаратов и их дозировка зависят от степени развития недуга. Необходимо точное соблюдение врачебных рекомендаций, в противном случае медикаменты не помогут.
Назначение медпрепаратов и их дозировка зависят от степени развития недуга. Необходимо точное соблюдение врачебных рекомендаций, в противном случае медикаменты не помогут.
Результативна также лечебная гимнастика, позволяющая разрабатывать подвижность сочленения.
Отлично помогает массаж и мануальная терапия. Фиксируют успех основного лечения физиопроцедуры и гирудотерапия.
Самолечением заниматься не рекомендовано, так как оно может привести к ускорению развития недуга и неосуществимости его лечения консервативными методами. Единственным решением для спасения от боли станет оперативное вмешательство.
Народная медицина
Домашние средства, выбранные с учетом мнения врача, также способны помочь при болезненных ощущениях в бедре.
- Принимают по 50 капель сиреневой настойки перед едой. Для ее изготовления 50 г цветков полторы недели выдерживают в 0,5 л водки.
- Втирают в очаг боли горчично-белковую мазь. Для ее создания два белка взбивают со стопкой спирта, 50 г камфары и семью ложками порошка горчицы.
- Делают примочки из измельченной яичной скорлупы с простоквашей. Смесь накладывают на больное место на 3–4 часа, закрыв целлофаном и утеплив.
Полезны против боли ночные примочки из листьев белокочанной капусты, смазанных гречишным медом.
Профилактика неприятных ощущений – ведение здорового образа жизни. Сюда входит правильное питание, исключение перенапряжения и щадящие физические нагрузки.
Источник
Боль в тазобедренном суставе при вставании из положения сидя возникает в результате патологических изменений, травм, воспалений. ????⚕️ Для постановки диагноза требуется пройти обследование. Врач назначает лечение на основе анализов.
Загрузка …
Обратитесь к врачу!
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста и подробное изучение инструкции!
Обязательно запишитесь на прием к врачу.
↑
Боль в тазобедренном суставе при вставании из положения сидя
Тазобедренный сустав один из самых больших в опорно-двигательной системе организма. Из-за своего расположения постоянно испытывает нагрузку, в том числе, в положении сидя. Формирует сочленение бедренной и тазовой костей.
Для оптимального выполнения своих функций анатомия этого участка содержит элементы:
- Связки, сухожилия.
- Хрящевая ткань.
- Подхрящевые участки.
- Капсула (оболочка).
- Вертлужная губа.
При появлении патологии первыми начинают страдать неподвижные части тазовых костей. Самая распространенная причина – инфекционный артрит.
Иные причины:
- пожилой возраст;
- нарушение обменных процессов;
- травмы из-за перегрузки;
- механические повреждения;
- иммунные расстройства.
Если ощущение дискомфорта появляется только при ходьбе, важный момент – усиливаться или стихать будут дискомфортные ощущения. При усилении причина в механическом повреждении составных частей (травма). Во втором случае – воспалительный процесс.
При артрите присутствует дополнительная симптоматика:
- Повышенная температура тела.
- Отечность поврежденного сустава.
- Снижение подвижности в области бедра.
Развитие патологии приводит к скованности, уменьшению подвижности и выходу из строя всего сустава. Наблюдается дистрофия мышц на ноге.
Методы воздействия на болезнь зависят от состояния здоровья пациента, стадии и формы (острая, хроническая) болезни, возраста и иных уникальных особенностей каждого конкретного больного.
Могут применяться:
- лекарственный прием;
- хирургический метод;
- лечебная физкультура;
- постельный режим;
- физиотерапия, в том числе массаж (выполняется только специалистом).
Пациенту дают соответствующие рекомендации, которые нужно выполнять добросовестно. При постельном режиме надо лежать так, чтобы на сустав не приходилось какой-либо нагрузки.
Прием медикаментов нужно осуществлять строго в соответствии с рекомендациями. В назначенное время требуется посетить врача для проведения дополнительного осмотра.
↑
С чем связана резкая и острая боль
Резкая и острая формы боли говорят о наличии таких проблем, как:
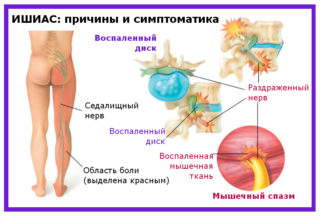
- Поясничный остеохондроз – поражает седалищный нерв. Боль при этом усиливается при движении, чихании и кашле. Нарушается передача нервных импульсов по спинномозговым нервам. Синдром отражен от поясничного отдела в тазобедренный сустав.
- Воспаление на фоне бурсита, артрита, синовита, в результате сильной травмы.
- Дисплазия – неправильное расположение анатомических элементов.
- Асептический некроз – появление омертвевшей ткани. Состояние представляет непосредственную опасность для жизни больного.
↑
https://gidpain.ru/bolit/tazobedrennom-sustave-vstavanii.html
Танцы для снятия болей
Танцы стоит рассматривать как физическое упражнение, которое стимулирует:
- повышение уровня обменных процессов (положительно сказывается на регенерации тканей);
- улучшение состояния тканей, мышечных волокон;
- улучшение настроения пациента.
Главным условием правильного применения метода остается отсутствие противопоказаний к его применению. Перед тем, как пойти на танцы, надо побывать на приеме у врача. Пройти обследование, узнать диагноз.
Получить рекомендации по лечению. Вопрос физической активности надо обговорить отдельно. При некоторых патологиях излишняя активность вредна.
↑
О чем говорит тупая, тянущая, точечная режущая боль в тазобедренном суставе
Боль в тазобедренном суставе появляется по разным причинам, от физиологических до патологических факторов. Чтобы выявить их, обращаются к терапевту, проводящему лабораторно-инструментальные анализы.
На основе полученных данных предполагают диагноз, направляя человека к узкому специалисту, назначающему лечение.
Если отсутствует повреждающий фактор, хронические заболевания, предполагают нормальные, естественные причины.
К ним относятся:
- чрезмерная физическая активность, связанная с работой (продолжительное стояние на ногах);
- частые тренировки, особенно не под контролем инструктора;
- гормональные изменения во время менопаузы или в подростковом возрасте, приводящие к перестройкам.
Чаще возникают патологии на местном или системном уровне.
Они вызывают свою клиническую симптоматику, по которой назначают дальнейшие исследования, проводят терапию:
- Артрит. Это повреждение суставов воспалительной природы. Его вызывают разные отклонения (спондилит, ревматизм). Если задействовано несколько областей, состояние называется полиартрит. Часто патологию определяют другие системные отклонения, дающие осложнения – туберкулез, бруцеллез, сниженный обмен веществ.
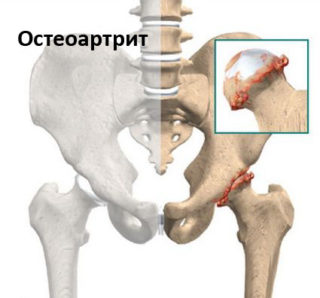
- Артроз. Дистрофия суставного хряща, развивающаяся без воспаления. Патология со временем прогрессирует, снижая подвижность, активность сустава. Затрудненность кровообращения вызывает дегенерацию.
- Бурсит. Происходит воспаление синовиальной сумки, образующееся в плечах, локтях, коленях, тазобедренной области. Часто развивается на фоне инфекционного заражения во время гонореи, сифилиса. Тогда вместо серозного экссудата выделяется гнойная жидкость.
- Подагра. Метаболическое отклонение обмена мочевой кислоты. В норме она должна выводиться, но у больных накапливается в суставной полости. Крупные кристаллы уратов повреждают мягкие и твердые ткани. Начинается сильная скованность движений, острый болевой процесс.
- Увеличение массы. Чем больше жира откладывается, тем сильнее нагрузка на опорно-двигательный аппарат. При ожирении риск заболеваний увеличивается. Постепенно увеличиваются отеки, застои, приводящие к сильному дискомфорту. Он усиливается со временем. Люди не встают, не передвигаются.
- Механические повреждения. Появляются разрывы, растяжения мягких структур. При падениях, ушибах наблюдается трещина, перелом костей. Опаснее появление перелома шейки бедренной кости. Если оно развивается у пожилых людей, высока вероятность невозможности самостоятельной ходьбы.
- Заболевание сосудов. Если оно в венозной системе, наблюдается тромбоз, тромбофлебит, варикозное расширение. В артериях может образоваться ишемия, закупорка тромбом, повреждение эндотелия сосудов. При затруднении нормального кровообращения замедляется метаболизм и регенерация, поэтому обостряются ощущения.
- Осложнения атеросклероза, сахарного диабета. Это патологии, при которых в сосудах выделяются конгломераты, приводящие к риску закупорки просвета. Состояние обнаруживается при отсутствии своевременного употребления медикаментов, нарушении правил питания. Если есть крупный конгломерат, повышается риск затруднения доставки крови к тканям, органам. Появятся омертвевшие участки.
- Остеомиелит. Инфекционно-воспалительная болезнь в костных образованиях. Помимо общего ухудшения самочувствия, появляется повышенная ломкость костей из-за недостаточности образования структурных элементов (остеобластов).
- Вынашивание плода. С увеличением срока зародыш становится крупнее. Постепенно матка сдавливает внутренние органы, подавляет функции сердечно-сосудистой системы. Кровь плохо циркулирует, особенно в нижних конечностях. Наблюдают отек, онемение, другие негативные проявления.
Определение диагноза невозможно без исследований. Они включают общий анализ крови и мочи, биохимический тест, коагулограмму, развернутую лейкоцитарную формулу, выявление ревматоидного фактора.
Из инструментальных тестов диагноз помогает поставить рентгенография, магнитная томография, КТ.
Тупая болезненность наблюдается на фоне хронических заболеваний. Острая – при начале или рецидиве воспаления, например, на фоне артрита, подагры. Режущая – при образовании травмы, сосудистых отклонений.
↑
Когда нужно срочно обращаться к врачу
Выделяют список симптомов, требующих срочного обращения к терапевту:
- усиление дискомфорта, когда обезболивающие не дают результата;
- продолжительное ухудшение самочувствия, отсутствие восстановления при наличии методов терапии;
- нарушение целостности мышц, связок, суставов, костей в результате ушибов, переломов, растяжений, трещин;
- постоянная гипертермия, при которой не помогают жаропонижающие средства или действуют временно;
- иррадиация дискомфорта в соседние участки – живот, бедро, голень;
- признаки интоксикации, сопровождающиеся ломотой, повышением температуры, судорогами, недомоганием;
- появление участков отмерших структур из-за развития некроза;
- болезненность, усиливающаяся в любое время суток, несмотря на периодический отдых, восстановление сил;
- ухудшение подвижности, затрудненность ходьбы, бега, любых движений;
- сосудистые изменения, видимые визуально, например, звездочки, увеличенные вены;
- хруст в бедрах при вставании, приседании;
- прогресс воспаления, переходящего из очага на соседние области;
- увеличение жиров при соблюдении диеты, физической активности (например, при употреблении гормонов, нарушении эндокринного фона);
- осложненная беременность, значительно ухудшающая самочувствие у пациентки, угрожающая развитию и росту плода.
Если человек проходит лечение, при ухудшении самочувствия потребуется повторно сдать анализы. Если в них находят отклонения, корректируют метод терапии.
Назначают иные лекарственные средства, так как симптоматика бывает спровоцирована побочными влияниями препаратов.
Обращаются к следующим специалистам, занимающимся восстановлением:
- ревматолог – поражение соединительнотканных элементов, аутоиммунные патологии;
- кардиолог – повреждение сердечно-сосудистой системы;
- флеболог – изменение нормальной структуры вен;
- ортопед – отклонение функциональности опорно-двигательного аппарата;
- инфекционист – бактериальные, вирусные заражения;
- хирург – нарушение структурности, требующее проведения операции;
- эндокринолог – гормональные перестройки, требующие коррекции.
Выбранный специалист советует лечебную тактику. Поэтому предварительно консультируются с ним.
↑
Топ лекарств для уменьшения боли в тазобедренном суставе, обезболивающие
Выделяют разные группы препаратов, нормализующие состояние. Их выбор зависит от показателей лабораторных тестов, инструментальных тестов. При лечении исследования повторяют, чтобы проверить, действует ли препарат.
Нестероидные противовоспалительные средства:
- Диклофенак – снижает болевой признак, отечность, жар. Наиболее популярен среди НПВС. Если наносить мази, крема, снижается риск развития побочных реакций, средство не попадает в системный кровоток. При тяжелых патологиях назначают таблетки, уколы. При их использовании курс приема ограничен.
- Нимесулид. Снижает воспалительный процесс, острые болевые ощущения. Применяют не более 1 недели, дальше образуются осложнения.
- Нурофен. Употребляют при слабых болях, сопровождающихся повышением температуры тела. Уменьшает негативное влияние при воспалительном процессе.
Если есть противопоказания к НПВП или чувствительность небольшая, пьют ненаркотические анальгетики:
- Анальгин. При употреблении распространяется в очаг, блокируя передачу нервного импульса от периферии в ЦНС. Это прекращает болезненность. Противопоказаний значительно меньше, чем у НПВС.
- Парацетамол. Обезболивает, снижает жар. Уменьшает воспалительный процесс. Действие основано на подавлении синтеза простагландинов, влиянии на центр терморегуляции в гипоталамусе.
- Димексид. Обладает противовоспалительным эффектом за счет улучшения метаболизма в очаге, снижения скорости передачи импульсов по нервным волокнам.
Наркотические или опиоидные анальгезирующие средства применяют редко. Их выписывают по рецепту от врача, без него продажа в аптеке невозможна.
Рекомендуют при злокачественных новообразованиях на 3 и 4 стадии, тяжелых подагрических, артритических поражениях:
- Налбуфин. Основан на налбуфина гидрохлориде. Применяется при выраженном болевом чувстве разного генеза. Действие происходит благодаря влиянию на опиоидные рецепторы, замедлению передачи информации в ЦНС.
- Дипипанон. Убирает сильный болевой синдром, но вызывают серьезные побочные эффекты. Сначала образуется тошнота, рвота, головокружение, сонливость, затем – привыкание. При постоянном употреблении появляется абстиненция.
- Петидин. Действует возбуждающе на головной мозг, обладает высокой токсичностью. Устраняет судороги, спазмы. Тяжело влияет на почки, печень, пищеварительный тракт, особенно при тяжелых заболеваниях. По сравнению с морфином, более безопасен для пациентов, особенно пожилых.
На прием обезболивающих лекарств накладываются ограничения сроком 7-10 дней. После этого высок риск привыкания, отсутствия терапевтического влияния. Потребуется повышение дозировки для устранения болевого синдрома. Лучше своевременно выявить первопричину, устраняя именно ее, а не признаки прогрессирующего заболевания.
При появлении первых негативных симптомов наносят местные препараты. Например, Фастум гель, Быструмгель, Вольтарен. Они обладают гелевой структурой, проникают в глубокие участки.
Но переход в системный кровоток ограничен, побочные эффекты происходят редко. Устраняется болевой синдром, воспаление, местная гипертермия.
↑
Профилактические меры
Бедро, как и любой отдел опорно-двигательного аппарата, постепенно изнашивается. Лучше своевременно проводить профилактику, чем лечить тяжелую патологию.
Врачи рекомендуют следующие приемы, улучшающие качество жизни, предупреждающие дисфункцию:
- Подбор правильной ортопедической обуви. Если носить высокие каблуки, неправильную колодку, формируется нагрузка на весь каркас от ступней до позвоночника. Поэтому покупают правильную стельку или ботинки, повторяющие физиологические изгибы ступни.
- Общий массаж. Налаживает естественный процесс кровообращения, улучшает метаболизм. Вместе с биологической жидкостью в очаги поставляются питательные вещества, витамины, микроэлементы, минералы. Они стимулируют обновление клеточного состава.
- Полноценное питание. В организм должны поступать жиры, белки, углеводы, но в ограниченных количествах. Не употребляют жирную, жареную, острую пищу. В рацион добавляют овощи, фрукты, мясо, рыбу. Наличие кальция, калия, магния укрепляет мягкие и твердые структуры.
- Употребление поливитаминов. Лучше предварительно сдать лабораторное тестирование, выявляющее, какие из них в дефиците. С помощью теста назначают правильное лекарственное вещество.
- Хождение босиком. Отсутствие скованности, естественное положение ноги полезно для нормального развития, профилактики плоскостопия.
- Лекарственная терапия только по назначению специалиста. Подбирают перечень медикаментов, подходящий для пациента. Нельзя самостоятельно менять дозировку или использовать аналоги на основе иных активных компонентов. Запрещено самому подбирать лекарства, особенно обезболивающего действия.
- Своевременное обследование. Если человек находится в группе риска, у него есть хроническое заболевание, исследования проводят каждые 6 месяцев. При обострениях сразу записываются к врачу для осмотра.
- Частый отдых, помогающий расслабиться, снять спазмы и напряженность. Это своевременно предупреждает расширение и нагрузку на вены.
- Физическая нагрузка. Метод применяют, когда ограничений на него нет. Используют йогу, ЛФК. С их помощью улучшают системное кровообращение, тонизируют тело.
- Плавание. В воде тонизируют сосуды, закаляют организм, улучшают ток крови. Если у пациента наблюдается болезнь в хронической или острой стадии, на определенные виды упражнений ставят противопоказания.
Профилактические способы не смогут полностью устранить риск формирования болезни. Снизится возможность их раннего развития. Если методики применять каждый день, самочувствие улучшится.
↑
О чем говорит временная боль
Иногда симптоматика может появляться периодически.
Временные дискомфортные ощущения бывают по следующим причинам:
- защемление нерва при неправильном положении тела, резких движениях, искривлении позвоночника;
- спазм сосуда, который со временем расширяется, нормализуя ток крови;
- спазмы, судороги мышечной системы;
- начальное формирование изменений опорно-двигательного аппарата;
- плохое питание, снижающее функциональное состояние мышц, костей, связок:
- низкая двигательная активность.
Если болевое ощущение появилось кратковременно, затем исчезло, прислушиваются к организму. Когда признак проявляется постоянно, лучше проконсультироваться с врачом, провести дифференциальную диагностику. Часто он развивается на фоне зарождающихся болезней, которые можно устранить на ранних этапах.
↑
В чем разница, если болит сустав спереди, сзади, слева
Чувствительность бывает не во всей суставной полости, а только с одной стороны. В этой области тела проходит седалищный нерв, поэтому исходя из стороны дискомфортных ощущений, можно сказать, где именно он защемлен, поврежден, воспален.
Определить очаг с точностью поможет МРТ. Это послойное сканирование, выявляющее поражение сосудов, нервов, мышц, связок, суставных полостей, костей.
Не всегда негативная симптоматика спереди свидетельствует о патологическом образовании именно в этом месте. Боль может отдавать из одной части тела в другую. Тогда требуется выявление точной зоны поражения.
Источник
