Боль в пояснице терпнут руки
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% – заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
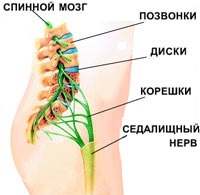
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
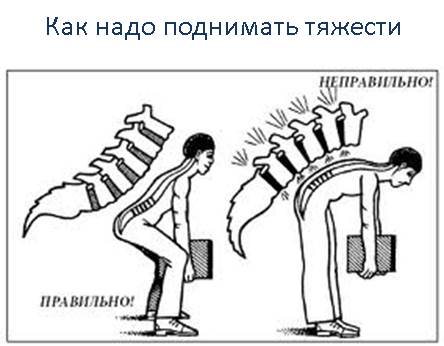
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
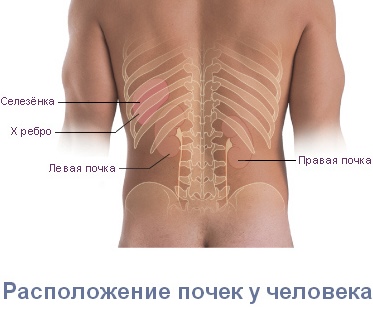
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
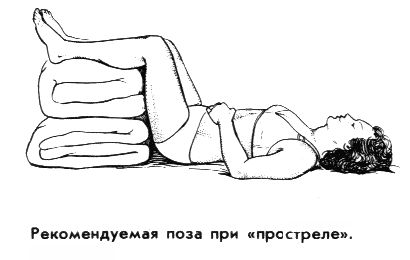
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).

Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник

Неприятные ощущения в области поясницы могут указывать на разные патологии. Но чаще всего таким образом проявляются различные дегенеративные дистрофические процессы в хрящевых тканях межпозвоночных дисков. Рассмотрим в статье самые распространенные патологии и объясним, почему они вызывают онемение. Вы узнаете о том, к какому врачу стоит обратиться за помощью и что делать для устранения неприятных ощущений в домашних условиях.
Онемение в пояснице – это клинический симптом, указывающий на поражение нервного волокна. Чтобы понять принцип появления этого симптома, нужно разобраться с анатомией и физиологией позвоночного столба и вегетативной нервной системы.
Итак, вегетативная нервная система представлена спинным мозгом и разветвлённой сетью нервного волокна. Оно подразделяется на несколько типов аксонов:
- сенсорные (чувствительные) – собирают информацию о состоянии тканей, их взаимодействии с окружающим миром и передают эти данные посредством спинного мозга и ликвора в головной мозг;
- моторные (двигательные) – передают электрический импульс от головного мозга к миоцитам, в результате этого клетки мышечного волокна сокращаются или расслабляются, таким образом осуществляется движение, регулируется тонус сосудистой стенки, обеспечивается перистальтика кишечника, опорожнение мочевого пузыря и т.д.;
- смешанный тип нервного волокна – обеспечивает сопровождение работы первых двух типов.
Все эти волокна изначально отходят от спинного мозга в виде корешковых парных нервов. Они проходят через фораминальные отверстия в боковых поверхностях тел позвонков. Сам спинной мозг находится внутри спинномозгового канала, образуемого телами позвонков и их поперечными отростками. Защиту корешковым нервам и твердым оболочкам спинного мозга обеспечивают межпозвоночные хрящевые диски.
Они принимают на себя всю амортизационную нагрузку и отвечают за обеспечение нормальной высоты межпозвоночных промежутков. Каждый диск состоит из плотного фиброзного кольца и пульпозного ядра в виде желеобразного студенистого тела.
Проблема современного человека заключается в его малоподвижности и отсутствии регулярной физической нагрузки, оказываемой на мышечный каркас спины, в том числе на паравертебральные мышцы. А хрящевые ткани межпозвоночных дисков не имеют собственной кровеносной сети. Они могут восполнять запасы жидкости и питательных веществ только в тот момент, когда окружающие их мышцы активно сокращаются и расслабляются. При этом выделяется жидкость, обогащенная кислородом и питательными веществами.
Если мышцы не сокращаются, диффузное питание не осуществляется. При этом фиброзное кольцо диска обезвоживается и утрачивает свои амортизационные способности. Это становится причиной разрушения и появления на поверхности многочисленных трещин, заполняющихся отложениями солей кальция такой межпозвоночный диск в будущем уже не сможет полноценно участвовать в диффузном обмене и будет продолжать стремительно разрушаться.
При значительном снижении высоты межпозвоночного диска на фоне уменьшения массы внутреннего пульпозного ядра, он уже не обеспечивает полноценную защиту корешковых нервов от компрессии. После сдавливания корешковые нервы могут подвергаться атрофии. Если нарушается трофика сенсорных аксонов, то у пациента превалируют такие симптомы, как онемение, парестезии, ощущение ползающих мурашек и похолодание определённых участков тела. При поражении моторных типов аксонов наблюдается мышечная слабость, судороги, гипертонус мышц, подергивания и т.д. В тяжелых случаях развиваются парезы и параличи.
Как видите, онемение в области поясницы – это серьезный клинический симптом, который опытному доктору расскажет о колоссальном разрушении тканей позвоночного столба и о том, что пациенту необходимо оказать как можно быстрее квалифицированную помощь. Если у вас появилось ощущение онемения в пояснице, то незамедлительно обратитесь к вертебрологу или неврологу. Эти доктора смогут поставить точный диагноз и расскажут вам о том, что стоит делать для восстановления своего здоровья.
Причины онемения в пояснице
Любая боль и онемение в пояснице не появляются просто так. Это всегда сигналы организма о том, что что-то происходит и нарушается процесс передачи нервного импульса. Проще говоря – есть фактор, благодаря которому нервный импульс от нервных рецепторов сенсорного типа не передается в структуры головного мозга для анализа информацию. Человек это ощущает как онемение.
Прерывание нервного сигнала может происходить на разных уровнях вегетативной нервной системы и в силу различного воздействия. Вот условная классификация:
- по уровню расположения патологических изменений (сенсорные нервные окончания, аксоны, крупные нервы, отвечающие за иннервацию области поясницы, пояснично-крестцовое нервное сплетение, твердые оболочки спинного мозга, сам спинной мозг и церебральные структуры);
- по типу повреждений (воспаление, травма, отечность, компрессия соседними тканями, нарушение трофики, некроз);
- по длительности проявления (острый, подострый, хронический).
Эта классификация позволяет опытному доктору идентифицировать то заболевание, которое приводит к появлению онемения в области поясницы. Опираясь на данные анамнеза и объективные данные проведенного осмотра, врач может поставить предварительный диагноз.
Основные причины онемения в пояснице – это такие заболевания, как:
- дегенеративное дистрофическое разрушение хрящевых тканей межпозвоночных дисков (остеохондроз);
- протрузия межпозвоночного диска (снижение высоты и увеличение занимаемой площади, за счет чего оказывается давление на окружающие ткани);
- межпозвоночная диска в области фораминального отверстия или в полости спинномозгового канала;
- нестабильность положения тел позвонков и их периодическое смещение относительно центральной оси по типу антелистеза и ретролистеза с компрессией твердых оболочек спинного мозга;
- поражение пояснично-крестцового нервного сплетения (плексит);
- неврит крупных нервов, таких как седалищный, бедренный, паховый и т.д.;
- травматическое нарушение целостности тканей позвоночника и окружающих его (перелом и трещины, растяжения и разрывы, вывихи и подвывихи, образование обширных гематом);
- инфицирование мягких тканей в области позвоночного столба и внутри него (туберкулез, сифилис, полиомиелит, клещевой энцефалит и т.д.);
- ревматические поражения хрящевых тканей межпозвоночных дисков (болезнь Бехтерева, системная красная волчанка);
- поражение межпозвоночных суставов с ограничением их подвижности.
Это не полный перечь потенциальных причин того, что возникает ощущение онемения в области поясницы. Также стоит исключать вероятность дефицита витаминов группы B, развитие железодефицитной формы анемии, амиотрофический склероз на ранней стадии, тиреотоксикоз и многие другие патологии.
Не занимайтесь самостоятельной диагностикой. Обращайтесь своевременно к специалисту. В домашних условиях настоятельно рекомендуем вам исключить все возможные факторы риска. Они включают в себя следующие аспекты:
- осанка и искривление позвоночника (сутулые люди в большей степени подвержены разрушению межпозвоночных хрящевых дисков);
- правильная организация своего спального и рабочего места с учетом всех требований современной эргономики;
- отказ от постоянного ношения обуви на высоком каблуке;
- ведение малоподвижного образа жизни – необходимо в обязательном порядке включать в свой повседневный распорядок дня физическую активность, занятия физкультурой, ходьбу на свежем воздухе;
- тяжелый физический труд и работа, связанная с длительным пребыванием в статичном положении;
- курение и употребление алкогольных напитков любой крепости;
- избыточная масса тела.
Грамотно проводимая профилактика позволяет сохранить здоровье позвоночного столба до глубокой старости. Прислушайтесь к приведенным выше советам. А если онемение уже появилось, то немедля обратитесь к врачу вертебрологу или неврологу.
Онемение в спине в области поясницы и другие симптомы
У каждого заболевания есть определённая клиническая картина, состоящая из набора признаков и проявлений, отличающаяся сценарием развития патологии. По совокупности всех признаков опытный врач можете поставить очень точный предварительный диагноз.
Например, если онемение в области поясницы сочетается с резкой болью в области ягодицы при попытке отставить ногу в сторону, то это сигнал к тому, чтобы обследовать состояние грушевидной мышцы. В её толще проходит канал, через который седалищный нерв направляется к тканям нижней конечности. При синдроме грушевидной мышцы происходит сужение канала, седалищный нерв сдавливается. На фоне этого возникает восходящий тип воспалительной реакции и проявляется он в виде онемения в области поясницы.
Другой пример: онемение в спине в области поясницы появилось после подъема непривычной тяжести. На момент осмотра пациента беспокоит невозможность самостоятельно наклониться и выпрямиться, скованность и онемение. Это симптомы выпадения межпозвоночной грыжи. Вероятно она давит на твердые оболочки спинного мозга. Происходит вторичное натяжение паравертебрального мышечного волокна с целью устранить давление на дуральные оболочки. И как итог возникают соответствующие клинические симптомы.
Если у человека развивается обострение остеохондроза с корешковым синдромом, то помимо онемения в области поясницы у него будет присутствовать острая боль, усиливающаяся при каждом движений.
Для постановки точного диагноза требуется провести ряд лабораторных обследований. Они начинаются с самого обычного рентгенографического снимка позвоночго столба в пояснично-крестцовом отделе. Это обследование позволяет исключить целый ряд патологических изменений: снижение высоты межпозвоночных промежутков, разрушение суставов, смещение тел позвонков, трещины, переломы, отложение солей (остеофиты) и т.д. Затем рекомендуется провести МРТ обследование. По мере необходимости врач может рекомендовать электронейрографию или электромиографию, УЗИ внутренних органов брюшной полости, биохимический и общий клинический анализ крови и т.д.
Что делать при чувстве онемения в пояснице
Если у вас появилось чувство онемения в пояснице, то советуем вам не окладывать визит к доктору. Запишитесь на прием к вертебрологу или неврологу. Эти специалисты обладают достаточным уровнем профессиональной компетенции для того, чтобы обеспечить вам полноценную помощь.
После постановки диагноза начинается лечение того заболевания, которое вызывает чувство онемения в пояснице. Лучше всего проводить терапию без применения фармакологических препаратов. К сожалению, на сегодняшний день фармацевтическая индустрия не предлагает пациентам средств, которые были бы действительно восстановить поврежденные патологическими изменениями ткани. Большинство фармацевтических средств обладают симптоматическим действием – они временно устраняют симптомы, при этом не оказывают никакого лечебного эффекта.
Отличные результаты при лечении патологий опорно-двигательного аппарата показывает мануальная терапия. Например, если онемение в пояснице связано с тем, что наблюдается компрессия корешкового нерва, то вытяжение позвоночного столба поможет за 2-,3 сеанса полностью устранить этот признак. Но это не будет означать полного выздоровления.
После купирования острых проявлений остеохондроза врач разрабатывает индивидуально для пациента курс восстановления. В его основе принцип полной регенерации хрящевых тканей и усиление процесса диффузного питания межпозвоночных дисков. Могут применяться следующие методики лечебного воздействия:
- массаж для снятия избыточного натяжения мышечного волокна вдоль позвоночника;
- остеопатия для усиления процессов микроциркуляции крови и лимфатической жидкости, восстановления трофики тканей;
- лечебная гимнастика и кинезиотерапия для ускорения процесса диффузного питания;
- физиопроцедуры для улучшения обмена веществ;
- лазерное воздействие, рефлексотерапия и многое другое.
Советуем вам при появлении чувства онемения обращаться в клинику мануальной терапии по месту вашего жительства. Работающие там специалисты в большинстве случаев могут без применения фармакологических препаратов полностью восстановить нарушенную иннервацию.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(1) чел. ответили полезен
Источник
