Боль в правом боку отдает в ногу у ребенка
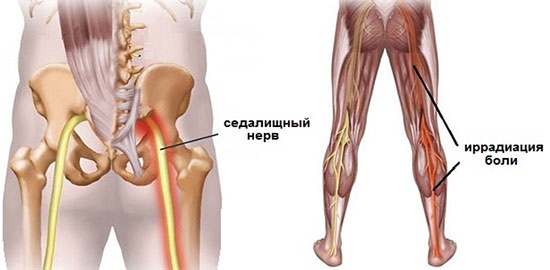
Боль в правом боку у ребенка – это симптом, который характеризуется неприятными ощущениями в правой боковой области, может усиливаться при беге и других физических нагрузках. Такие ощущения с правой стороны у ребенка 9 лет и более младшего возраста требуют немедленного обращения за медицинской помощью. Родителям не рекомендуется заниматься самолечением: это может привести к крайне негативным последствиям.
Специфической клинической картины не существует, так как это только симптом, а не отдельное заболевание. Поэтому характер симптоматики будет полностью зависеть от первопричинного фактора. То же самое можно сказать и о лечении – курс терапии будет направлен на устранение основного заболевания.
С гастроэнтерологической точки зрения, боль в правом боку у ребенка может быть обусловлена следующими патологическими процессами:
- гастрит;
- панкреатит;
- язва желудка;
- кишечная инвагинация;
- синдром раздраженного кишечника;
- неспецифический язвенный колит;
- болезнь Крона.
Помимо этого, у ребенка болит правый бок и просто болит живот при неправильном питании, а именно:
- чрезмерное количество сладкого;
- употребление газированных напитков;
- питание фаст-фудом, полуфабрикатами;
- несбалансированный рацион;
- отсутствие жидкой пищи в ежедневном меню.
В таком случае чаще всего болит правый бок внизу живота, а неприятное ощущение может распространяться на всю брюшную полость.
Кроме гастроэнтерологических заболеваний, у ребенка болит правый бок и при патологиях со стороны мочеполовой системы:
- гломерулонефрит;
- пиелонефрит;
- мочекаменная болезнь;
- цистит.
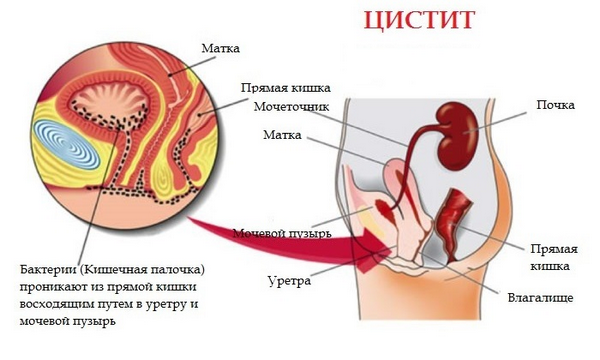
Цистит
Также спровоцировать неприятное ощущение в правой боковой области могут заболевания поджелудочной железы, желчевыводящих протоков. Определить точно, что именно стало причиной проявления такого заболевания, может только врач, путем проведения необходимых диагностических мероприятий.
Клиническая картина, которая будет сопровождать болевые ощущения в боку, зависит от того, что именно стало провоцирующим фактором. Так, если состояние, при котором болит бок у малыша обусловлено гастроэнтерологическим заболеванием, симптоматический комплекс может включать в себя следующие признаки:
- ребенок жалуется на боль в правом боку и в животе;
- ухудшение аппетита – малыш может отказываться даже от любимых блюд;
- бледность кожных покровов;
- субфебрильная температура тела;
- изжога, неприятный привкус во рту;
- белый, серый налет на языке;
- диареи или запоры;
- меняется консистенция каловых масс;
- тошнота и рвота (рвота присутствует не всегда, как правило, проявляется после приема пищи);
- снижение массы тела;
- вялость, апатичное настроение;
- плохой сон.
У новорожденных проявлением патологического процесса могут быть следующие признаки:
- капризность, постоянный плач;
- во время опорожнения кишечника и при мочеиспускании малыш плачет;
- частые срыгивания, рвота после кормления;
- плохой сон.
Если симптом обусловлен другими патологическими процессами, которые не имеют прямого отношения к желудочно-кишечному тракту, собирательный симптоматический комплекс может включать в себя следующие клинические признаки:
- неприятное ощущение или боль при мочеиспускании;
- боль в боку усиливается при ходьбе быстрой или продолжительной, при беге;
- болевые ощущения могут отдавать в паховую область;
- желтушность кожных покровов, что будет указывать на проблемы с печенью;
- слабость, сонливость;
- отказ от еды;
- напряжение брюшной мускулатуры;
- ребенок вялый или, напротив, слишком активный;
- учащенный пульс;
- нестабильное артериальное давление;
- повышенная или высокая температура тела.
В таких случаях родителям надо незамедлительно обращаться за медицинской помощью, а не проводить самолечение или вовсе игнорировать симптоматику. Вполне вероятно, что ребенок нуждается в срочном операбельном вмешательстве.
Может потребоваться консультация следующих специалистов:
- педиатр;
- детский гастроэнтеролог;
- нефролог;
- иммунолог.
Диагностика осуществляется в два этапа.
В первую очередь проводится физикальный осмотр, в ходе которого врач должен установить следующее:
- как давно стали проявляться симптомы, их длительность и характер;
- личный и семейный анамнез;
- наличие хронических заболеваний, перенесенные ранее операции;
- принимает ли в настоящий момент ребенок какие-либо препараты.
Физикальный осмотр маленького пациента осуществляется вместе с родителями.
Для постановки точного диагноза могут проводиться такие лабораторные и инструментальные анализы:
- общий и биохимический анализ крови;
- общий анализ мочи;
- анализ кала;
- УЗИ органов брюшной полости;
- УЗИ мочеполовой системы.
УЗИ детям
Диагностическая программа может корректироваться, так как все будет зависеть от текущей клинической картины, состояния здоровья малыша и данных, которые были собраны в ходе первичного осмотра.
Все лечебные мероприятия направлены на устранение первопричинного фактора. Боль в правой боковой области может устраняться путем симптоматического лечения, если это потребуется дополнительно.
Родителям важно знать следующее:
- нельзя без предписания врача давать ребенку какие-либо препараты для устранения симптома, особенно это касается обезболивающих, антибиотиков, спазмолитиков;
- нельзя к месту локализации боли прикладывать тепло;
- если впервые такой симптом проявился при беге, то необходимо исключить физические нагрузки и следить за тем, чтобы ребенок не проявлял чрезмерную активность.
В большинстве случаев малышу стараются подобрать консервативное лечение, которое может основываться на следующем:
- прием медикаментов;
- диетическое питание;
- физиотерапевтические процедуры;
- лечебный массаж.
Проведение операции требуется в самом крайнем случае, например, если боль при мочеиспускании обусловлена дискинезией желчевыводящих путей.
Прогноз будет носить индивидуальный характер, но в большинстве случаев, если лечение будет начато своевременно и проведено правильно, то осложнений или рецидива болезни можно избежать.
Что касается профилактических рекомендаций, то необходимо проводить мероприятия по предотвращению тех болезней, которые входят в этиологический перечень. Также очень важно следить за питанием ребенка, его питьевым режимом и физическими нагрузками в течение дня. Систематически проходить профилактический медицинский осмотр.
Источник
Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?

Если болит ягодица справа и отдает в ногу
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Другое название – ишиалгия. Этим термином принято обозначать болевой синдром, являющийся следствием сжатия, раздражения, воспаления седалищного нерва.
Из-за его большой протяжённости и взаимосвязи со многими органами, заболевания седалищного нерва встречаются очень часто.
Характер боли и сопутствующие симптомы
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.

В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Характерен при ишиалгии «симптом треножника», когда из-за сильных болевых ощущений по ходу седалищного нерва больной либо вовсе не может сидеть, либо вынужден опираться руками о край стула.
У больного нередко возникает чувство сильного жара, или, наоборот, озноба, кожа становится бледной. Человек жалуется на онемение или «мурашки» в ягодице и пораженной ноге.
Причины
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Диагностика при болевом синдроме в ягодице
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
Для люмбоишиалгии характерна сильная боль при нажатии на седалищный нерв в месте его выхода на бедро.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.
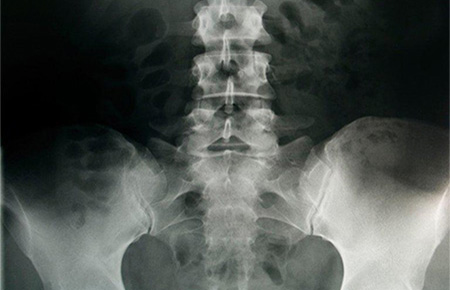
В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Лечение при болях в ягодице с иррадиацией в ногу
Первая помощь
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.

Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
В острый период люмбоишиалгии не стоит использовать согревающие средства, так как они вызывают приток крови к пораженному месту, из-за чего отек и боль усиливаются.
При сильных болях, которые не купируются спазмолитиками и анальгетиками, назначается новокаиновая блокада в целях временного снижения чувствительности нервных волокон.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Народное лечение
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.

Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Когда нужна «Скорая помощь»
- Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.

Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
В состав комплексного лечения люмбоишиалгии входят акупунктура, массаж и гимнастика, которые проводятся после окончания острого периода, устранения сильной боли в ягодице и спазма мышц.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Профилактика
- Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.
Источник
Когда болит в правом боку, мы прежде всего думаем про аппендицит. Действительно, это частая причина, но не единственная.
Опубликовано: 27 октября 2016 г.
Причина 1. Аппендицит
Аппендицит (воспаление червеобразного отростка слепой кишки) –одна из самых распространённых причин боли в правой половине живота: с ним сталкиваются до 10% людей. Чаще всего это случается в возрасте от 10 до 30 лет. Как правило, все начинается с тупой боли в эпигастральной области (там, где располагается желудок), которая в течение нескольких часов обостряется и спускается ниже пупка и вправо. Поднимается температура, начинается тошнота, возможны понос и рвота.
ЧТО ДЕЛАТЬ. Лежа в постели, попробуйте поднять правую ногу или повернуться на левый бок: если это аппендицит, боль должна усилиться. Не медлите и вызывайте скорую. Удалить воспаленный отросток нужно как можно скорее, чтобы не довести до перитонита – гнойного воспаления брюшины. Если анализ крови покажет повышенный уровень лейкоцитов, вас сразу отправят в операционную.
Причина 2. Холецистит
Если боль возникла после того, как вы съели что-то жирное или жареное, вероятен холецистит – воспаление желчного пузыря. При остром процессе возникает сильная боль в правой верхней половине живота; она отдаёт в спину и правую лопатку, сопровождается тошнотой и многократной рвотой желчью. При легком поколачивании по рёбрам боль отдает в правое подреберье.
ЧТО ДЕЛАТЬ. Вызывайте скорую: острый холецистит, как и аппендицит, относится к неотложной хирургической патологии. В приемном отделении врач сделает УЗИ, и, если пузырь полон камней и воспалён, придется ехать в операционную. Если обошлось обострением хронического холецистита, придется некоторое время придерживаться строгой диеты и пить лекартва, а когда симптомы спадут, в так называемом «холодном периоде» удалить пузырь лапароскопически.
Причина 3. Почечная колика (мочекаменная болезнь)
Возникает, когда камень либо закупоривает выход из почки в мочеточник либо застревает непосредственно в последнем. Это вызывает сильные спазматические боли в правой половине тела, заставляющие больного искать положение, в котором меньше всего болит.
ЧТО ДЕЛАТЬ. Вызывайте скорую помощь. В ее ожидании можно принять теплую ванну и выпить пару таблеток спазмолитика. В приемном отделении вам сделают рентген и УЗИ и выберут оптимальную тактику лечения: это может быть установка стента в мочеточник, сеанс ударно-волновой терапии («дробления камней») или попытка консервативного лечения.
Причина 4. Пиелонефрит
Воспаление почек, или пиелонефрит – одна из частых причин болей в правой половине тела. Часто развивается как осложнение мочекаменной болезни. Боль может отдавать в поясницу, пах или ногу. Практически всегда сопровождается повышением температуры, лихорадкой, ознобом, тошнотой и даже рвотой.
ЧТО ДЕЛАТЬ. Запишитесь к терапевту или урологу как можно скорее: инфекция мочевых путей может быстро распространиться по организму и вызвать сильную интоксикацию. Нужно сдать общий анализ мочи, сделать рентген и УЗИ. Врач назначит антибиотики и уросептики, которые помогут избавиться от инфекции. В некоторых случаях берут мочу на посев, чтобы выяснить, какой именно патоген вызвал проблему.
Причина 5. Гинекологическая.
У женщин особенно много причин болей в правом боку. Это может быть как безобидное недомогание при овуляции, так и признак различных воспалительных заболеваниях половых органов. При хронических воспалительных процессах в придатках болит в нижней половине живота. Чаще боль тупая, ноющая, может проходить и вновь появляться, особенно если вы застудились. Аналогично может проявляться киста яичника.
Другой вариант – острая боль в правой нижней половине живота возникает неожиданно во время полового акта, или даже когда вы лежите и ничего не делаете. Приступ сопровождается учащенным дыханием и сердцебиением, тошнотой, бледностью. Причинами могут быть разрыв кисты, апоплексия фолликула или внематочная беременность.
ЧТО ДЕЛАТЬ. При хронической ноющей боли в плановом порядке запишитесь к гинекологу: он назначит полноценный курс лечения, который предотвратит образование спаек и избавит от возможных проблем с фертильностью. При внезапной приступообразной боли обратитесь к врачу немедленно: он сделает УЗИ и решит, нужна ли операция.
Причина 6. Гепатит
Боль сосредоточена в верхней правой половине живота под ребрами, сопровождается зудом и мелкими сосудистыми звездочками на коже? Это может быть гепатит (воспаление клеток печени). Если кожа, язык и белки глаз приобрели желтый оттенок, сомневаться не приходится. Разновидностей гепатитов множество: острые и хронические, вирусные, лекарственные, алкогольные, жировые…
ЧТО ДЕЛАТЬ. Немедленно обратитесь к гепатологу или инфекционисту. В первую очередь, врач назначит полноценное обследование, которое поможет установить причину гепатита. От результатов анализов будет зависеть, какое лечение вы получите.
Причина 7. Межреберная невралгия
Сдавление или раздражение межрёберных нервов чаще всего встречается у людей среднего и пожилого возраста. Обычно неприятные ощущения появляются после того, как вы резко повернетесь, поспите в неудобном положении, посидите на сквозняке или слишком уж усердно позанимаетесь в спортзале. Боль носит жгучий характер, из-за чего врачи сперва могут подозревать инфаркт или стенокардию. К счастью, межреберная невралгия куда менее опасна.
ЧТО ДЕЛАТЬ. Обратиться к неврологу. Сейчас существувет огромное количество лекарств, которые помогут быстро снять боль и воспаление. Иногда врач может провести лечебную блокаду и сделать укол прямо в поврежденный нерв: эффект вы почувствуете мгновенно.
Причина 8. Запор, колит
Неправильное питание, недостаток клетчатки и жидкости, гиподинамия могут вызвать застой каловых масс, а он, в свою очередь, – боль в животе, в том числе справа. Но если после нормализации питания и стула боли не проходят, усиливаются или к ним добавляются другие симптомы, возможно, это колит.
ЧТО ДЕЛАТЬ. обратитесь к гастроэнтерологу. Он попросит вас сдать анализ крови и кала, назначит диету и частое питание малыми порциями. Лечение включает слабительные, средства для микрофлоры кишечника и другие препараты.
Автор:
Дарья Акимова
Опубликовано: 27 октября 2016 г.
Источник
