Боли в пояснице при гастродуодените
При наличии гастрита часто возникает боль, которая отдает в спину. Такой болевой синдром в основном локализуются в пояснице и грудном отделе, из-за чего их часто путают с остеохондрозом. Обе болезни опасны своими последствиями, но терапия у них разная. Поэтому очень важно поставить правильный диагноз, обратившись сначала к терапевту, а затем по показаниям к неврологу или гастроэнтерологу.

Гастрит и боли в пояснице
Может ли болеть спина при болезнях ЖКТ?
Больные гастритом хорошо знают, какими признаками он проявляется. Это дискомфорт в желудке в виде тяжести, жжения, ощущения кома в верхней части живота, иногда тошнота, рвота. Возможны чередование диареи и запоров. Но на фоне такой патологии может появиться боль в спине, затрагивающая область поясницы, грудной отдел. Схожие симптомы бывают при остеохондрозе. Боли в спине при гастрите свидетельствуют о том, что недуг обострился и начался патологический процесс, затрагивающий другие внутренние органы. Болевые ощущения в районе грудного или поясничного отдела возникают и при образовании язв на слизистой оболочки ЖКТ.
Боль отдает в позвоночник тем сильнее, чем глубже повреждаются ткани пищеварительного органа.
Вернуться к оглавлению
Почему возникает патологический симптом в спине?
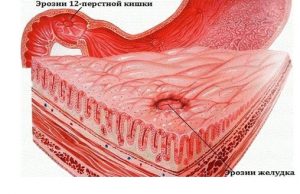 Воспалительные процессы провоцируют развитие эрозий в органах ЖКТ.
Воспалительные процессы провоцируют развитие эрозий в органах ЖКТ.
Большинству заболеваний ЖКТ сопутствуют болезненные проявления, отдающие в различные отделы спины. Опытный врач по месту локализации, характеру проявления синдрома может поставить предварительный диагноз. В основном при гастродуодените боль ощущается между лопаток и в пояснице. Характер, интенсивность таких проявлений зависит от степени повреждения больного органа — чем более запущена болезнь, тем интенсивнее болевой синдром. Основными причинами болей в спине при гастрите являются патологические изменения в слизистой желудка, провоцирующие образований эрозий и язв. Неприятные ощущения в области позвоночника вызывают и функциональные расстройства органа, нарушения моторики и процесса пищеварения.
Вернуться к оглавлению
Как отличить гастрит от остеохондроза?
Основной признак, что боль в спине появилась из-за поражения поясничного и грудного отделов позвоночника — отсутствие симптомов заболевания желудочно-кишечного тракта. Болевой синдром может быть одноразовым, связанным с тяжелой работой, переутомлением, травмой, беременностью на поздних сроках. Он может возникнуть когда нагрузка на спину возрастает. Если он имеет систематический характер и сопровождается тошнотой, рвотой, расстройством пищеварения, то причиной его появления является воспалительный процесс в ЖКТ.
 Визуализация органов пищеварения поможет поставить точный диагноз.
Визуализация органов пищеварения поможет поставить точный диагноз.
Если болит поясница при гастрите, необходимо обратиться в лечебное учреждение с целью установить точную причину. Назначаются анализы, которые позволяют подтвердить или исключить болезни ЖКТ:
- Фиброгастроскопия — исследование органов ЖКТ с помощью зонда.
- Ультразвуковое исследование желудка и близлежащих органов.
- При подозрении на Хеликобактер пилори проводится специальный анализ кала и дыхательный тест.
- Общий, иммуноферментный анализ крови.
Вернуться к оглавлению
Характер болей на разных стадиях гастрита
В зависимости от вида и степени повреждения желудка болевой синдром проявляется с разной степенью интенсивности — сильной, слабой, умеренной. Локализация — верхний и нижний отделы живота. Начальная стадия заболевания характеризуется слабым болевым синдромом под грудиной. Хронический гастрит проявляется тянущей ноющей болью, ощущением постоянного голода, отрыжкой и изжогой, тошнотой. Обострения чаще возникают весной и осенью, сопровождаются сильной болью с резями.
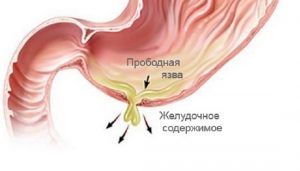 Болезнь сопровождается приступом острой режущей боли.
Болезнь сопровождается приступом острой режущей боли.
При остром гастрите боль резкая, провоцируется нарушением пищевого режима и вредными привычками. Важно не спутать такие проявления с симптомами прободной язвы, которая требует немедленной госпитализации. При появлении дефектов на слизистой боль становится сильнее, ярче и продолжительнее. Она ощущается в районе живота и нередко иррадирует в позвоночник. Запущенная стадия недуга характеризуется регулярными болями, отдающими в спину или грудь.
Вернуться к оглавлению
Особенности лечения
Терапия зависит от вида гастрита: острого или хронического, с пониженной кислотностью желудочного сока или с повышенной. Если поражение вызвано Хеликобактер пилори, то назначаются специальные сложные схемы лечения с применением антибиотиков. Необходимое условие для устранения любых болей при гастрите — диета. Все медикаменты и процедуры назначает врач. Поэтому важно как можно подробнее рассказать специалисту о характере болевого синдрома и сопутствующих ощущениях в области спины. Дополнительные обследования и анализы дадут точную клиническую картину, что даст возможность назначить правильное и успешное лечение.
Источник
Гастрит — это заболевание желудка, обусловленное повреждением его слизистой оболочки. Все знают, что при гастрите болит область живота. Те, кто так или иначе сталкивался с этим заболеванием, знают, что боль, как правило, локализуется в верхней части, под грудиной — в эпигастрии, и может сопровождаться изжогой, отрыжкой и другими неприятными симптомами. Но мало кто знает, что боль может отдавать и в спину. Казалось бы — при чём здесь вообще спина? Однако факт есть факт — иногда гастрит отдаёт в спину. Давайте выясним, может ли при гастрите болеть спина, насколько часто и в каких случаях это происходит.

Может ли гастрит сопутствовать боль в спине?
Боль в спине: гастрит или остеохондроз?
В первую очередь отметим, что признаки гастрита всегда начинаются с болей в эпигастрии (верхней части области живота), изжоги, отрыжки, обложенности языка. Подробнее об этом вы можете прочесть в статье. Первые признаки и симптомы гастрита. Если такие симптомы у вас присутствуют, непременно обращайтесь к врачу-гастроэнтерологу, который поставит вам точный диагноз и назначит необходимое лечение. Чем раньше вы обратитесь к специалисту и чем точнее будете соблюдать его рекомендации, тем быстрее и успешнее удастся победить гастрит.
Важно! Лечение гастрита включает в себя не только медикаментозное воздействие, но и диету, и здоровый образ жизни.
Если ни одного из первых симптомов гастрита у вас никогда не было, скорее всего, боли в спине никак не связаны с желудком. Причин для их появления может быть множество: травмы, неудобный стул на работе, беременность, тяжёлая работа. В любом случае систематические боли требуют обращения к врачу.

Но если вам уже ставили диагноз гастрит, следует с особенным вниманием отнестись к болезненным ощущениям в спине. В первую очередь нужно проанализировать, в каком именно месте болит спина. Болевой синдром, связанный с заболеваниями желудочно-кишечного тракта, проявляется обычно в нижней части спины, в районе поясницы, а также в грудном отделе. Болезни ЖКТ не отдают в верхнюю часть спины и плечи, поэтому если болезненные ощущения локализуются там, следует посетить не только гастроэнтеролога, но и невролога и ортопеда. Как вариант, самым первым можно посетить терапевта, который проведёт первичный осмотр и направит к нужному специалисту.
Боль в спине при гастрите
Итак, у вас имеется диагноз гастрит, и вы ощущаете боли в районе поясницы или грудного отдела. Сразу же обратитесь к врачу и расскажите ему о новых симптомах. Врач назначит диагностику, которая определит состояние ваших внутренних органов и причину возникновения болезненных ощущений. В комплекс диагностики могут входить:
- ФГС (фиброгастроскопия, исследование пищевода, желудка и двенадцатиперстной кишки с помощью зонда);
- УЗИ;
- анализы крови и кала.

Важно! Боли в спине могут свидетельствовать о том, что гастрит обострился и начался переход к язве желудка, а также о том, что могут быть затронуты другие внутренние органы: желчный пузырь, поджелудочная железа, печень.
Гастрит — не просто неприятные ощущения в желудке, это серьёзное заболевание, которое может вызывать различные осложнения вплоть до онкологии. Кроме того, на фоне его обострения могут проявиться печёночная колика и острый холецистит — они также характеризуются болями в спине. Подробнее мы напишем об этом ниже.
Многие люди не связывают болезненность в спине с заболеванием пищеварительных органов и не обращаются к врачу. Между тем, болезнь прогрессирует, сначала появляется предъязвенное состояние, затем — язва. Постепенно поражаются и другие органы.
Боли на разных стадиях гастрита
В зависимости от стадии заболевания боли могут носить разный характер:
- Ранняя стадия. Ноющая боль под грудиной (в эпигастрии), тяжесть в животе, изжога и т. д. Говорит о том, что слизистая желудка раздражена. Необходимо обратиться к врачу.

- Стадия обострения или запущенная. К ноющим добавляются резкие боли, зачастую отдающие в спину. Это означает, что повреждения слизистой становятся более серьёзными и, возможно, к ним добавляются заболевания других органов, связанных с пищеварением. Следует обратиться к врачу незамедлительно.
- Стадия язвы желудка. Когда гастрит перешёл в язву, боль становится сильнее, резче и продолжительнее. Ощущается в области живота и отдаётся в спину. Если она настолько сильна, что человек едва способен её терпеть, это может говорить об очень опасном для жизни состоянии — прободении язвы. Необходимо безотлагательно вызвать скорую помощь! Задержка может привести к гибели!
Заболевания ЖКТ, отдающие в спину
Кроме гастрита, в спину могут отдавать многие другие заболевания желудочно-кишечного тракта. Некоторые из них являются последствиями невылеченного гастрита, некоторые — нет. К ним относятся:
- Язва желудка. Часто отдаёт в спину, в область между лопаток и поясницу. Кроме того, у человека весьма ощутимые желудочные боли. Они обостряются как в состоянии голода, так и после еды, при физической нагрузке, по ночам, после курения и стресса. Также для язвы характерны изжога, тошнота и кислая рвота.
- Прободение язвы. Острая очень сильная резь возникает около пупка, после чего начинает отдавать в правое плечо, затем поднимаясь вверх.
- Аппендицит. Болевой синдром охватывает область около пупка и поясничного отдела спины; усиливается при движении и кашле, а также при медленном надавливании на область живота и резком прекращении пальпации.

- Воспаление поджелудочной железы. Болевой синдром охватывает желудок и поясницу. Повышается температура, усиливается потоотделение, появляется сухость во рту, икота, учащение пульса, тошнота и рвота.
- Острый холецистит. Резь охватывает живот и поясничный отдел спины.
- Печёночная колика. Иррадиирует в спину в область правой лопатки и плечо; усиливается, если постучать справа по рёбрам. Кроме того, больного мучают мышечное напряжение и вздутие живота.
Важно! Если болевые ощущения прекратились сами по себе или после приёма обезболивающего препарата, обратиться к врачу всё равно необходимо.
Бывает, что после снятия болевого синдрома люди не спешат к врачу, думая, что и так всё обойдётся — ведь уже не болит. Это мнение в корне неправильное! Заболевание никуда не исчезло, оно продолжает развиваться и подрывать здоровье и работу организма. Если не искоренить истинную причину болей, они будут регулярно повторяться и со временем только усиливаться.
Как ослабить боль при гастрите
Обострившийся гастрит, сопровождающийся резью в животе и спине, требует комплексного подхода, который состоит из трёх основополагающих моментов:
- медикаментозное лечение;
- режим питания и тип пищи;
- образ жизни.
Первый пункт находится полностью в ведении врача. Только доктор может назначить правильное лечение медицинскими препаратами, т. к. оно зависит от точного диагноза. Обычно назначают препараты, уничтожающие бактерий Helicobacter pylori, если они являются причиной заболевания, препараты, восстанавливающие слизистую оболочку желудка и снимающие болевые ощущения, в том числе спазмолитики.

Рекомендации по диете также даёт доктор, но её соблюдение полностью ложится на плечи заболевшего. Иногда люди считают, что главное — пропить лекарства, а питание не так уж важно. Это абсолютно неправильно. При лечении органов желудочно-кишечного тракта диета и режим питания имеют не меньшее значение, чем лекарственные препараты. В действительности соблюдать лечебную диету не так уж и сложно. Главное, выполнять основные правила. Вот они.
При повышенной кислотности желудочного сока:
- исключить жирную, жареную и острую пищу;
- употреблять варёную и паровую пищу;
- не есть фастфуд и не пить газировку;
- во время обострений совсем не пить кофе и алкоголь.

При пониженной кислотности желудочного сока:
- исключить пищу, которая долго переваривается в желудке, раздражает слизистую, усиливает брожение;
- отдавать предпочтение кашам, супам на нежирном бульоне;
- никогда не переедать;
- так же, как и при повышенной кислотности, не есть фастфуд, острое, жирное, жареное, не пить газировку.
Очень важно организовать частое (5 – 6 раз в день) дробное питание, тщательно пережёвывать пищу, не ложиться сразу после еды. Нужно отказаться от курения, злоупотребления алкоголем (в период обострения требуется полный отказ) и пищей, травмирующей слизистую. Нельзя есть и пить слишком горячее и слишком холодное, это тоже вредит слизистой. Необходимо снизить количество стрессов, хорошо высыпаться и обеспечить хотя бы минимально необходимую двигательную активность. У людей, ведущих здоровый образ жизни, заболевания ЖКТ встречаются реже. Если же вам уже поставили диагноз, связанный с пищеварительной системой, то соблюдение этих нехитрых правил поможет избежать обострения.
Вот мы и выяснили, почему может болеть спина у тех, кто страдает заболеваниями желудочно-кишечного тракта. Не запускайте заболевание, обращайтесь к врачу вовремя и будьте здоровы!
Источник
Что такое гастродуоденит?
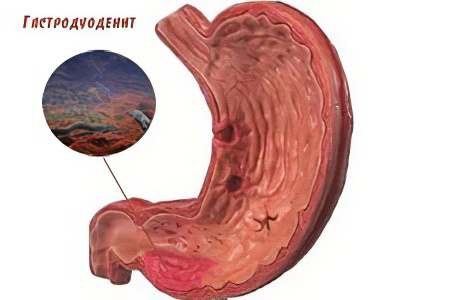
Гастродуоденит – воспаление слизистой оболочки желудка и двенадцатиперстной кишки. По сути, это более тяжелая форма гастрита, при которой патологический процесс переходит на низлежащий орган – двенадцатиперстную кишку, что чревато усугублением нарушений пищеварения.
Чаще всего гастродуоденит диагностируется в возрастной категории 30-35 лет, а его симптоматика больше похожа на проявления язвенной болезни, нежели гастрита.
Гастродуоденит разделяют на острый (кратковременные, недавно появившиеся сильные боли) и хронический (систематические ноющие боли в верхней части живота). При хроническом гастродуодените происходят масштабные нарушения секреторных и моторно-эвакуаторных функций с последующей полной перестройкой слизистой оболочки желудка.
Содержание:
- Чем гастродуоденит отличается от гастрита?
- Причины гастродуоденита
- Симптомы гастродуоденита
- Формы гастродуоденита
- Методы диагностики
- Лечение гастродуоденита
- Что рекомендуется есть при гастродуодените?
- Список препаратов для лечения гастродуоденита
Чем гастродуоденит отличается от гастрита?
Значительных отличий между этими патологиями нет: и гастрит, и гастродуоденит являются воспалительными заболеваниями желудочно-кишечного тракта. Единственная разница – у гастродуоденита ареал поражения слизистой оболочки шире, чем у гастрита, он захватывает еще и 12-перстную кишку. Возможная причина развития гастродуоденита, гастрита и язвы желудка – заражение бактерией Хеликобактер пилори. Диагностика и схема лечения этих заболеваний практически не отличается друг от друга.
Причины гастродуоденита

Выделяют эндогенные и экзогенные причины развития гастродуоденита. При повышенном кислотообразовании и малой продукции слизи, нарушении гормональной регуляции секреции развивается эндогенный гастродуоденит. Также вызвать развитие гастродуоденита могут заболевания печени и желчных путей, сбои в работе эндокринной системы.
К экзогенным факторам развития относят физические – например, употребление острой, холодной или горячей пищи, воздействие химических препаратов (пестицидов). Немаловажное значение имеет и проникновение в пищеварительный тракт бактерии Helicobacter pylori.
К основным причинам гастродуоденита можно отнести:
Скудное или же очень жирное и острое питание;
Несоблюдение режима приема пищи, еда всухомятку;
Различные стрессы, психологическое давление;
Заражение Helicobacter pylori;
Инфекции, которые развивались в полости рта и глотке;
В последнее время подмечено, что причинами поверхностного гастродуоденита может быть генетическая предрасположенность к таким заболеваниям.
Кроме того, различают острую и хроническую формы гастродуоденита, когда периоды ремиссии чередуются с обострениями.
Причины развития острой формы гастродуоденита:
Токсическое воздействие химических веществ и испорченной пищи, раздражающее слизистую желудка и кишечника;
Употребление острых специй и приправ;
Высокая концентрация остаточных пестицидов в продуктах питания;
Осложнения кишечных инфекций и хронических соматических заболеваний;
Повышенное продуцирование в желудке соляной кислоты в сочетании со снижением защитных свойств слизистой оболочки, протекающее на фоне стресса и нарушения режима питания.
Примерно 65-70% случаев гастродуоденита – это хроническая форма патологии.
Причины хронического гастродуоденита:
Наследственность;
Заражение Helicobacter pylori;
Осложнение острого гастродуоденита;
Пребывание в режиме постоянного стресса;
Неполноценное питание с дефицитом белка, витаминов и микроэлементов;
Нарушение режима питания;
Заболевания других органов ЖКТ (кишечника, поджелудочной железы, желчного пузыря);
Осложнения соматических заболеваний (аутоиммунных и эндокринных патологий, болезней крови, печеночная и почечная недостаточность);
Побочные действия препаратов (НПВС, глюкокортикостероиды) на фоне длительного приема;
Курение и алкоголизм.
Каждый случай гастродуоденита может иметь не одну, а несколько причин своего появления. Несколько десятилетий назад, после открытия в 1983 году бактерии Helicobacter pylori, подходы к определению этиологии этого заболевания кардинально изменились.
Жгутики активных штаммов патогенной бактерии способны проникать сквозь поврежденный ею эпителий слизистой желудка и кишечника, а ее ферменты расщепляют белки оболочки. Выделяемая Helicobacter pylori уреаза нарушает микроциркуляцию в тканях ЖКТ, ионы соляной кислоты повреждают капилляры кровеносных сосудов желудка и кишечника. Все эти аспекты способствуют развитию воспаления.
В норме бактерия содержится в ЖКТ практически каждого человека, попадая туда в детском возрасте.
Свою деструктивную функцию Helicobacter pylori проявляет вследствие совокупности следующих факторов:
Нарушение нервной и эндокринной регуляции функций ЖКТ;
Повышение кислотности желудочного сока и нарушение продуцирования его защиты в виде слизи;
Нарушение баланса АКУД-системы, продуцирующей биологически активные вещества и гормоны;
Нарушение регенеративных функций слизистой желудка и кишечника.
Симптомы гастродуоденита
Симптомы гастродуоденита у детей и взрослых отличаются, однако в результате болезнь всегда приводит к комплексному поражению отделов желудочно-кишечного тракта. Происходит это вследствие того, что двенадцатиперстная кишка вырабатывает гормоны, оказывающие значительное влияние на секреторную и эвакуаторную деятельность остальных органов пищеварительной системы. В результате прогрессирования заболевания страдают желудок, поджелудочная железа, желчевыводящие пути. Чаще всего при хроническом гастродуодените человек ощущает ноющие схваткообразные боли в эпигастральной области. Начинают беспокоить частые рвотные позывы и регулярная изжога.
Поставить диагноз «гастродуоденит» можно, если человек теряет вес, у него наблюдаются выраженная бледность кожи, болевые ощущения при пальпации живота, желтоватый налёт на языке и отпечатки зубов на внутренней боковой поверхности щек. У детей симптомы выражены ярче. Помимо этого, ребёнок начинает страдать от вегетативных и эмоциональных расстройств.
Клиническая картина заболевания зависит от фазы, в которой оно находится – ремиссии или обострения. В стадии ремиссии картина очень яркая, больной испытывает интенсивные боли в течение 10-14 дней. При неполной ремиссии боль не беспокоит, ощущаются нарушения пищеварения, изжога, вздутие живота, тяжесть. Во время полной ремиссии больного ничего не беспокоит, признаки гастродуоденита обнаруживаются во время эндоскопического исследования.
Клиническая картина гастродуоденита аналогична симптомам язвы 12-перстной кишки: это болевой, диспепсический и астеновегетативный синдром.
Болевой синдром

Взрослые, страдающие от хронического гастродуоденита, ощущают боль в верхней части живота, в проекции желудка и 12-перстной кишки, дети до 10 лет – в области солнечного сплетения и в районе пупка.
Боль обычно связана с приемом пищи:
«Голодные боли» – ощущаются утром, натощак, исчезают после завтрака;
«Ночные боли» – возникают во время сна, через 4-5 часов после последнего приема пищи, исчезают после еды;
«Поздние боли» – ощущаются через 1-3 часа после еды в результате поступления комка пищи в 12-перстную кишку.
Если воспаление локализуется в кишечнике, будут ощущаться «ночные» и «голодные» боли. При преимущественном поражении желудка больной ощущает «поздние» боли. Другая комбинация болевых синдромов практически не встречается.
Боль может быть связана с психоэмоциональным или физическим перенапряжением, а не с приемом пищи. Длительность боли различна – от нескольких минут до 2-3 часов подряд. Если для устранения «голодных» болей достаточно что-то съесть, то «поздние» боли устраняются гораздо дольше и сложнее.
Диспепсический синдром

При гастродуодените часты нарушения пищеварения, связанные с расстройством двигательной функции желудка и кишечника. Вследствие этого пища слишком долго задерживается в желудке и несвоевременно поступает в тонкий кишечник.
Комплекс симптомов диспепсического синдрома:
Чувство тяжести и распирания желудка;
Изжога;
Отрыжка;
Быстрое насыщение;
Горечь во рту;
Вздутие живота, метеоризм;
Чередование запоров и поносов;
Тошнота, реже рвота;
Синдром проскальзывания – дефекация сразу же после еды, чаще диагностируется у детей.
Диарея характерна при воспалении желудка, запоры – при воспалительном процессе в 12-перстной кишке. Вздутие живота чаще возникает на фоне сочетания гастродуоденита и панкреатита.
У детей, страдающих от гастродуоденита с повышенной кислотностью, обнаруживают повышенное потоотделение.
Астеновегетативный синдром

Наиболее сильно проявляется при выраженном болевом и диспепсическом синдроме.
Характерные признаки:
Эмоциональная лабильность;
Утомляемость;
Слабость;
Вялость;
Сильное потоотделение в области конечностей;
Редкий пульс (ниже 50 ударов в минуту);
Низкое артериальное давление;
Красный дермографизм – появление на коже при сильном нажатии на нее красных пятен, остающихся видимыми в течение получаса.
Формы гастродуоденита
Основания для выделения форм заболевания – интенсивность воспалительных процессов, протекающих в слизистой оболочке.
Типы гастродуоденита:
Поверхностный – отечность и утолщение складок слизистой проявляются во время острого периода;
Гипертрофический – на фоне отечной и утолщенной слизистой диагностируется гиперемия, белый налет, мелкоточечные кровоизлияния;
Смешанный – симптоматика аналогична проявлениям гипертрофического гастрита, но имеет более яркую клиническую картину, дополнительно – слизистая атрофируется из-за ухудшения питания, ее складки уплощаются;
Эрозивный – предшествует развитию язвы, на слизистой множество эрозий, покрытых слизью и пленкой фибринозного налета.
Классификация гастродуоденита по степени кислотности:
С повышенной секреторной функцией (диагностируется чаще других);
С нормальной секреторной функцией;
С пониженной секреторной функцией (сопровождает рак желудка).
До 40% случаев заболевания могут иметь нетипичное проявление, протекать бессимптомно. Клиническая картина может не совпадать по выраженности симптоматики с изменениями в ЖКТ.
Методы диагностики

Диагностировать гастродуоденит может врач-гастроэнтеролог, проведя осмотр или необходимые исследования: эзофагогастродуоденоскопию, в случае необходимости – с биопсией слизистой оболочки желудка.
Также необходимо провести исследование желудочной секреции – рН-метрию желудка и двенадцатиперстной кишки. По результатам этих анализов можно определить, какую форму имеет гастродуоденит – с повышенной или пониженной кислотностью, и, соответственно, назначить верное лечение.
Современные методы диагностирования гастродуоденита:
Фиброэзофагогастродуоденоскопия (ФЭГДС) – точный и информативный метод эндоскопического исследования желудка и 12-перстной кишки при помощи эндоскопа, позволяет оценить тяжесть и характер повреждений, форму гастродуоденита.
Морфологическое исследование тканей слизистой, взятых во время проведения ФЭГДС – осуществляется при помощи микроскопа на клеточном уровне, позволяет диагностировать форму и особенности заболевания.
Рентгеновское исследование с контрастным веществом желудка и 12-перстной кишки – метод менее информативен, чем ФЭГДС, применяется редко.
Интрагастральная pH-метрия – измерение кислотности желудочного сока при помощи электродов, введенных в желудок, помогает определить схему лечения.
Бичастотная интрагастральная импедансометрия – измерение активности желез, продуцирующих соляную кислоту, точно определяет кислотность желудочного сока.
УЗИ желудка и кишечника – малоинформативный метод, позволяющий определить косвенные признаки гастродуоденита.
«Золотой стандарт» диагностики заболевания – эндоскопия желудка и 12-перстной кишки, дополнительное информативное исследование – измерение кислотности желудочного сока.
Лечение гастродуоденита
Основные методы лечения заболевания – диетотерапия в сочетании с приемом медикаментов. Дополнительные методы – психотерапия, физиотерапия, общеукрепляющие процедуры.
Диетическое лечение:
Диета № 1 – при обострениях хронического гастродуоденита на фоне повышенной или нормальной кислотности;
Диета № 2 – при обострениях на фоне пониженной кислотности;
Диета № 15 – при ремиссиях на фоне нормального самочувствия;
Диета № 3 – при запорах на фоне ремиссии;
Диета № 4 – при диарее на фоне ремиссии.
Схема лечения заболевания зависит от этиологии гастродуоденита. Так, при обнаружении Helicobacter pylori обязательно назначают антибиотики, при отсутствии бактерии в желудке антибактериальные средства не применяются.
Основные препараты в схеме лечения заболевания – антисекреторные лекарства (ингибиторы протонной помпы, H2-гистаминоблокаторы и антагонисты М1-рецепторов), снижающие выработку соляной кислоты и кислотность желудочного сока. Наиболее эффективны ингибиторы протонной помпы, следующие по эффективности – H2-гистаминоблокаторы. Наименее эффективны антагонисты М1-рецепторов, в настоящее время их используют редко.
Если кислотность желудочного сока понижена, ее повышают стимулированием выработки соляной кислоты препаратами Лимонтар, Плантаглюцид, отваром шиповника, соком квашеной капусты.
Для профилактики и устранения изжоги применяют антациды, при рвоте, диарее и метеоризме используют лекарства из группы прокинетиков, стимулирующие продвижение пищи из желудка в кишечник.
Гастропротекторы ускоряют регенерацию слизистой оболочки желудка и 12-перстной кишки. Они способствуют выработке слизи, защищающей стенки желудка от агрессивного воздействия соляной кислоты, восстанавливают структуру слизистой оболочки. Гастропротекторы купируют боль, устраняют изжогу. От спазмов и сильной боли при гастродуодените применяют препараты из группы спазмолитиков.
Терапия заболевания занимает в среднем 8-10 недель, за меньший срок не удастся достичь стойкой ремиссии. Курс лечения нельзя прерывать даже после устранения основных симптомов, его следует довести до конца. Симптоматические средства применяют по мере необходимости – наличии поноса, запора, тяжести в животе, при изжоге, болях. Если нет ярко выраженной симптоматики, применяют лишь антациды и антисекреторн
