Болит поясница при вставании со стула

Практически каждый взрослый человек хоть раз в жизни чувствовал боль в позвоночнике. Очень частой проблемой являются болевые ощущения в поясничном отделе. Ведь на него приходится большая часть нагрузки. Боли могут возникать внезапно, при смене положения тела. Иногда они незначительные и в течение длительного времени человек просто может просто не обращать на них внимания.
Если боли в позвоночном отделе стали беспокоить при вставании из положения сидя, есть повод предположить наличие проблем с позвоночником. Причины такого симптома могут быть разные. Болезненность в пояснице, когда встаешь, могут говорить о перегрузках, которые испытывает данный сегмент позвоночника. Чтобы избавиться от боли, необходимо выяснить ее источник и пройти лечение, которое назначит врач.
[contents]
Возможные причины боли в пояснице при вставании

Боль в спине в области поясницы во время вставания может быть вызвана разными причинами. Многие из них вытекают одна из другой. Например, при длительном нахождением в статичной или неудобной позе на кресле или стуле, поясница перегружается, при вставании начинает болеть. Такой синдром характерен для людей, которым по ходу своей деятельности приходится много сидеть (операторы ПК, швеи, водители). Если приходится долго находиться с согнутым позвоночником, то со временем это может привести к серьезным нарушениям.
Немаловажным фактором в возникновении поясничной боли играет неправильная мебель. Особенно опасна такая мебель для растущего детского организма, когда скелет еще формируется. Неудобные высокие стулья или столы могут спровоцировать не только боль, но и различные искривления позвоночника.
Очень мягкие кресла тоже вредны для поясницы. Они не фиксируют корпус должным образом, вынуждая человека делать большие наклоны вперед, нагружая поясничную область. Твердые спинки стульев не дают возможности принять анатомически правильное положение, и впоследствии вызывают боль в пояснице при вставании.
Данный симптом может быть следствием уже имеющихся заболеваний:
- остеохондроз пояснично-крестцового отдела;
- протрузии и межпозвоночные грыжи;
- радикулит;
- травмы;
- стеноз позвоночного канала;
- спондилит;
- фибромиалгия;
- растяжение мышц.
Если боль связана с разрывом диска, происходит сдавливание седалищного нерва, может быть иррадация боли в ягодицу и вдоль нижней конечности.
Почему болит шея с левой стороны, как будто мышца напряжена постоянно, и как избавиться от болевого синдрома? У нас есть ответ!
О том, как сделать вытяжение позвоночника при грыже поясничного отдела позвоночника в домашних условиях можно узнать из этой статьи.
Диагностика
Прежде, чем выяснить причину сильной боли в пояснице при вставании и поставить диагноз, врач должен знать, какой характер носит данный синдром. Боли могут быть резкими, в виде поясничных прострелов, тянущими, ноющими. Как правило, внезапные острые болевые ощущения характерны для острых процессов, защемлений нервных корешков. Тянущие, тупые боли обычно проявляются при хронических заболеваниях структур позвоночника.
Чтобы выяснить истинную причину боли в пояснице при вставании, нужно провести дифференциальную диагностику.
Кроме визуального осмотра, пальпации, опроса пациента, врач обязательно назначает дополнительные инструментальные исследования:
- рентгенографию;
- МРТ;
- КТ;
- УЗИ позвоночника.
Первая помощь при боли


Если поясница при вставании заболела внезапно и невыносимо, можно до обращения к врачу помочь себе самостоятельно. Сначала нужно принять положение лежа на спине. Это поможет снять нагрузку с позвоночника и немного уменьшить боль. Мази в этот период использовать запрещено.
Чтобы купировать сильную боль, можно принять таблетку Баралгина или Седалгина. Заглушать боль большим количеством анальгетиков нельзя. Это затруднит диагностику после приезда врача. Для снятия мышечного спазма подойдет Дротаверин (Но-шпа). Эти меры – временные.
Важно! При боли в спине ни в коем случае нельзя лечиться самостоятельно, необходимо как можно быстрее обратиться к врачу.
Эффективные методы лечения
Тактика терапии будет зависеть от того, что вызвало болевой синдром. При дегенеративных процессах в позвоночнике больной должен придерживаться постельного режима, максимально разгрузить поясницу.
В комплекс лечебных мероприятий могут входить:
- сухие теплые компрессы;
- растирания;
- мануальная терапия;
- ЛФК;
- физиотерапия;
- прием анальгезирующих, сосудорасширяющих, дегидрирующих и других средств.
При мышечном растяжении очень действенными являются прием теплой ванны и прикладывание теплой грелки.
Очень длительное соблюдение постельного режима может негативно сказаться на тонусе мышц, усилить боли, скованность.
При воспалительном процессе в позвоночнике рекомендуется прием НПВС (Диклофенак, Кеторол, Нимесулид). При неэффективности обезболивающих препаратов могут быть назначены инъекционные блокады. Обычно они включают в себе растворы глюкокортикостероидов и лидокаина (новокаина).
Если боли такие сильные, что мешают человеку нормально жить, может потребоваться операция. Хирургическое вмешательство проводят при разрыве фиброзного кольца диска, наличии опухолей в позвоночнике.
Сколько позвонков в позвоночнике человека и каковы функции отделов опорного столба? Прочтите полезную информацию.
Обзор и правила применения обезболивающих уколов при защемлении седалищного нерва можно увидеть в этой статье.
Перейдите по адресу https://vse-o-spine.com/bolezni/drugie/chto-takoe-dorsopatiya.html и прочтите о том, что такое дорсопатия поясничного отдела позвоночника и как лечить заболевание.
Профилактические рекомендации
Чтобы снизить риск возникновения болей в пояснице при вставании, нужно исключить факторы, которые способствуют появлению дискомфортных ощущений:
- Правильно выбирать мебель для сидения.
- Использовать массажные устройства, которые можно надевать на спинку стула или кресла. Они помогают расслабить мышечные ткани, снять напряжение с поясничного отдела.
- Заниматься йогой, плаванием, аквааэробикой и другими видами спорта, которые делают позвоночник более гибким, способным переносить большие нагрузки.
- Избегать длительного нахождения в сидячей позе, периодически делать разминку для позвоночника.
Боль в пояснице при вставании может быть вызвана многими факторами. Она бывает разного характера. Но какой бы не была боль, нельзя ее игнорировать, а искать причины возникновения. Для этого нужно обратиться к невропатологу, пройти обследование, устранить проблему согласно рекомендациям специалиста.
В следующем ролике можно увидеть упражнения при болях в пояснице, которые помогут избавиться от болевого синдрома:
Источник
Многие люди периодически жалуются на невозможность встать с кровати по причине резкой боли в нижней области спины. На данный отдел возлагается самая большая нагрузка, поэтому он подвержен различным заболеваниям и патологическим процессам. Когда присутствует слабый дискомфорт, который не отдает в другие отделы, волноваться не стоит. Рекомендуется обратиться к врачу при острой боли в пояснице, присутствующей на постоянной основе или дополняющейся другими клиническими проявлениями – онемением, отечностью и т.д.
Почему возникает симптом

Неудобный стул при сидячей работе может провоцировать искривление позвоночника и смещение дисков
Причин боли в пояснице при вставании со стула или постели достаточно много. Одна из наиболее распространенных – нахождение в неудобной позе или сидячем положении на протяжении длительного времени. После вставания человек ощущает дискомфорт в пояснице, который по мере ходьбы исчезает.
При сидячем образе жизни повышается риск развития серьезных заболеваний позвоночника. Важное условие для профилактики дискомфорта – покупка удобного стула или кресла с правильной спинкой, которая формирует естественный изгиб позвоночного столба и не нарушает его анатомическую структуру.
Неудобный и высокий стул, который не соответствует высоте рабочего стола, становится причиной возникновения боли и искривления позвоночника. Не меньше вреда приносит и мягкое кресло, которое не дает нужной фиксации спине, требуя большого наклона вперед, тем самым сильно нагружая поясницу.
Не стоит приобретать стулья и кресла с твердой спинкой. Они нарушают анатомическое положение спинной области, что провоцирует дискомфорт и боль внизу спины и крестце, как во время сидения, так и после вставания.
Боли в поясничном отделе позвоночника при вставании и разгибании спины сигнализируют о развитии таких болезней:
- остеохондроза поясничного отдела или пояснично-крестцовой области;
- протрузии и межпозвонковой грыжи;
- радикулита;
- стеноза позвоночного канала;
- спондилита;
- фибромиалгии.
Если невыносимо болит спина при сгибании и разгибании после вставания с кровати, причиной может быть разрыв межпозвоночного диска, который спровоцировал защемление седалищного нерва. В таком случае дискомфорт стреляет в ягодицу и ногу справа или слева (со стороны поражения).

На поздних сроках нагрузка на позвоночник увеличивается, мышцы больше напрягаются при движении
Боль в пояснице при вставании из положения сидя или лежа в период беременности обусловлена несколькими факторами:
- Активизацией гормона релаксина. Продуцируемое организмом вещество способствует расслаблению неподвижных суставов – бедренно-крестцовых. Это необходимо для облегчения продвижения плода по родовым путям во время родовой деятельности.
- Повышением нагрузки на поясничную область за счет увеличения размера живота и роста плода в утробе. В результате нарушается естественное равновесие туловища, что и вызывает дискомфорт.
Боль в пояснице при беременности становится сильнее, если до положения уже начали развиваться патологические процессы в спине или позвоночнике: остеохондроз, искривление столба, слабость мышц таза и др.
Как выявить причину боли

Резкая боль говорит о начавшемся остром процессе, тянущая — о хроническом
Если резко начинает болеть бок или середина поясницы после вставания, рекомендуется обращаться к врачу и проходить комплексную диагностику.
В первое посещение у пациента выясняют, каков характер боли, интенсивность, давность возникновения и сопутствующие симптомы. Это могут быть поясничные прострелы по типу радикулопатии, резкий или ноющий дискомфорт.
В большинстве случаев внезапная резкая боль, проявляющаяся при наклоне, кашле или чихании, сигнализирует о развитии острого заболевания или хронической патологии в стадии обострения, а также о защемлении нервного корешка. Тянущий характер дискомфорта присущ болезням на этапе ремиссии.
После проведения визуального осмотра и пальпации болезненной зоны (необходима для определения точной локализации дискомфорта) назначают инструментальные и лабораторные исследования. К первым относят магнитно-резонансную и компьютерную томографию, ультразвуковой анализ, рентген; ко вторым – диагностику крови и мочи для выявления признаков воспалительного процесса.
Дифференциальный анализ
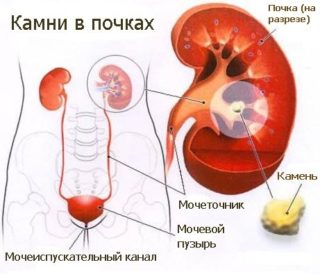
Сопутствующими симптомами при камнях в почках будут отеки и нарушение мочеиспускания
Если лежать и сидеть не больно, но при вставании ощущается дискомфорт со стороны спины в нижней части, это не всегда указывает на заболевания позвоночника и мышц. Причина может крыться в нарушении работы внутренних органов, в частности почек.
Дискомфорт при почечной колике имеет острый и приступообразный характер. Если развивается мочекаменная болезнь, боль обусловлена закупоркой мочевыводящих протоков камнеподобным образованием, которая нарушает отток мочи.
При мочекаменной болезни ощущается спазм мочеточников и усиление его перистальтики. За счет острых краев, которыми обладает конкремент, травмируются и раздражаются нервные волокна в стенках протоков. В результате возникает острая боль, которая доставляет обладателю существенный дискомфорт.
Воспалительный процесс в почке протекает с иным характером боли. За счет увеличения объема органа и отечности происходит растяжение почечной капсулы, раздражение присутствующих нервных окончаний. В таком случае дискомфорт тупой, ноющий.
Пиелонефрит и гломерулонефрит протекают с тянущей болью, которая проявляется со стороны пораженной почки. При таких патологиях дискомфорт не сильно выражен, в отличие от мочекаменной болезни и позвоночных патологий.
Проверить здоровье почек можно путем проведения ультразвукового исследования, магнитно-резонансной или компьютерной томографии.
Лечение симптома
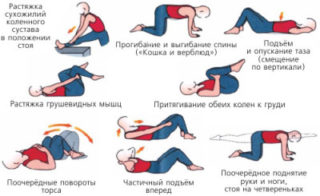
При ослаблении мышц из-за длительного сидения рекомендуется выполнять комплекс для спины
Какой метод лечения потребуется при боли в левой, правой стороне поясницы или посередине, зависит от причины возникновения симптома. Если дискомфорт, возникающий после долгого лежания и вставания с кровати, – следствие ослабленности мышц, назначают лечебную физкультуру для укрепления корсета.
Если усиливается боль при изменении положения туловища, больно ходить и ложиться, назначают прием местных или системных противовоспалительных средств. В таких случаях симптом может быть обусловлен миофасциальным синдромом, повреждением позвоночных хрящей.
Если дискомфорт отсутствует, когда человек садится на диван, лежит на животе, но появляется при лежании на спине, сгибании и разгибании туловища, речь может идти о начальной стадии заболевания позвоночного столба. Назначают медикаменты, физиопроцедуры, ЛФК и массаж.
Боль при межпозвоночной грыже в домашних условиях снимают обезболивающими блокадами, таблетками, уколами. В стационарных условиях патологию лечат хирургическим путем. Требуется наложение гипсовой лонгеты до операции.
Профилактические рекомендации и возможные осложнения

В воде нагрузка на позвоночник снижается
Для снижения риска появления болевого синдрома в поясничном отделе после вставания с кровати или стула нужно исключать воздействие провоцирующих факторов.
Превентивные меры:
- приобрести для сидения удобное кресло, а для лежания – ортопедический матрас;
- посещать занятия йогой, бассейн, сеансы аквааэробики, спортзал – это способствует повышению гибкости позвоночного столба и способности переносить высокие нагрузки;
- исключить продолжительное нахождение в сидячем положении;
- время от времени делать разминку, если работа обязывает долго находиться за компьютером.
Если боль в пояснице при вставании вызвана дегенеративно-дистрофическими процессами в данном отделе позвоночника, лечение нужно начать на начальном этапе развития патологии. В противном случае не избежать осложнений. Следующая стадия протрузии – грыжа. Опухолевидный процесс осложняется летальным исходом или необходимостью присвоения группы инвалидности.
Болевой синдром в спине – неспецифический симптом, который может возникать при различных заболеваниях. Пренебрегать походом к врачу не стоит. Чем раньше будет выявлена причина дискомфорта и начато лечение, тем благоприятнее прогноз.
Источник
Позвоночник состоит из 24 позвонков, соединенных между собой межпозвонковыми дисками в единое целое.
Пять позвонков составляют поясничный отдел позвоночника. Позвонки, образованные костной тканью, разделены мягкими прокладками – дисками, которые амортизируют позвонки при движении. Спинной мозг проходит через канал, сформированный пластинками позвонков.
Магнитно-резонансная томография пояснично-крестцового отдела позвоночника: А – норма; Б – грыжа межпозвонкового диска; В – остеохондроз позвоночника.
В центре межпозвонкового диска находится пористое ядро, окруженное эластичным фиброзным кольцом.
Грыжа межпозвонкового диска (вид сверху): в результате деформации пористое вещество выпячивается за фиброзное кольцо и сдавливает нервные корешки, выходящие из межпозвонкового отверстия.
‹
›
С болью в пояснице знаком почти каждый. Такие недомогания, как радикулит, прострел, – очень частые причины временной нетрудоспособности, особенно у людей, занятых физическим трудом. Чаще всего боль в пояснице связана с изменениями в пояснично-крестцовом отделе позвоночника, к которым надо отнестись предельно серьезно. Хотя болезненные ощущения в области поясницы могут быть и следствием врожденных аномалий позвоночника и его связочного аппарата, острой и хронической инфекции, интоксикации или даже опухоли.
Боли в пояснице порой бывают нестерпимыми, а иногда человек переносит их достаточно легко. Дело в том, что реакции на боль индивидуальны, сказываются психические и возрастные факторы. В пожилом возрасте болевые ощущения при радикулите очень сильные, хотя обычно восприятие боли у людей преклонного возраста ослаблено. А у больных с психическими заболеваниями чувствительность к боли бывает существенно снижена, в том числе и при пояснично-крестцовом радикулите.
Боль – сложный приспособительный механизм, ее иногда называют “сторожевым псом” здоровья. Вызванная внешним воздействием или неполадками в самом организме, она сигнализирует об опасности. Получив болевой сигнал, организм включает механизмы защиты от неблагоприятного воздействия. Благодаря боли ряд патологических процессов обнаруживают себя раньше, чем возникают какие-либо внешние симптомы заболевания. Так что болевые ощущения играют положительную роль: они дают знать о том, что пора действовать. Если у вас появились боли в пояснице и крестце, не откладывайте обращение к врачу. Вспомните восточную мудрость: “Лечи болезнь легкую, чтобы не пришлось лечить тяжелую”.
У трети больных поясничные боли вызваны дистрофическими изменениями в позвоночнике, которые носят общее название “остеохондроз”. Остеохондроз – комплекс изменений костей и связок позвоночника, обусловленный дегенерацией межпозвонковых дисков. Кроме того, при остеохондрозе в позвоночнике могут формироваться костные выросты – остеофиты, которые раздражают корешки нервов и чувствительные нервные окончания позвоночника и его связок, вызывая тупую ноющую боль в спине.
Межпозвонковые диски представляют собой двояковыпуклые линзы, по форме соответствующие небольшим углублениям на поверхности позвонков. С возрастом диски теряют влагу, высыхают, в них появляются трещины, разрывы и щели. В результате позвонок становится подвижным и может соскользнуть с диска, что приведет к сужению межпозвонкового отверстия и сдавливанию проходящего здесь спинального нервного корешка. Позвонки поясничного отдела наиболее подвижны и вместе с тем испытывают максимальную нагрузку при поднятии тяжестей. Поэтому диски между ними наиболее подвержены деформации.
Страдающие поясничным остеохондрозом испытывают сильную боль, и виной тому не только механическое раздражение нервных корешков: при разрыве мембран и перегородок межпозвонкового диска освобождаются вещества, раздражающие болевые рецепторы.
На более поздней стадии заболевания диски выпячиваются, формируя так называемую межпозвонковую грыжу, которая обычно встречается у людей среднего и пожилого возраста. Чаще всего поражаются диски поясничного отдела позвоночника, поскольку межпозвонковые отверстия между IV и V поясничными позвонками и между V поясничным позвонком и крестцом – самые узкие, а проходящие в них нервные корешки – наиболее массивные. Межпозвонковая грыжа очень опасна. И дело не только в том, что она защемляет нервные корешки, вызывая боли по типу пояснично-крестцового радикулита. Массивная грыжа диска давит на спинной мозг, что может привести к потере чувствительности или даже параличу ног, а также к нарушениям мочеиспускания.
Для грыжи поясничного диска характерны следующие симптомы: “распорки” – больной при вставании вынужден опираться руками на колено или стул, чтобы уменьшить нагрузку на пораженный диск; “подушки” – невозможность лечь на живот, не подложив под него подушку; “посадки” – больной, пытаясь поднять что-либо с пола, не наклоняется, а приседает на корточки.
Одна из основных причин остеохондроза позвоночника – нарушение жирового и солевого обменов веществ. Иногда остеохондроз возникает как следствие аномалии развития межпозвонковых дисков, их врожденной неполноценности. К внешним факторам, провоцирующим развитие и обострения поясничного остеохондроза, относят: высокую влажность, резкие колебания температуры, сквозняки; значительное и длительное напряжение мышц и костно-связочного аппарата пояснично-крестцового отдела позвоночника; его механические травмы и хронические инфекции.
Наиболее частый диагноз при сильных болях в спине – пояснично-крестцовый радикулит. Долгое время считалось, что это заболевание имеет инфекционное происхождение. Однако практика показывает, что у больных обычно не повышается температура тела, не увеличивается число лейкоцитов в крови и спинномозговой жидкости. Радикулитом почти не болеют дети. Значит, в большинстве случаев вряд ли причиной радикулита может быть инфекция.
Действительно, радикулит – одно из наиболее распространенных проявлений остеохондроза. Боль в пояснично-крестцовой области при этом заболевании может быть как острой, так и тупой. Она обычно односторонняя, отдает в ягодицу, заднюю поверхность бедра и наружную поверхность голени. Боль при радикулите может усиливаться при перемене положения тела, ходьбе, кашле, чиханье, натуживании. Иногда она сочетается с ощущениями онемения, покалывания, ползания мурашек, жжения, зуда. Повышается чувствительность кожи, болезненны мышцы поясницы, ягодиц, голени.
Симптомы радикулита достаточно выражены. У больного меняются походка, осанка, появляются характерные движения и позы. При ходьбе он наклоняет туловище вперед и в сторону здоровой ноги. В положении стоя больная нога полусогнута, что уменьшает натяжение нервных стволов. Движения тела в поясничном отделе позвоночника ограничены. На больной стороне мышцы спины напряжены. При радикулите часто искривлен позвоночник. Больной садится на здоровую ягодицу, откидывая туловище назад с наклоном в сторону здоровой ноги. Если же ему нужно поднять предмет с пола, он приседает на корточки или наклоняет туловище вперед, сгибая при этом больную ногу. В положении лежа больная нога обычно полусогнута.
Легкие формы радикулита практически не ограничивают больного в движении. Если же болезнь прогрессирует, тонус мышц снижается, появляется мышечная слабость, больных беспокоят зуд, ощущение “ползания мурашек”. Лежа в постели, страдальцы часами не могут найти удобное положение. Нередко они ощущают похолодание, сухость или, наоборот, влажность стоп. Кожа на стопах бледнеет или приобретает синюшный оттенок и истончается. Но при появлении этих симптомов не стоит ставить себе поспешный диагноз “радикулит”. Сходную картину дают панникулез – воспаление подкожно-жировой клетчатки на почве нарушения обмена в жировой ткани, а также поражения суставов ног.
Помимо рецидивирующего радикулита очень распространена такая острая форма заболевания поясничного отдела позвоночника, как люмбаго, или прострел. При люмбаго раздражаются корешки нервов и появляется резкая сильная боль. Она чаще всего возникает у людей, занятых тяжелым физическим трудом, как следствие перенапряжения поясничных мышц, а нередко и при переохлаждении. Но иногда приступ люмбаго могут вызывать острые и хронические инфекции, также он может быть одним из проявлений радикулита. Боли, как правило, прекращаются через несколько дней, но порой длятся две-три недели. Пока приступ не отпустит, больному лучше соблюдать постельный режим.
Особая форма люмбаго развивается, когда после тяжелой физической нагрузки происходит надрыв мышечных пучков, сухожилий или кровоизлияние в мышцы. Эта разновидность прострела проявляет себя болезненностью спины по всей длине позвоночника и чувством общей мышечной усталости.
Следует особенно подчеркнуть: если у вас заболела поясница, это вовсе не означает, что поражен позвоночник. Причиной поясничных болей может быть миозит (воспалительный процесс) поясничных мышц. Заболевание длится долго. Мышечная боль не такая сильная, как при люмбаго, а тупая, ноющая. При этом мышцы уплотнены, болезненны при ощупывании и растяжении. У больных с хроническими инфекциями и нарушениями обмена веществ миозит поясничных мышц может сочетаться с болями в суставах.
Боли в спине бывают настолько сильными, что без лечения не обойтись. Вне зависимости от причины, вызвавшей приступ, в первые дни необходимо оставаться в постели. В последующие дни, по мере того как боль успокаивается, больному разрешают ходить, причем вначале желательно на костылях, чтобы разгрузить позвоночник. Постель должна быть жесткой – тонкий матрас, уложенный на деревянный щит.
Для местного разогрева в зоне наибольшей болезненности применяют раздражающие мази: финалгон, капсин, никофлекс, тигровую мазь, крем “Чага”, а также горчичники или перцовый пластырь. Приносят облегчение теплый шерстяной платок, электрическая грелка, мешочек с подогретым песком, пиявки. Хорошо помогает растирание такими противовоспалительными и обезболивающими средствами, как индометациновая, ортофеновая, вольтареновая и другие мази. Снимает боль орошение поясницы хлористым этилом. При миозитах помогают горячие компрессы.
Обезболивающее действие оказывают электропроцедуры: чрескожная электроанальгезия, синусоидально-модулированные токи, диадинамические токи, электрофорез с новокаином и другие. С той же целью используются рефлексотерапия (иглоукалывание, прижигание, электроакупунктура, лазеротерапия) и новокаиновые блокады. При радикулите, вызванном смещением межпозвонковых дисков, применяют тракционную терапию – вытяжение туловища на кровати или под водой. Эти процедуры необходимо проводить в условиях стационара. Эффективна бальнеотерапия – хлоридные натриевые, радоновые, сульфидные, скипидарные, йодобромные ванны, нафталан, грязевые аппликации невысоких температур.
Одним из активно развивающихся видов лечебного воздействия при болях в спине стал метод “биологической обратной связи”. Его принцип обосновал выдающийся отечественный физиолог П. К. Анохин еще в 30-х годах прошлого столетия. Метод предусматривает обучение управлению функциями своего организма. Вот как выглядит его применение для лечения болей в спине. Перед больным ставится задача максимально расслабить мышцы спины. Пациент видит свою собственную электромиограмму, отражающую напряжение мышц, на экране монитора и, когда они напрягаются сильно, слышит звуковой сигнал. При расслаблении амплитуда электромиограммы уменьшается, звук пропадает. В результате у пациента формируется мотивация к снижению патологического напряжения мышц. Как правило, результаты достигаются не сразу. Чтобы больной научился расслабляться и управлять тонусом мышц, нужно провести пять-шесть сеансов. В дальнейшем больные способны управлять расслаблением мышц спины самостоятельно.
Немаловажное значение для устранения боли и профилактики приступов имеет ношение наружных поддерживающих приспособлений – ортезов: корсета, полукорсета, корректора осанки; реклинатора (специальный корсет, устраняющий наклон), бандажа, а также поясов: корсетного, противорадикулитного, эластичного, пояса штангиста или монтажника. Все они предупреждают деформацию позвоночника, улучшают венозный и лимфатический отток, придают фигуре стройность. Хорошо, если в состав материала, из которого сделан пояс, входит шерсть.
Следует только учитывать, что если не соблюдать врачебные рекомендации, то регулярное ношение ортезов может причинить и вред. Во-первых, носить их нужно поверх нижнего белья, чтобы избежать потертостей. Слишком тугая затяжка ортезов затрудняет дыхание, пищеварение и кровообращение в нижней половине тела. Если не расставаться с ними ни днем, ни ночью, могут атрофироваться мышцы поясничного отдела позвоночника. Ортезы полезны при длительном сидении за столом, интенсивной физической нагрузке, езде в общественном транспорте. В остальное время лучше обходиться без них – мышцы должны работать. Идеальным средством против болей в спине были и остаются занятия лечебной физкультурой. Собственный мышечный “корсет” делает искусственные “подпорки” для позвоночника ненужными.
Иногда, для того чтобы снять болевой приступ, пациентам приходится прибегать к приему противовоспалительных и обезболивающих средств. При очень сильных болях они более эффективны в виде внутримышечных инъекций. Обычно назначают анальгетики (анальгин, баралгин, седалгин, спазган) и нестероидные противовоспалительные средства (ибупрофен, ортофен, диклофенак, вольтарен). Следует учесть, что индометацин, доналгин, найз и пироксикам плохо сочетаются с некоторыми лекарственными средствами (гипотензивными, мочегонными и т.д.). Противовоспалительными нестероидными средствами злоупотреблять тоже не стоит. Противопоказаниями к их применению являются язвенная болезнь желудка и 12-перстной кишки в фазе обострения, выраженные нарушения функции печени. Чтобы избежать осложнений, нужно принимать только один медикамент короткими курсами по 5-7 дней, предварительно подобрав его с учетом индивидуальных особенностей организма.
В пожилом возрасте (старше 65 лет) при артериальной гипертензии, сердечной недостаточ ности или язвенной болезни нестероидные препараты лучше заменить так называемыми ингибиторами циклооксигеназы-2, такими, как целекоксиб или целебрекс, рофекоксиб или виокс, мелоксикам или мовалис, мелокс, нимесулид или нимесил, месулид. Эти медикаменты практически не раздражают желудочно-кишечный тракт и не имеют других побочных эффектов. Неплохо провести курс инъекций витаминов, особенно группы В.
Но в любом случае обезболивающие и противовоспалительные средства снимают лишь симптомы заболевания, не устраняя его причину. Улучшить функциональное состояние позвоночника позволяют так называемые болезньмодифицирующие, базисные или медленно действующие препараты: глюкозамина сульфат (“Дона”) в порошках и ампулах и хондроитина сульфат (“Структум”) в капсулах. Выпускаются также препараты, комбинирующие эти два компонента в одной лекарственной форме: “Хондро” и “Артра”. Эти лекарства представляют собой природные полисахариды, содержащиеся преимущественно в хрящевой ткани. Благодаря вязкости они играют роль смазки суставных поверхностей, а также участвуют в синтезе новой костной и хрящевой ткани. Поэтому препараты этих полисахаридов замедляют процесс разрушения хрящевой ткани, то есть предотвращают развитие остеохондроза.
Обычно медикаментозное лечение снимает болевой синдром. Но иногда, при грыже межпозвонкового диска, интенсивные боли сохраняются и после длительного лечения. Тогда приходится удалять грыжу хирургическим путем.
Когда острый период болезни миновал, врачи обычно назначают массаж, лечебную физкультуру или мануальную терапию. Пациентам рекомендуют санаторно-курортное лечение в санаториях для больных с заболеваниями органов движения и периферической нервной системы.
В заключение хотелось бы еще раз подчеркнуть, что причины пояснично-крестцовых болей бывают самые разные. Патологические процессы, вызывающие эти боли, могут крыться как и в самой пояснично-крестцовой области (позвоночник, мышечно-связочный аппарат, нервные корешки, нервные узлы), так и за ее пределами. Известный отечественный невролог В. К. Хорошко писал: “По меньшей мере вся нижняя половина человеческого организма заинтересована в развитии поясничных болей”. Иногда боли возникают при некоторых заболеваниях центральной нервной системы, нарушениях кровообращения в брюшной аорте, заболеваниях органов брюшной полости и малого таза, неврозах. Объяснять боли в спине радикулитом, не подтвердив диагноз обследованиями, не только легкомысленно, но и опасно. Диагностика нередко вызывает затруднение даже у врачей и требует ряда дополнительных исследований, в том числе и самых сложных современных, которые стали применяться в последние два десятилетия: компьютерной томографии, позитронно-эмиссионной томографии, ядерного магнитного резонанса, ультразвукового обследования. Поэтому, прежде чем начать лечение, непременно проконсультируйтесь с врачом-невропатологом.
Иллюстрация “Пять позвонков составляют поясничный отдел позвоночника.”.
Пять позвонков составляют поясничный отдел позвоночника. Позвонки, образованные костной тканью, разделены мягкими прокладками – дисками, которые амортизируют позвонки при движении. Спинной мозг проходит через канал, сформированный пластинками позвонков. Нервы или корешки выходят через отверстия с обеих сторон поясничного отдела позвоночника.
Источник
