Это значит если поясница резкая боль и трудно с кровати стать

Многие люди периодически жалуются на невозможность встать с кровати по причине резкой боли в нижней области спины. На данный отдел возлагается самая большая нагрузка, поэтому он подвержен различным заболеваниям и патологическим процессам. Когда присутствует слабый дискомфорт, который не отдает в другие отделы, волноваться не стоит. Рекомендуется обратиться к врачу при острой боли в пояснице, присутствующей на постоянной основе или дополняющейся другими клиническими проявлениями – онемением, отечностью и т.д.
Почему возникает симптом

Неудобный стул при сидячей работе может провоцировать искривление позвоночника и смещение дисков
Причин боли в пояснице при вставании со стула или постели достаточно много. Одна из наиболее распространенных – нахождение в неудобной позе или сидячем положении на протяжении длительного времени. После вставания человек ощущает дискомфорт в пояснице, который по мере ходьбы исчезает.
При сидячем образе жизни повышается риск развития серьезных заболеваний позвоночника. Важное условие для профилактики дискомфорта – покупка удобного стула или кресла с правильной спинкой, которая формирует естественный изгиб позвоночного столба и не нарушает его анатомическую структуру.
Неудобный и высокий стул, который не соответствует высоте рабочего стола, становится причиной возникновения боли и искривления позвоночника. Не меньше вреда приносит и мягкое кресло, которое не дает нужной фиксации спине, требуя большого наклона вперед, тем самым сильно нагружая поясницу.
Не стоит приобретать стулья и кресла с твердой спинкой. Они нарушают анатомическое положение спинной области, что провоцирует дискомфорт и боль внизу спины и крестце, как во время сидения, так и после вставания.
Боли в поясничном отделе позвоночника при вставании и разгибании спины сигнализируют о развитии таких болезней:
- остеохондроза поясничного отдела или пояснично-крестцовой области;
- протрузии и межпозвонковой грыжи;
- радикулита;
- стеноза позвоночного канала;
- спондилита;
- фибромиалгии.
Если невыносимо болит спина при сгибании и разгибании после вставания с кровати, причиной может быть разрыв межпозвоночного диска, который спровоцировал защемление седалищного нерва. В таком случае дискомфорт стреляет в ягодицу и ногу справа или слева (со стороны поражения).

На поздних сроках нагрузка на позвоночник увеличивается, мышцы больше напрягаются при движении
Боль в пояснице при вставании из положения сидя или лежа в период беременности обусловлена несколькими факторами:
- Активизацией гормона релаксина. Продуцируемое организмом вещество способствует расслаблению неподвижных суставов – бедренно-крестцовых. Это необходимо для облегчения продвижения плода по родовым путям во время родовой деятельности.
- Повышением нагрузки на поясничную область за счет увеличения размера живота и роста плода в утробе. В результате нарушается естественное равновесие туловища, что и вызывает дискомфорт.
Боль в пояснице при беременности становится сильнее, если до положения уже начали развиваться патологические процессы в спине или позвоночнике: остеохондроз, искривление столба, слабость мышц таза и др.
Как выявить причину боли

Резкая боль говорит о начавшемся остром процессе, тянущая — о хроническом
Если резко начинает болеть бок или середина поясницы после вставания, рекомендуется обращаться к врачу и проходить комплексную диагностику.
В первое посещение у пациента выясняют, каков характер боли, интенсивность, давность возникновения и сопутствующие симптомы. Это могут быть поясничные прострелы по типу радикулопатии, резкий или ноющий дискомфорт.
В большинстве случаев внезапная резкая боль, проявляющаяся при наклоне, кашле или чихании, сигнализирует о развитии острого заболевания или хронической патологии в стадии обострения, а также о защемлении нервного корешка. Тянущий характер дискомфорта присущ болезням на этапе ремиссии.
После проведения визуального осмотра и пальпации болезненной зоны (необходима для определения точной локализации дискомфорта) назначают инструментальные и лабораторные исследования. К первым относят магнитно-резонансную и компьютерную томографию, ультразвуковой анализ, рентген; ко вторым – диагностику крови и мочи для выявления признаков воспалительного процесса.
Дифференциальный анализ
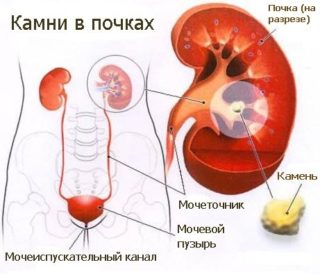
Сопутствующими симптомами при камнях в почках будут отеки и нарушение мочеиспускания
Если лежать и сидеть не больно, но при вставании ощущается дискомфорт со стороны спины в нижней части, это не всегда указывает на заболевания позвоночника и мышц. Причина может крыться в нарушении работы внутренних органов, в частности почек.
Дискомфорт при почечной колике имеет острый и приступообразный характер. Если развивается мочекаменная болезнь, боль обусловлена закупоркой мочевыводящих протоков камнеподобным образованием, которая нарушает отток мочи.
При мочекаменной болезни ощущается спазм мочеточников и усиление его перистальтики. За счет острых краев, которыми обладает конкремент, травмируются и раздражаются нервные волокна в стенках протоков. В результате возникает острая боль, которая доставляет обладателю существенный дискомфорт.
Воспалительный процесс в почке протекает с иным характером боли. За счет увеличения объема органа и отечности происходит растяжение почечной капсулы, раздражение присутствующих нервных окончаний. В таком случае дискомфорт тупой, ноющий.
Пиелонефрит и гломерулонефрит протекают с тянущей болью, которая проявляется со стороны пораженной почки. При таких патологиях дискомфорт не сильно выражен, в отличие от мочекаменной болезни и позвоночных патологий.
Проверить здоровье почек можно путем проведения ультразвукового исследования, магнитно-резонансной или компьютерной томографии.
Лечение симптома
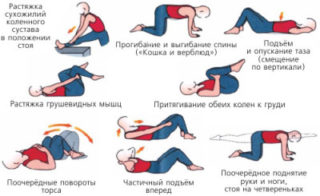
При ослаблении мышц из-за длительного сидения рекомендуется выполнять комплекс для спины
Какой метод лечения потребуется при боли в левой, правой стороне поясницы или посередине, зависит от причины возникновения симптома. Если дискомфорт, возникающий после долгого лежания и вставания с кровати, – следствие ослабленности мышц, назначают лечебную физкультуру для укрепления корсета.
Если усиливается боль при изменении положения туловища, больно ходить и ложиться, назначают прием местных или системных противовоспалительных средств. В таких случаях симптом может быть обусловлен миофасциальным синдромом, повреждением позвоночных хрящей.
Если дискомфорт отсутствует, когда человек садится на диван, лежит на животе, но появляется при лежании на спине, сгибании и разгибании туловища, речь может идти о начальной стадии заболевания позвоночного столба. Назначают медикаменты, физиопроцедуры, ЛФК и массаж.
Боль при межпозвоночной грыже в домашних условиях снимают обезболивающими блокадами, таблетками, уколами. В стационарных условиях патологию лечат хирургическим путем. Требуется наложение гипсовой лонгеты до операции.
Профилактические рекомендации и возможные осложнения

В воде нагрузка на позвоночник снижается
Для снижения риска появления болевого синдрома в поясничном отделе после вставания с кровати или стула нужно исключать воздействие провоцирующих факторов.
Превентивные меры:
- приобрести для сидения удобное кресло, а для лежания – ортопедический матрас;
- посещать занятия йогой, бассейн, сеансы аквааэробики, спортзал – это способствует повышению гибкости позвоночного столба и способности переносить высокие нагрузки;
- исключить продолжительное нахождение в сидячем положении;
- время от времени делать разминку, если работа обязывает долго находиться за компьютером.
Если боль в пояснице при вставании вызвана дегенеративно-дистрофическими процессами в данном отделе позвоночника, лечение нужно начать на начальном этапе развития патологии. В противном случае не избежать осложнений. Следующая стадия протрузии – грыжа. Опухолевидный процесс осложняется летальным исходом или необходимостью присвоения группы инвалидности.
Болевой синдром в спине – неспецифический симптом, который может возникать при различных заболеваниях. Пренебрегать походом к врачу не стоит. Чем раньше будет выявлена причина дискомфорта и начато лечение, тем благоприятнее прогноз.
Источник
Внимание! Самолечение может быть опасным для вашего здоровья.
Острая боль в пояснице может возникать по разным причинам. Но, несмотря на нестерпимость болевого синдрома, многие люди не спешат обращаться к доктору. Это является большой ошибкой, которая может привести к непредсказуемым последствиям. Снимая сильные болевые ощущения обезболивающими препаратами, человек постепенно привыкает к дискомфорту и перестает замечать, что качество жизни заметно ухудшилось. При этом патологический процесс продолжает развиваться.

Причины острой боли в пояснице
Частой причиной возникновения болевого синдрома в пояснице является острое растяжение мышц или связок. Оно может быть вызвано повышенными физическими нагрузками при неподготовленном организме. Часто резкая боль связана с возникновением спазма длинных мышц спины; это провоцирует ограниченность в движениях. Смещения болевых ощущений в пах или в ноги при этом не возникает.
Резкий болевой синдром всегда возникает при компрессионном переломе позвонков. Это является следствием травмы при падении. Но такой же симптом наблюдается и при развитии серьезных патологий костно-опорного аппарата. Острую боль провоцирует смещение межпозвоночных дисков.
Еще одной распространенной причиной является поясничный остеохондроз. При обострении патологии болевой синдром усиливается при каких-либо движениях, а также при кашле и чихании. В тяжелых случаях наблюдается нарушение чувствительности определенных участков. При остеохондрозе часто происходит искривление позвоночника в поясничной зоне.
Резкая боль в пояснице при остеохондрозе всегда застает человека врасплох. Она заставляет его буквально застыть в определенном положении. Попытки выпрямиться остаются тщетными, так как острая боль в пояснице значительно усиливается.
Мгновенная боль может быть связана с фасеточным синдромом. В этом случае сдавливается корешок нерва, выходящий из канала позвоночника. Болевые ощущения при этом в значительной степени ограничивают работоспособность.
Спровоцировать резкую боль в пояснице могут следующие факторы:
- переохлаждение;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе (за рулем или за рабочим столом);
- избыточный вес;
- стрессы и др.
Характер болей
Острая боль в пояснице может классифицироваться по месту локализации:
- Локальный болевой синдром проявляет себя в конкретном месте. Иногда такие четко определяемые боли могут иррадиировать в другие участки тела.
- Генерализованные болевые ощущения затрагивают не только поясничную зону, но и всю спину.
Острая боль в пояснице может носить периодический или постоянный характер. В первом случае болевой синдром исчезает сразу после устранения причины боли. Иногда периодический дискомфорт острого характера связан с постоянными тяжелыми физическими нагрузками или физиологическими особенностями. Но намного чаще периодические болевые ощущения в пояснице вызывают заболевания внутренних органов в стадии обострения.
Постоянную острую боль в пояснице провоцируют воспалительные процессы в хрящевых структурах или дистрофия отдельных участков костной системы. Также вызвать болевой синдром постоянного характера может нарушение кровообращения. Постоянные боли объясняются повреждением нервных корешков, отходящих от позвоночного столба.
Заболевания, которые могут вызвать резкую боль
Вызвать резкую боль в поясничной зоне могут заболевания почек. Кроме этого, спровоцировать болевой синдром могут патологии печени и поджелудочной железы, а также различных органов пищеварительной системы.
Обычно при заболеваниях внутренних органов наблюдаются дополнительные симптомы:
- повышение температуры;
- общая слабость;
- ухудшение аппетита;
- скачки артериального давления.
При заболеваниях внутренних органов болевые ощущения могут локализоваться в разных местах, так:
- болезненные ощущения с двух сторон в пояснице возникают при двустороннем воспалении почек: пиелонефрите или гломерулонефрите;
- болевой синдром в одной стороне свидетельствует о почечной колике или об одностороннем воспалительном процессе в почках;
- опоясывающая боль возникает при панкреатите.
Острые поясничные боли у женщин могут быть вызваны:
- Гинекологическими болезнями. Это может быть воспаление придатков, развитие опухолей, миома, аднексит и пр. Как правило, болевые ощущения носят односторонний характер.
- Менструацией. Довольно часто боли связаны с индивидуальными особенностями женского организма.
- Климаксом. В этом случае причиной являются гормональные перестройки, затрагивающие все органы и системы.
- Беременностью. Обычно боли спровоцированы повышенными нагрузками на позвоночник женщины в силу увеличения размеров плода во втором и третьем триместре. При приближении времени родов боли могут быть симптомом начала родоразрешения.
У мужчин провоцирующими факторами являются такие патологии:
- Простатит.
- Эпидидимит (воспаление придатков яичек).
- Опухоли, расположенные в пояснично-крестцовом отделе, проявляют себя острыми болями на последних стадиях развития.
- Иногда болевой синдром острого характера является симптомом аппендицита.
Что делать, если сильно болит поясница
Безусловно, перед тем, как проводить какие-либо лечебные мероприятия, необходимо пройти обследование с целью установки точного диагноза. Сделать это можно, обратившись к неврологу. После проведения осмотра, выполнения анализов и прохождения инструментальных исследований, доктор может дать направление к врачу другой специальности.

Первая помощь
В тяжелых случаях при непереносимой боли следует оказать человеку первую помощь. Прежде всего – ограничить физическую активность. Необходимо принять наиболее удобную позу и находиться в ней как можно дольше. Кроме этого, пациенту после приступа поясничной боли необходимо контролировать свои движения как минимум в течение пары дней.
Для уменьшения интенсивности болевого синдрома разрешается принять обезболивающие лекарственные средства. Важно исключить лекарства, если на них имеются аллергические реакции. Кроме того, даже при самой сильной боли нельзя допускать передозировки. Все таблетки должны приниматься в строгом соответствии с инструкцией по применению.
Если непереносимый болевой синдром спровоцирован ушибом, то к поврежденному участку тела следует приложить лед. Заменить его можно куском замороженного мяса. Держать холодный компресс на теле разрешается не более четверти часа.
Обезболивающие препараты
Снизить интенсивность болей можно с помощью анальгетиков. Как правило, препараты этой группы всегда имеются в домашней аптечке. В некоторой степени уменьшить болевой синдром можно Анальгином, Баралгином, Пенталгином. Более эффективными для снятия боли являются препараты группы НПВС (Кетанов или Кеторол). Нестероидные противовоспалительные средства применяются не только внутрь, но и местно (мазь Кетонал). Важно помнить: анальгетики и НПВС запрещается принимать более 7 дней.
Наркотические анальгетики можно приобрести только по рецепту врача. Они показаны исключительно в тяжелых случаях, когда другие средства оказываются бесполезными. Передозировка сильнодействующих препаратов может привести к летальному исходу.
При выраженных болях и наличии воспаления назначаются кортикостероиды. Такие лекарства показаны, если боль не купируется другими способами. Синтетические кортикостероиды отличаются меньшим количеством побочных эффектов в сравнении с природными аналогами. Но, тем не менее, их длительный прием может вызвать нарушения в работе различных органов.
Для снижения тонуса гладкой мускулатуры назначаются миорелаксанты. Они показаны в случаях, когда определенные болезни позвоночника провоцируют возникновение рефлекторного мышечного спазма, усиливающего болевой синдром. Как правило, данный вид препаратов применяется однократно.
При сильных болях часто применяются антидепрессанты. Это вполне оправданно, ведь люди, страдающие болями, находятся в подавленном и угнетенном состоянии, что не позволяет им вести нормальный образ жизни. Благодаря таким лекарствам удается снять раздражительность и психическое напряжение. Обычно назначаются препараты сбалансированного действия, которые не вызывают сонливости.
Для стабилизации состояния нервной системы применяются витамины группы В. Они могут входить в витаминно-минеральные комплексы, но в тяжелых случаях назначаются отдельные инъекции.
Средства народной медицины
Наиболее эффективным народным способом снятия дискомфорта в пояснице является растирание. Часто для этого применяется настойка эвкалипта, которую можно приобрести в аптеке.
Высокоэффективными для снятия болей в пояснице считаются мази и отвары на основе окопника. Это растение произрастает везде на берегах рек в средней полосе России. Оно обладает противовоспалительными свойствами и способно снижать интенсивность болевого синдрома. Средства, приготовленные в соответствии с рецептурой на основе окопника, можно хранить в холодильнике длительное время и применять в экстренных случаях. В аптеках можно купить и готовые мази с окопником.
Можно использовать и другие народные средства для растираний:
- Мед, смешанный с соком редьки и водкой в пропорции 2:3:1.
- Спиртовой настой Адамова корня (диоскореи обыкновенной). Для этого 200 г корня, натертого на терке, смешивают с полулитром водки и настаивают в течение 5 дней в тёмной емкости в прохладном месте.
Снизить болевые ощущения можно с помощью компрессов, для этого используют:
- Смесь хрена и редьки. Чтобы уменьшить чувство жжения, дополнительно в нее добавляется сметана. Смесь наносят толстым слоем на болевую зону, а затем накрывают салфеткой. Выдерживать компресс нужно как можно дольше.
- Горчичный порошок. Его разводят до консистенции сметаны. Смесью намазываются больные участки, после чего поясница укутывается. Чтобы исключить ожоги, выдерживать горчичный компресс разрешается не более 5 минут.
- Тесто. Замешивается тесто на кефире, после чего выкладывается на спину на слой марли. Такой компресс выдерживается в течение ночи.
Диагностика и лечение
Диагностика болей в пояснице предполагает комплексный подход. Сначала доктор проводит осмотр и сбор анамнеза. После того, как будут сделаны определенные выводы, врач назначает инструментальные исследования для уточнения диагноза.
Для этого используются такие методы:
- Рентгенография. Она позволяет выявить деформации позвоночника, определить наличие переломов, опухолей, остеопороза, характеризующегося утончением костных тканей из-за вымывания кальция в силу различных причин.
- Магнитно-резонансная томография. Благодаря ей можно получить четкое, объемное изображение всего позвоночника. Это позволяет увидеть опухоли и деформации в любом месте, оценить состояние спинного мозга. Исследованием обнаруживаются грыжи межпозвоночных дисков и стеноз, характеризующейся сужением спинномозгового канала.
- Компьютерная томография. Соединение компьютерных технологий с традиционными рентгенологическими методами позволяет увидеть патологии костных и мягких тканей. Результативность метода повышается при применении контрастного вещества.
Курс лечения назначается в соответствии с поставленным диагнозом. Если болевые ощущения вызваны заболеваниями внутренних органов, то терапия проводится с целью излечения основной болезни. Дополнительно применяются обезболивающие лекарственные средства.
Эффективным способом лечения болей в позвоночнике является массаж. Во время процедуры используются различные техники: разминание, поглаживание, давление. Комплексное воздействие позволяет улучшить метаболизм в тканях и уменьшить воспаление.
Полезным для лечения болевого синдрома в пояснице признано иглоукалывание. Благодаря воздействию на определенные точки можно быстро снять болевые ощущения. Такие процедуры показаны при остеохондрозе. Они позволяют расслабить мышцы и снять отечность, а также улучшить подвижность отдельных позвонков. Благодаря иглоукалыванию в короткое время можно стабилизировать состояние, если боль возникла после повышенных нагрузок, вызвана растяжением или травмами. Иглоукалывание является дополнительным методом лечения при обнаружении межпозвоночной грыжи.
Кроме того, назначается специальная гимнастика. При выполнении лечебного комплекса упражнений необходимо контролировать все движения. Нагрузка должна увеличиваться постепенно. При сильных дискомфортных ощущениях упражнения выполняются лежа, что уменьшает нагрузку на межпозвоночные диски.
Показано также физиотерапевтическое лечение: электрофорез, магнитотерапия, ультразвук, амплипульс. В короткое время правильно подобранными процедурами удается снизить интенсивность болевого синдрома и улучшить обменные процессы. Это позволит снять воспаление и отечность в пораженной зоне.
В тяжелых случаях может быть назначено хирургическое лечение.

Профилактические методы
Профилактикой возникновения дискомфорта в спине является правильный образ жизни, который предусматривает умеренные физические нагрузки, сбалансированный рацион и отказ от пагубных привычек.
Очень важно грамотно обустроить спальное место. Предпочтение следует отдавать качественным и удобным ортопедическим матрасам с кокосовым наполнителем. Помимо этого, нужно приучить себя принимать во время сна удобную позу. Доктора рекомендуют спать на боку с немного согнутыми коленями.
Необходимо отказаться от малоподвижного образа жизни. Если на работе длительное время приходится сидеть, следует регулярно выполнять специальные упражнения. При сидении за рабочим столом важно следить за своей осанкой. Спина должна быть ровной, а колени должны находиться выше уровня сиденья. Для этого рекомендуется применять специальные подставки.
Если возникает необходимость перенести какие-либо тяжести, то делать это следует правильно. Нужно нагружать колени, а не поясницу. Для этого груз вначале приподнимается на согнутых коленях, а только затем выпрямляется спина.
Провоцирующим фактором является лишний вес. Именно поэтому следует правильно составлять рацион питания. В меню должны быть полезные блюда, приготовленные из высококачественных продуктов. Кроме этого, рацион должен быть сбалансированным. В нем должно содержаться достаточное количество всех необходимых для здоровья витаминов и минералов. Это позволит поддерживать опорно-двигательный аппарат в хорошем состоянии и укрепить иммунитет.
Видео по теме
Источник
