Мокро в районе копчика

Сильная потливость в зоне копчика, доставляющая дискомфорт и вызывающая раздражение кожи, — патология, которая может привести к эмоциональному перенапряжению и болезням кожи. Она не всегда связана с заболеваниями эпидермиса или прямой кишки, более того, повышенная потливость не имеет никакого отношения к пищеварительным расстройствам и болезням ЖКТ.
Причины патологии у мужчин и женщин
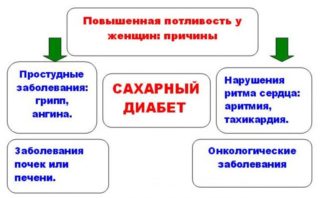 Врачи выделяют несколько групп причин, из-за которых у мужчин и женщин начинает преть копчик: эндокринные нарушения, неврологические проблемы, а также внешние факторы, не связанные напрямую с заболеваниями органов. Среди них выделяют:
Врачи выделяют несколько групп причин, из-за которых у мужчин и женщин начинает преть копчик: эндокринные нарушения, неврологические проблемы, а также внешние факторы, не связанные напрямую с заболеваниями органов. Среди них выделяют:
- Лишний вес – нарушается процесс терморегулирования, усиливается потоотделение, повышается контакт складок кожи друг с другом. Опрелость возникает не только в области копчика, но и между ягодичными складками, затрагивает область ануса.
- Сахарный диабет – нарушение обмена веществ и плохое состояние эндокринной системы приводит к повышенной потливости.
- Черепно-мозговые травмы, повышенная впечатлительность и возбудимость – нервная система работает на износ, в результате чего страдают все процессы.
- Инфекционные процессы – из-за активности бактерий и паразитов страдает эндокринная система, терморегуляция и другие функции организма.
- Симпатэктомия – операция по уменьшению потливости в области подмышечных впадин, ладоней. Мокнуть в районе копчика начинает из-за побочных эффектов и осложнений.
- Прием лекарств – нарушение дозировки, а также длительное лечение некоторыми видами препаратов вызывает повышенное потоотделение в разных частях тела.
К непатологическим причинам, из-за которых сохраняется сильная потливость, относят несбалансированное питание: обилие сладкого, рафинированных продуктов, алкоголя, транс-жиров и жиров животного происхождения.
У женщин сильная потливость копчика возникает на фоне 2 естественных процессов – климакса и беременности. Симптомы можно корректировать приемом определенных лекарств, но чаще всего они проходят сами по себе.
Частая причина потливости – несоблюдение личной гигиены. Особенно это касается мужчин с густым волосяным покровом в области поясницы и копчика. Часто опрелость на копчике возникает как следствие ношения синтетической одежды и нижнего белья.
Осложнения потливости копчика
Если у человека постоянно потеет копчик и нижнее белье из-за этого становится мокрым, без лечения такое состояние приводит к осложнениям. Кроме раздражения развивается эритразма – патология, поражающая пах, область под грудью, бедра с внутренней стороны. На поврежденных участках активно размножаются бактерии, происходит инфицирование при контакте с общественными предметами, например, при посещении туалета.
Распознать размножение бактерий при сильном потоотделении можно по таким признакам: появление крупных волдырей и опрелостей, постоянный зуд и шелушение кожи даже при наличии влажности.
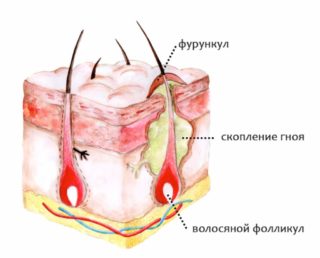 Дополнительно потеющая область начинает неприятно пахнуть, при тяжелой стадии гипергидроза копчика этот запах ощущают окружающие люди. Постепенно у человека формируются комплексы, он испытывает волнение. В запущенных студиях возникают уплотнения в зоне копчика, что может быть следствием:
Дополнительно потеющая область начинает неприятно пахнуть, при тяжелой стадии гипергидроза копчика этот запах ощущают окружающие люди. Постепенно у человека формируются комплексы, он испытывает волнение. В запущенных студиях возникают уплотнения в зоне копчика, что может быть следствием:
- развития фурункулов;
- образования жировиков;
- формирования фибромы или атеромы;
- запущенного инфекционного поражения;
- онкологических процессов.
Если сильно мокнет в районе копчика, необходимо обратиться к доктору, получить предварительный диагноз и сдать анализы по назначению.
Диагностика: к какому врачу обратиться
Чтобы узнать, почему преет в области копчика, нужно обратиться к эндокринологу и невропатологу.
Кожа в области копчика не имеет никакой связи с прямой кишкой, поэтому к проктологу обращаться на первых этапах диагностики не нужно. Однако консультация потребуется, если присоединяются такие симптомы: рыхлый и частый стул, появление слизи и/или кровавых примесей в кале.
Дополнительно требуется консультация дерматолога, особенно при наличии повреждений кожи: волдыри, изменение цвета, раздражение.
Лечение повышенного потоотделения в области копчика
Начинать лечение вне зависимости от полученного диагноза нужно с улучшения гигиенических условий. Нужно мыть область копчика, ягодиц и половых органов минимум 1 раз в день с использованием щадящих средств. Лучше всего подходит детское мыло или гипоаллергенная косметика.
Если потеет копчик у мужчин, следует устранить лишний волосяной покров. Любому пациенту с гипергидрозом советуют использовать спреи, дезодоранты для интимной области и специальный медицинский тальк.
 Для профилактики развития инфекции необходимо регулярно менять нижнее белье, использовать только хлопчатобумажные трусы, брюки и другую одежду. Необходимо менять постель 1 раз в неделю, использовать комплекты из натуральных тканей.
Для профилактики развития инфекции необходимо регулярно менять нижнее белье, использовать только хлопчатобумажные трусы, брюки и другую одежду. Необходимо менять постель 1 раз в неделю, использовать комплекты из натуральных тканей.
Таблетки для лечения потливости
Устранять повышенное потоотделение в области копчика и ягодиц следует после консультации с доктором. После выявления причины врач назначает лечение основной проблемы. Оно может быть направлено на восстановление работы нервной системы, снятие раздражительности и волнения через прием седативных препаратов. Также назначают препараты для борьбы с гипергидрозом, чаще всего – «Атропин».
Натуральные препараты для борьбы с проблемой
Эффективно использование травяных ванн при борьбе с потливостью и кожными высыпаниями, которые возникают на их фоне. Некоторые растения хорошо блокируют неприятный запах и предотвращают развитие инфекции: череда, тысячелистник, ромашка, почки березы, дубовая кора, шалфей.
Дубовая кора содержит высокую концентрацию дубильных веществ и флавоноидов, которые угнетают работу потовых желез. Курсовое применение паст, компрессов и ванн из этого средства сокращает выработку пота на 70-80%.
 Из сухой коры дуба в домашних условиях можно приготовить пасту: 40 г вещества смешивают с 60 г мёда, наносят на мокнущий копчик 1-2 раза в день на 20 минут. Затем состав смывают, надевают чистое белье. Курс лечения – не менее 2 недель. Дополнить лечение можно другими средствами:
Из сухой коры дуба в домашних условиях можно приготовить пасту: 40 г вещества смешивают с 60 г мёда, наносят на мокнущий копчик 1-2 раза в день на 20 минут. Затем состав смывают, надевают чистое белье. Курс лечения – не менее 2 недель. Дополнить лечение можно другими средствами:
- Отвар шалфея внутрь и наружно – готовят из 3 ст. л. травы, заливают 1 л кипятка и настаивают 24 ч в термосе. Принимать нужно внутрь по 0,5 стакана в течение 2 недель. Можно протирать потеющую область ватным диском.
- Аптечная ромашка – готовят из 1 л воды и 5 ст. л. вещества. Кипятят 15 минут, затем настаивают до остывания, процеживают. Принимают по 0,5 стакана 3-4 раза в день.
Существуют и радикальные методы вмешательства. Их рекомендуют при неэффективности других способов терапии, а также при наличии выраженной стадии гипергидроза.
Ботокс для блокады желез
 Вещество вводят в организм в виде инъекций. Для полного решения проблемы необходимо пройти несколько сеансов. Процедура безопасна, но имеет один минус – через 6-9 месяцев работоспособность желез восстанавливается, а ботокс выводится из организма.
Вещество вводят в организм в виде инъекций. Для полного решения проблемы необходимо пройти несколько сеансов. Процедура безопасна, но имеет один минус – через 6-9 месяцев работоспособность желез восстанавливается, а ботокс выводится из организма.
Оперативное вмешательство
Хирургическим путем проблему решают в крайних случаях. После операции могут возникнуть осложнения, особенно у мужчин: проблемы с мочевыделительной системой и импотенция. В ходе операции хирург блокирует работу потовых желез.
Повышенное потоотделение в области копчика – состояние, которое в большинстве случаев связано с эндокринной или нервной системой. Избавиться от него можно, если пройти курс лечения основной причины патологии.
Источник
анонимно, Мужчина, 31 год
На протяжении 2-х лет мучаюсь с проблемой, что сильно выступает влага (не гной, не пот, а именно как вода, без запаха) в области копчика, иногда так что бельё насквозь мокрое и штаны. Доставляет очень сильный дискомфорт, приходится носить постоянно чёрную спортивную одежду, на которой особо не заметно следов. Зависимость следующая: если не сходить в туалет по большому, это вообще беда, интенсивность этих выделений очень высокая. Если сходить хорошо, то с большой вероятностью ничего и не будет выступать. При чём при каждом опорожнении кажется что сходил не до конца и из-за этого начинает выступать влага. Потом, в течение дня, при выступлении влаги, достаточно периодически пытаться опорожниться (при этом в реальности ничего не происходит) чтобы на некоторое время процесс увлажнения пропадал. Очень часто симптомы возникают сразу после приёма пищи. При возникновении метеоризма всегда становилось значительно легче, как буд-то кишечник опустошался и это способствовало прекращению выделений влаги.
Даже при сильной отрыжке воздухом, тоже становилось значительно легче и это так же способствовало прекращению выделений влаги (зависимость для меня не понятна пока что). Раньше при опорожнении очень часто наблюдал что кал выходит с обильными примесями крови, при опорожнении кровь иногда просто капала. Просто так, вне туалета, никаких кровяных выделений не было. Консистенция кала чаще всего была кашеобразной и рыхлой. Так же, за этот период выпадало несколько геморройных узлов, один раз был очень болезненным.
Причины возникновения всех этих бед, по моему мнению:
1) считаю что страдал алкоголизмом, выпивал через день, а иногда и каждый день, на протяжении 4-х лет.
2) Сидячий образ жизни (дом-работа-дом на автомобиле, весь день на работе в кресле).
3) Сильно поправился за последние 2 года (с 97 до 110кг), из-за алкогля и не здоровой пищи.
4 Месяца назад начал попытаться изменить образ жизни, проходил комплексное обследование организма, перед планированием беременности (совместно с супругой), ничего сверх-критичного в анализах и в целом обнаружено не было, но о данной проблеме я говорить врачам не стал… Делал узи внутренних органов, в целом всё хорошо (только при узи простаты узист поинтересовался не ставили ли мне диагноз колит?, На что я ответил что ни к кому не обращался с проблемами, на этом разговор был закончен). Были проблемы с поджелудочной, постоянная изжога, тяжесть, вздутия и т.Д. (Врач-терапевт прописал множество препаратов, всё пропил, вроде бы всё прошло). Консистенция кала при этом изменилась на твёрдую, кровяные выделения тоже пропали. Только при учащенном употреблении алкоголя (2-3 вечера подряд) все симптомы возвращались.
Примерно месяц назад активно занялся спортом, совсем перестал употреблять алкоголь, бросил курить 3 месяца назад и начал правильно питаться, вес стал снижаться. Надеялся, что основная проблема (из-за которой обращаюсь) пропадёт сама собой, но пока что этого не происходит.
Интенсивность уменьшается, иногда забываю и вообще ничего не происходит, но иногда всё равно всё возращается. Положительная динамика при этом безусловно есть, но боюсь что этого недостаточно и нужно что-то предпринимать дополнительно.
Очень прошу помочь!
Источник
Гнойная киста копчика – это воспалительный процесс под кожей в крестцово-копчиковой области, обнаруживается чаще всего у молодых мужчин. Киста крестцово-копчиковой области появляется в результате воздействия различных факторов:
- Врожденная аномалия, которая закладывается при нарушении эмбрионального развития на ранней стадии беременности.
- Аномалия формируется во время взросления при неправильной эскалации волос.
- Может развиться при малоподвижном образе жизни.
- Слабый иммунитет может стать причиной заболевания.
- Наследственная предрасположенность, травма и другие факторы.
Лечение патологий крестцово-копчиковой области проводят в колопроктологическом отделении Юсуповской больницы. Юсуповская больница – это многопрофильный медицинский центр, в состав которого входят несколько клиник, клиническая лаборатория, диагностический и реабилитационный центры, стационар. В больнице проводят хирургические операции в оснащенных инновационными установками операционных. Для лечения больных применяют последние мировые разработки в области медицины, лекарственные препараты, сертифицированные в России. Консультации и лечение пациентов проводят опытные врачи: доктора наук, профессора, врачи высшей квалификации, больным оказывают различные виды медицинской помощи.
Причины
В крестцово-копчиковой области формируется аномальная патология – ход под кожей, который открывается наружу одним или несколькими небольшими отверстиями по средней линии между ягодицами. Длина эпителиального копчикового хода составляет около 3 сантиметров. Эпителиальный копчиковый ход может не проявляться клиническими признаками в течение всей жизни, больной может узнать о наличие аномалии при развитии воспалительного процесса, развития гнойной кисты копчикового хода. Причиной развития нагноения кисты копчика становятся различные травмы, переохлаждение, инфекции, несоблюдение правил гигиены. Эпителий, выстилающий полость пилонидальной кисты копчика, обладает теми же свойствами, какими обладает кожа человека – выделяет продукты жизнедеятельности, пот.
Продукты жизнедеятельности выделяются через точечные отверстия эпителиального хода. Если происходит травма или инфекционное заражение, первичный эпителиальный ход блокируется, начинается острый процесс, который приводит к развитию осложнений. Происходит разрушение стенок эпителиального копчикового хода, воспаление распространяется на окружающую клетчатку. В результате воспалительного процесса в копчиковом ходе может развиться флегмона, гнойные свищи, абсцесс крестцово-копчиковой области. Дермоидная киста копчика – это врожденная патология, которая формируется внутриутробно при смещении элементов зародышевых листков под кожу, в поверхностных слоях кожи. Дермоидная киста отличается от эпителиального копчикового хода четкой капсулой, эпителиальный копчиковый ход в отличие от дермоидной кисты имеет точечный выход на поверхности кожи.
Такой вид кисты может не беспокоить больного длительное время, проявляясь только дискомфортом и болезненностью при долгом сидении. Развитие воспалительного процесса приводит к прорыву кисты, образованию свища, повышению температуры, к сильной боли при изменении положения тела.
Симптомы
С развитием воспалительного процесса проявляются симптомы заболевания:
- Повышается температура тела.
- Появляется ощущение дискомфорта в области копчика.
- Припухлость и покраснение кожи в крестцово-копчиковой области.
- Больной чувствует сильную боль во время сидения.
- Из отверстий копчикового хода появляются гнойные выделения.
По средней линии между двумя ягодицами возникает тоннелеобразная припухлость, отверстия копчикового хода из-за отечности могут не наблюдаться. При развитии гнойного процесса из отверстий начинает выделяться гной. Если нагноение кисты не лечить своевременно гнойный процесс приводит к появлению свищей, образуется флегмона больших размеров или обширный абсцесс.
Лечение
Воспаление эпителиального копчикового хода лечат в многопрофильной Юсуповской больнице, в отделении колопроктологии. Диагностика заболевания начинается с осмотра и опроса пациента. Врач-проктолог выслушивает жалобы больного, определяет характер и длительность жалоб, выясняет – были ли травмы в области копчика, есть ли функциональные нарушения в области органов малого таза. Врач осматривает состояние кожных покровов ягодиц, крестцово-копчиковой области, промежность, проводит ректальное исследование на геморрой, выпадение прямой кишки, свищи, анальные трещины, опухоли. Проктолог Юсуповской больницы может назначить ректороманоскопию, фистулографию, УЗИ крестцово-копчиковой зоны. Нагноение кисты копчика лечится хирургическим методом.
Показанием для направления больного в стационар служит острое воспаление эпителиального копчикового хода, плановое лечение патологии. В зависимости от классификации, тяжести заболевания выбирается тактика хирургического лечения. Операция по удалению кисты проводится как плановая или экстренная, в зависимости от состояния больного.
Существует несколько методов хирургического лечения эпителиального копчикового хода:
- Метод, который применяют при кисте копчика осложненной абсцессом – это двухэтапная операция. Первый этап – вскрытие гнойника и очистка полости. В течение семи дней пациент получает антибактериальную терапию. Затем проводится второй этап с удалением пораженных тканей копчикового хода.
- Осложненное течение болезни – вскрывают абсцесс, удаляют гнойное содержимое, для исключения риска повторного появления свища, края подшивают ко дну раны. Метод имеет недостаток – удлиненный реабилитационный период.
- Метод Баска. Происходит иссечение под кожей кисты копчика. Ушивают первичные копчиковые ходы, во вторичные ходы ставят дренаж для оттока выделений.
- Метод Каридакиса. Во время операции удаляют воспаленный участок с лоскутом кожи. Раневая поверхность быстрее восстанавливается, период реабилитации небольшой.
- Синусэктомия. Удаление кисты можно проводить при отсутствии гнойного процесса. В отверстие эпителиального копчикового хода вводят вещество (метиленовый синий), которое определяет количество отверстий копчикового хода, расположение. Затем с помощью электрокоагулятора и зонда проводится резекция. Накладывание швов не проводится.
- Удаление кисты лазером. Операция по удалению кисты копчика проводится с помощью пучка излучений. Больной уже в день операции, если нет осложнений, может уйти домой.
- Если диагностированы множественные кисты копчика, осложненные свищами, проводится пластика перемещенным лоскутом. Иссекаются не только эпителиальный копчиковый ход с ответвлениями, а также окружающая жировая клетчатка. Полости, которые образовались после удаления кисты, закрывают перемещенными лоскутами кожи.
Классификация по МКБ 10
Пилонидальная киста в международной классификации болезней МКБ 10 находится под кодом:
- L00-L99 класс 12 – Болезни кожи и подкожной клетчатки.
- L05- Пилонидальная киста.
- L05.0 – Пилонидальная киста с абсцессом.
- L05.9 – Пилонидальная киста без абсцесса.
- L00-L08 – Инфекции кожи и подкожной клетчатки.
Клиника, диагностика, лечение в Москве
При развитии острого процесса в крестцово-копчиковой области следует незамедлительно обращаться к врачу. В Юсуповской больнице к услугам пациентов уютные палаты стационара. Пациенты смогут получить консультации разнопрофильных врачей, пройти обследование на современном диагностическом оборудовании, сдать анализы и получить эффективное лечение. Операции в колопроктологическом отделении проводятся как плановые и срочные, после операции уход за пациентами осуществляет внимательный и опытный медицинский персонал. Записаться на консультацию к врачу можно по телефону больницы.
Источник
 Кокцигодинией называют боли в области копчика, ануса при условии, что органических патологий прямой кишки нет.
Кокцигодинией называют боли в области копчика, ануса при условии, что органических патологий прямой кишки нет.
Заболевание встречается как у мужчин, так и у прекрасной половины человечества.
Но женщины сталкиваются с ним намного чаще ввиду отличительных особенностей строения таза.
Боли не опасны для человека, но могут существенно ухудшить качество его жизни.
Причины этого состояния до конца не изучены, поэтому сказать, что именно привело к развитию анокопчикового болевого синдрома, тяжело.
Что это такое?
Состояние, при котором возникают приступообразные боли в копчиковой области, называется кокцигодинией. Но у некоторых пациентов наблюдаются постоянные боли. Они могут концентрироваться не только в районе копчика, но и анального отверстия. Пациенты жалуются на пульсирующие ощущения в анусе.
Диагноз кокцигодинии могут установить, если в результате обследования органических патологий в прямой кишке выявлено не было.
Классификация
Специалисты выделяют 2 вида анокопчикового болевого синдрома:
- первичная кокцигодиния;
- вторичная кокцигодиния.
Первичная форма заболевания связана с повреждением копчика или тканей, которые его окружают. Вторичная кокцигодиния развивается на фоне различных заболеваний органов, находящихся в малом тазу. При вторичной форме пациенты жалуются на боль в районе анального отверстия, которая отдает в промежность, половые органы, ягодичные мышцы, низ живота.

Вторичную кокцигодинию подразделяют на 2 подвида:
- аноркектальная боль;
- прокталгия.
В 1 случае неприятные ощущения концентрируются в районе анального отверстия, промежности, яичек у мужчин. При прокталгии дискомфорт сосредотачивается в прямой кишке.
Код МКБ 10
В соответствии с международной классификацией болезней кокцигодинии присвоен МКБ 53.3. К этой группе относятся крестцово-копчиковые нарушения.
Распространенность
С анокопчиковым болевым синдромом встречаются немногие люди. Среди всех обращений, связанных с дискомфортом в различных участках позвоночника, количество жалоб на копчик не превышает 1%.
У женщин указанная патология встречается в 4 раза чаще, чем у мужчин. Это связано с анатомическими особенностями таза и изменениями его строения при вынашивании ребенка и деторождении.
Факторы риска, причины
Анокопчиковый болевой синдром встречается нечасто. Но существуют определенные факторы риска, которые провоцируют развитие этого заболевания.
К ним относят:
- принадлежность к женскому полу;
- хрупкие кости (опасность грозит людям с остеопорозом, артритом);
- частые боли в районе поясницы;
- ожирение;
- инфекционные поражения костей (остеомиелит, туберкулез);
- определенные формы деятельности либо контактные виды спорта (верховая езда);
- сидячий образ жизни.
Люди, попадающие в группу риска по развитию кокцикодинии, должны разобраться с тем, можно ли предотвратить появление указанной патологии. При возникновении первых симптомов нужно посетить врача. Чем раньше будет установлен диагноз и назначено лечение, тем выше вероятность избавления от неприятных симптомов в кратчайшие сроки.
Среди основных патологий, которые провоцируют развитие анокопчикового болевого синдрома, называют:
- остеохондроз, при котором поражен оказывается пояснично-крестцовый отдел, ущемлен поясничный или седалищный нерв;
-
 воспалительные заболевания: цистит, простатит, эндометрит, аднескит, колит, сигмоидит;
воспалительные заболевания: цистит, простатит, эндометрит, аднескит, колит, сигмоидит; - гинекологические патологии;
- частые стрессы;
- проктологические проблемы (трещины прямой кишки, геморрой, парапроктит);
- тяжелые роды, при которых копчик сильно отодвигался при прохождении ребенка по родовым путям;
- переломы, травмы, даже незначительного ушиба, вывиха достаточно, чтобы сломать копчик;
- спайки, рубцы, которые появились после оперативных вмешательств;
- спондилит;
- опухоли, например, остеосаркомой.
Болевые ощущения возникают у пациентов из-за:
- спазма мышц, находящихся в тазовой области;
- воспаления мягких тканей, окружающих копчик;
- опущения промежности;
- нарушений дефекации (запоров, диареи);
- посттравматических местных повреждений;
- воспаления нервных крестцовых корешков.
Но при обращении к докторам большинство пациентов заявляет о падении на ягодицы. Поэтому наиболее часто встречающейся причиной кокцигодинии становятся механические повреждения. Но в 1/3 случаев установить, что привело к развитию патологии, невозможно.
Последствия
Сама по себе боль в копчике не несет опасности. Но из-за сильных болевых ощущений качество жизни человека может заметно ухудшится.
Постоянный дискомфорт приводит к тому, что у человека возникают резкие перепады настроения. Если сильные боли беспокоят пациента на протяжении нескольких месяцев, то возможно развитие депрессивных состояний.
У некоторых людей появляются проблемы с функционированием органов, находящихся в малом тазу. Возможно появление запоров. Мужчины могут столкнуться с приапизмом (состоянием, при котором наблюдается болезненная длительная эрекция). К осложнениям кокцигодинии относят также импотенцию.
Видео: “Кокцигодиния: причины болей в области таза”
Симптомы
Анокопчиковый болевой синдром проявляется у большинства пациентов следующим образом:
- выраженные боли в копчиковой области, которые могут иррадировать в ягодицы, крестец, область анального отверстия, половых органов;
- чувство тяжести и дискомфорта в копчиковой области;
- ограничение физической активности;
- при болевых приступах у пациентов бледнеют кожные покровы, наблюдается повышенное потоотделение.
Неприятные ощущения усиливаются, если проводится пальпация копчиковой области. Пациенты не могут сохранять привычный режим физической активности, у многих развивается депрессия. Характерным для кокцигодинии является нарушение походки. Пациенты ходят, переваливаясь с одной ноги на другую, все движения становятся плавными, медленными.
Диагностика
Для определения точной причины болей и установки точного диагноза необходимо провести полноценное обследование. Оно включает:
-
 пальцевое обследование области прямой кишки;
пальцевое обследование области прямой кишки; - УЗИ брюшной полости;
- рентгенографию крестцово-копчивого участка позвоночника, делается в 2 проекциях (прямой и боковой);
- иррирографию, при которой оценивается состояние прямой кишки, выявляются новообразования;
- колоноскопию;
- урологическое и гинекологическое (для женщин) обследование;
- ректороманоскопию, которая позволяет выявить даже незначительные опухоли и другие патологии прямой кишки.
Методы диагностики подбирает врач в зависимости от самочувствия и появившихся характерных признаков. Использовать КТ и МРТ для диагностики необязательно. Для установки диагноза остаточно информации, полученной во время проведения рентгенографии.
Лечение
Тактику терапии врачи подбирают в зависимости от причин, которые привели к развитию кокцигодинии, и выраженности болевых ощущений. Врач может назначить мануальную терапию, подобрать медикаментозное лечение или рекомендовать операцию. Также популярностью пользуются различные физиотерапевтические методы.
Облегчить состояние удается, если соблюдать постельный режим, использовать специальные подушки для сидения, делать лекарственные ванночки. Хорошие результаты дает физиотерапия. Назначают лазерную терапию, грязи, парафин, ультразвук, ректальную дарсонвализацию.
Препараты
Для уменьшения выраженности болевых ощущений назначают нестероидные противовоспалительные препараты. Врач может рекомендовать Диклоберл, Кеталонг, Седалгин, Диклак. Частота приема и длительность терапии определяется индивидуально.
Уменьшить выраженность болезненных ощущений позволяют миорелаксанты. При их приеме удается расслабить зажатые мышцы и снять спазм. Популярностью пользуется средство Мидокалм.
При постоянных невыносимых болях врач может сделать блокаду копчиковой области. С помощью введения Лидокаина, Новокаина, Гидрокортизона, Кеналога блокируют чувствительность нервных окончаний.
С помощью Кортизона можно быстро избавиться от боли. Но если не будет устранена причина, то неприятные ощущения в ближайшее время вернутся вновь. Его применение строго ограничено, оно может привести к появлению хронических болей.
Уменьшить вероятность развития депрессии, улучшить настроение позволяет использование психотропных средств. Назначают Барбовал, Амитриптилин, Седафитон.
При необходимости подбирают лечение для устранения проктологических, гинекологических, урологических проблем.
Хирургическое лечение
При хронических болях в тазовой области, которые не удается купировать с помощью медикаментозной терапии, могут назначить операцию. Хирургическое вмешательство показано пациентам, у которых повышена мобильность копчика после вывихов или переломов.
Ранее хирурги удаляли весь копчик. Сейчас врачи чаще делают резекцию его мобильного сегмента. Резекция верхушки или фиксирование его к крестцовым костям показано в случаях, когда наблюдается ее полный либо частичный отрыв. В других случаях хирургическое вмешательство может лишь усугубить состояние.
ЛФК и массаж
 При выявлении анокопчикового болевого синдрома врач подбирает медикаментозную терапию, чтобы минимизировать выраженность болевых ощущений.
При выявлении анокопчикового болевого синдрома врач подбирает медикаментозную терапию, чтобы минимизировать выраженность болевых ощущений.
Как только удается унять острые боли, назначают массаж, мануальную терапию и лечебную физкультуру.
С помощью массажа и мануальной терапии можно уменьшить нервное напряжение, расслабить зажатые мышцы.
Популярностью пользуется также точечный массаж и иглорефлексотерапия.
С помощью воздействия на биологически активные точки удается уменьшить выраженность болевых ощущений.
ЛФК помогает укрепить мышцы, которые отвечают за поддержку позвоночника. Упражнения позволяют компенсировать негативное влияние сидячего образа жизни.
Лечение в домашних условиях
В домашних условиях пациент может делать сидячие ванночки с отваром листьев герани. Они позволяют уменьшить выраженность болевых ощущений. Поклонники народных методов лечения рекомендуют делать йодную сетку или втирать в проблемную область эфирные масла (пихты, лаванды).
Профилактика
Предупредить развитие кокцигодинии можно, если придерживаться таких правил:
- не допускать появления травм тазовых органов и копчика;
- уделять внимание лечению гинекологических, урологических, проктологических патологий;
- использовать для сидения мягкие пружинистые кресла, подкладывать специальные подушки под таз.
Заключение
При появлении болей в районе копчика и анального отверстия необходимо получить консультацию у хирурга, проктолога, невропатолога. Врач поможет установить причину проблем и назначить подходящее лечение.
- Кокцигодинией называют приступообразные боли в районе копчика. Специалисты выделяют первичную и вторичную кокцигодинию.
- Встречается патология преимущественно у женщин. Это связано с особенностями строения таза и изменениями, которые происходят при родах.
- Появление кокцигодинии могут спровоцировать различные травмы, инфекционные поражения костей, проблемы с позвоночником. Часто боли появляются на фоне прогрессирования гинекологических, урологических воспалительных заболеваний. Дискомфорт появляется при наличии проктологических проблем.
- Анокопчиковый болевой синдром не опасен, но он нарушает психическое состояние, может спровоцировать развитие депрессии.
- Основным симптомом является сильная боль, из-за которой ограничивается физическая активность. Для диагностики чаще всего используют рентгенографию.
- Уменьшить выраженность болей можно с помощью противовоспалительных препаратов, блокад обезболивающих средств. Также назначают массаж, ЛФК. В определенных случаях показано хирургическое лечение.
Источник
