Невралгия защемление нерва симптомы и лечение

Статья подготовлена специалистом исключительно в ознакомительных целях. Мы настоятельно призываем вас не заниматься самолечением. При появлении первых симптомов – обращайтесь к врачу.
Содержание:
- Симптомы защемления нерва
- Причины защемления нерва
- Что делать при защемлении нерва?
- Лечение защемления нерва
- Профилактика защемления нерва
Что такое защемление нерва?
Защемление нерва возникает, когда нервные корешки, которые отходят от спинного мозга, сдавливаются соседними позвонками или же другими «преградами», среди которых: грыжи, спазмированные мышцы, сухожилия, хрящи, опухоли, протрузия.
Защемление нерва всегда сопровождается сильной болью (колющей, жгучей, стреляющей). Существует множество форм защемлений, но самыми распространенными являются защемления шейного и седалищного нервов.
В зависимости от места защемления нерва и локализации боли, выделяют ишиалгию (боль в крестце, ягодице, задней поверхности ноги), люмбоишиалгию (боль в пояснице, ягодице, задней части ноги), люмбалгию (боль в пояснице и спине), цервикобрахиалгию (боль в шее и руке) и цервикалгию (боль в шее).
Важно учесть, что человек, испытывающий острый приступ боли может дополнительно страдать от онемения определенной группы мышц, от нарушения работы органов. На это влияет то, какой из нервов был защемлен. Следует различать зажатие чувствительных, вегетативных и двигательных нервов. Когда страдает первый из них, то человек обращается к доктору из-за сильного приступа боли, которую невозможно перетерпеть. При защемлении двух последних разновидностей нервов врачебная помощь часто оказывается отложенной, что чревато развитием серьезных осложнений.
Симптомы защемления нерва
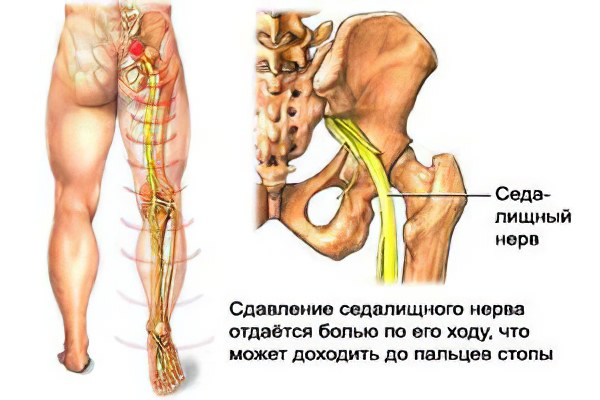
Симптомы защемления нерва напрямую зависят от локализации защемления. Влияет на проявление болезни и воспалительный процесс (если он наличествует), причины защемления и его длительность (степень).
Основным же симптомом является резкая боль в месте защемления (пояснице, шее, спине, руке или ноге) и ограниченность движений. Тяжелые случаи защемления шейного, седалищного или позвоночного нерва могут привести к компрессии спинного мозга, нарушить двигательные функции и чувствительность конечностей, стать причиной пареза или паралича.
Признаки защемления нерва и их окончаний будут варьироваться в зависимости от того, что послужило причиной этого состояния. Также на выраженность и характер симптомов влияет то, за какие функции отвечает нерв и где он расположен.
Поэтому можно выделить следующие признаки защемления:
Защемление седалищного нерва или нерва в пояснице (ишиас) проявляется жжением и покалыванием, отдающим в ногу. Она, в свою очередь, становится малоподвижной, а в положении стоя человек чувствует стреляющую боль. При наличии грыжи или пролапса боль становится более интенсивной и резкой. Если защемленный нерв воспаляется, говорят о радикулите. Часто защемление нерва в пояснице может быть вызвано избыточным весом, ведь именно на поясничный отдел приходится основная тяжесть тела. Когда причиной защемления становится межпозвоночная грыжа или обострение остеохондроза, рекомендуются фитотерапия и лечебная гимнастика, а мануальная терапия исключается.
При защемлении шейного нерва характерно напряжение мышц шеи. Боль значительно усиливается, если человек пытается повернуть голову или же, напротив, долго держит её в одном и том же положении (во время сна, при длительном сидении и проч.) Защемить шейный нерв могут межпозвонковые диски или шейные позвонки в случае остеохондроза, подвывиха или пролапса (выпячивания). Для лечения такого защемления лучше всего подходят массаж и мануальная терапия, способные избавить человека от боли и восстановить нормальное анатомическое положение межпозвоночных дисков.
Если пострадал чувственный нерв, то человек испытывает боль различной интенсивности. Она может носить жгучий, стреляющий, колющий характер. Может возникать приступообразно, а может присутствовать постоянно.
Когда нерв сдавливается в грудном отделе, человек страдает от межреберной невралгии. Если в этом же месте компрессии подвергается вегетативный участок нервной системы, то пациенты часто жалуются на сердечные боли. Чтобы отличить защемление нерва от болезней сердца стоит обратить внимание на характер болей. Как правило, при межреберной невралгии они присутствуют на постоянной основе, не утихают ни во время отдыха, ни во время активного времяпрепровождения. Усиление симптомов происходит при попытке прощупать пространство между ребрами и выполнить движения туловищем.
В том случае, если передавленным оказывается седалищный нерв, пациенты жалуются на боли в нижней части спины, которые отдают в нижние конечности, ягодицы и могут доходить до пяток.
Когда страдает лучевой нерв, то человек не в состоянии разогнуть и согнуть руку, пальцы находятся в согнутом состоянии, а кисть безвольно свисает. Симптомы варьируются от конкретного места пережатия.
При компрессии локтевого нерва нарушается чувствительность пальцев и кисти руки. Страдает кровообращение, боли отдают в мизинец.
Часто, независимо от того, какой нерв страдает, место компрессии становится отечным, красным и болезненным.
Мышечные судороги и слабость в месте локализации защемления. Возникновение чувства покалывания.
Симптомы, характеризующие защемление нерва, имеют свойство усиливаться во время ночного отдыха. То же самое происходит при сильном кашле, смехе, чихании и даже просто при повышенном волнении. При онемении конечностей, боль может несколько угасать. Переохлаждение, напротив, приводит к усилению болезненных ощущений.
Причины защемления нерва
Чаще всего защемление нерва происходит по причине обострения остеохондроза (дегенерация хрящей межпозвоночных дисков): зазор между позвонками сужается и нервные ответвления защемляются. Гипертонус (спазмирование) мышц лишь усугубляет патологический процесс, доставляя человеку ещё больший дискомфорт.
Когда спазмированные мышцы защемляют нервы, страдают также и кровеносные сосуды. Это не только причиняет боль, но и ухудшает кровообращение, работу внутренних органов и головного мозга. Если защемление длится продолжительное время, нервные ткани могут отмирать и чувствительность отдельных частей тела и участков кожи может пропадать. Иногда защемленный нерв может воспаляться. В частности, это происходит при радикулите.
В качестве других причин, вызывающих защемление нерва можно выделить следующие:
Неловкое движение, совершенное со слишком высокой скоростью и резкостью.
Резкая нагрузка на любой отдел позвоночника, после длительного его нахождения в состоянии покоя.
Любая разновидность травмы – ушибы, падения, вывихи, переломы, подвывихи и пр.
Дефекты позвоночника, врожденного и приобретенного характера.
Восстановительный период после любой операции.
Нарушения в гормональной сфере.
Болезни, носящие инфекционную природу.
Остеохондроз позвоночника и осложнения этой болезни, такие как грыжа и протрузия дисков.
Спазмированность мышц в следствии множества причин.
Смещение позвонков.
Избыточная масса тела.
Растущая опухоль, которая может быть локализована в любом месте.
Существует дополнительные факторы риска, которые приводят к тому, что защемление нерва происходят у человека чаще, чем у остальных людей: это наследственная предрасположенность, усиленные физические нагрузки, неправильная осанка, женский пол, период вынашивания плода.
Что делать при защемлении нерва?
При возникновении подозрения на защемление любого нерва стоит обратиться за помощью в медицинское учреждение. Самостоятельное лечение с использованием народных средств может лишь усугубить ситуацию и привести к развитию осложнений. Врач сможет разобраться в причинах, приведших к возникновению компрессии определить тактику лечения. Важно строго придерживаться рекомендаций, данных доктором.
Знание того, каким образом происходит диагностика защемления нерва, поможет чувствовать себя увереннее на приеме у врача.
Лечение защемления нерва

В первую очередь врач должен точно установить диагноз. Для этого чаще всего используется МРТ той области, на которую человек предъявляет жалобы. Иногда проводится рентгеновское исследование, которое даёт возможность визуализации защемления нервов в любом отделе позвоночника. Рентген используют при подозрении на пережатие нервов костями, а МРТ при подозрении на то, что нерв был подвержен компрессии мягкими тканями. К тому же оно позволяет определить состояние внутренних органов и наличие осложнений, которые могли появиться при защемлении нерва.
Чаще всего лечение защемления нерва не представляет собою сложности, а результаты его проявляются уже после первого лечебного сеанса. Для лечения применяют иглоукалывание, мануальную терапию и точечный тибетский массаж. Благодаря этому удается быстро снять спазмы мышц, восстановить правильное положение межпозвоночных дисков, освободить защемленные нервные окончания и устранить болевой синдром.
Общие принципы лечения нервов, подвергшихся пережатию, сводятся к тому, что человеку необходимо снять болезненные ощущения, а уже после этого осуществляют устранение причины возникновения подобного состояния. При необходимости человека оперируют.
Что касается обезболивания, то используется как медикаментозное, так и немедикаментозное лечение. Самая распространенная группа лекарственных средств для снятия боли при защемлении нервов – это НПВП. Они позволяют не только снизить порог болевой чувствительности, но и уменьшить имеющееся воспаление. Однако у НПВП есть серьезные побочные эффекты, и в первую очередь – это способность раздражать слизистую оболочку, выстилающую желудок. Поэтому важно использовать препараты этой группы при приеме внутрь только после еды. К тому же НПВП нельзя применять длительное время и превышать дозировку, так как это приводит к усилению всех побочных эффектов. К НПВП относятся вольтарен, аспирин, ибупрофен, нимесулид, мовалис, бутадион и пр.
Если врач диагностировал, что защемление нерва было вызвано спазмом мышц, то для его снятия следует использовать иные лекарственные средства, например, мидокалм. Помогают устранить боль такие физиопроцедуры, как УВЧ, электрофорез, прохождение курса иглоукалывания, новокаиновые блокады, массаж.
Наиболее эффективными вспомогательными методами являются магнитотерапия, электрофорез, парафиновые аппликации.
Не стоит забывать о лечебной гимнастике, комплексы подбираются в соответствии с причиной, вызвавшей компрессию нерва.
Нормализовать обменные процессы в организме поможет приём витаминных комплексов, в частности витаминов группы В.
После того, как был снят болевой синдром, следует приступать к устранению причины, вызвавшей пережатие нерва. Когда защемление возникает в результате болезни, необходимо устранять её соответствующими средствами:
Если причина пережатия и сдавления нерва кроется в травме, то показана как консервативная терапия, так и оперативное вмешательство.
Когда нервы сдавливаются опухолью, то назначается соответствующее лечение у онколога.
Помимо терапевтического воздействия больному необходим покой и постельный режим. Часто боли связаны с тем, что человек длительное время проводит в неподходящей для него позе. Так стреляющие боли в пояснице можно устранить, заменив спальное место на более жесткое и твердое.
Важно придерживаться определенного режима питания. Из ежедневного меню стоит исключить всю жаренную, соленую, пряную и острую пищу.
Если склонность к защемлению нервов вызвана повышенной массой тела, то человеку следует обратиться к диетологу, который поможет снизить вес и избежать возникновения подобной проблемы в будущем.
Результатом грамотного лечения станет:
Снятие болевого синдрома.
Освобождение нерва и восстановление передачи нервных импульсов.
Снятие воспалительного процесса, если таковой имеется.
Восстановление нормального кровообращения в поврежденном участке.
Отсутствие рецидивов защемления нервов.
Профилактика развития болезней.
Улучшение состояние, повышение работоспособности, восстановление качества жизни.
Повышение двигательной активности.
Если нет возможности сразу же отправиться на приём к доктору, то при подозрении на защемление нерва, стоит принять обезболивающее средство и уложить человека на ровную твердую поверхность. После следует вызвать медицинского работника на дом или доставить пострадавшего в больницу самостоятельно.
Стоит понимать, что защемление нерва – это не временное состояние организма, которое способно пройти самостоятельною. Даже после того, как боли будут устранены, причина защемления должна быть выяснена. При отсутствии терапевтического воздействия, пережатие нервов может привести к серьезным осложнениям и необходимости хирургического вмешательства.
Строение нервной системы очень сложное, поэтому самолечение недопустимо. Терапию должен осуществлять только врач-невролог.
Как снять боль из-за седалищного нерва за 2 минуты?
Профилактика защемления нерва
К профилактическим мероприятиям защемления нерва, можно отнести следующие:
Нормализация веса. Именно от его избытка в первую очередь страдает позвоночник, развиваются грыжи, происходит уплотнение межпозвонковых дисков и как результат – возникает защемление нервов.
Исправление осанки. От того, на сколько правильная у человека осанка, зависит не только частота возникновения защемлений, но и здоровье позвоночника и всех внутренних органов в целом. Позаботиться об этой мере профилактики стоит с самого детства.
Повышение двигательной активности. Особенно это актуально для людей, ведущих малоподвижный образ жизни с преимущественно сидячей работой.
Избавление от одностороннего давления на позвоночник, например, ношения сумки на одном плече. Стоит помнить, что защемление нерва может возникнуть не только на фоне отсутствия движения, но и при однобоком воздействии.
Избегание травмоопасных ситуаций и соблюдение техники безопасности на рабочем месте.
Необходимо стараться не совершать резких движений после длительного нахождения в состоянии покоя.
Правильное обустройство спального места, приобретение ортопедических принадлежностей для отдыха (матрасов и подушек).
Своевременное обращение к врачу, не только при возникшем защемлении нерва, но и при появившихся болях в позвоночнике.
Соблюдая эти профилактические меры, можно несколько снизить риск возникновения защемления нервов.
Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник

Рассказывает специалист ЦМРТ
Кабизулов Владислав Сергеевич
Невролог • Мануальный терапевт
Дата публикации: 17.02.2018
Дата проверки статьи: 04.06.2019
Невралгия — поражение нервов. Например, воспаление, раздражение, ущемление, которое сопровождается изматывающим болевым синдромом. Болезнь развивается на фоне переохлаждения, нахождения на сквозняке, перенесённой травмы, инфекционного заболевания организма или сильной интоксикации.
Невралгия сопровождается приступами острой боли. Они развиваются внезапно или после воздействия раздражителя. Например, болевой прострел может запустить чистка зубов, прикосновение к области иннервации поражённого нерва, разговор или пережевывание пищи.
Цитата от специалиста ЦМРТ
Невралгия — это обиходный термин. Сейчас от него отходят и чаще применяют термин «нейропатия» — то есть страдание нерва. Имеется в виду нерв как структурная единица периферической нервной системы. То есть той системы, которая находится удаленно от центра управления головного мозга или, если говорить о черепных нервах, анатомически близко к нему, но как отдельная структура.
Основной признак болезни — сильнейшая боль, которая развивается внезапно, как прострел. Она пронизывает поражённый участок, сопровождается сильным жжением. Локализация болевых ощущений зависит от поражённого нерва:
- при невралгии тройничного нерва пациента беспокоит сильный зуд носа и лица, который сменяется приступом боли, охватывающей лицо
- при поражении межрёберного нерва болевые ощущения проходят между ребрами, опоясывают туловище и усиливаются при чихании, кашле и даже во время дыхания
- если поражённым оказался наружный кожный нерва бедра, развивется сильная боль в наружной поверхности бедра, поражённый участок зудит и жжет
- для воспаления или ущемления языкоглоточного нерва характерны приступы боли в глотке с иннервацией в ухо и нижнюю челюсть
Невралгия может развиться на фоне любых поражений нервов: воспалений, защемлений, инфекций. К основным причинам развития болезни относят:
- растяжения и разрывы нерва вследствие перенесённых травм при ударах, падениях, автомобильных авариях
- переохлаждение и длительное нахождение на сквозняке
- болезни опорно-двигательного аппарата, в том числе межпозвоночные грыжи, грудной спондилез, остеохондроз и другие, при которых поражённые участки позвоночника приводят к раздражению нерва
- дисфункция суставов при артрозе
- нарушения осанки, искривления позвоночника, деформация грудной клетки, нарушения прикуса
- доброкачественные и злокачественные новообразования, которые прорастают из нервов или недалеко от них и приводят к их сдавлению
- воспаления и инфекционные заболевания. Например, кариес, герпес и другие
Невралгию классифицируют в зависимости от того, какой нерв поражён:
Невралгия языкоглоточного нерва. Встречается очень редко, развивается из-за атеросклероза, заболеваний ЛОР-органов, острых и хронических интоксикаций. В большинстве случаев носит идиопатическое происхождение, то есть достоверно установить причины ее развития не удается. Сопровождается сильнейшей болью, которая возникает в корне языка и распространяется на мягкое небо, глотку, миндалины, ухо.
Невралгия затылочного нерва. Развивается из-за раздражения и сдавления волокон затылочного нерва из-за травм, опухолевых процессов, переохлаждения или по идиопатическим причинам. Проявляется нестерпимой пульсирующей болью в голове, которая многократно усиливается при малейших движениях головой, доставляет мучения при кашле и чихании и может провоцировать рвоту.
Невралгия тройничного нерва. Этот вид поражения провоцируют травмы лица, воспалительные процессы в пазухах носа, заболевания ротовой полости и неправильный прикус. Для невралгии тройничного нерва характерна приступообразная простреливающая боль в лице, которую может спровоцировать прикосновение, разговор, принятие пищи или чистка зубов.
Межрёберная невралгия. Характерна для остеохондроза грудного отдела позвоночника, реже сопровождает перенесённые травмы, онкологические новообразования, сильные переохлаждения и интоксикации. Дает о себе знать опоясывающей болью в области спины и между ребрами, из-за которой пациент не может согнуться и повернуть туловище — ему приходится удерживать вынужденное положение.
Невралгия седалищного нерва. Воспалительный процесс в седалищном нерве, который начинается от нервных корешков поясничного отдела спинного мозга и проходит через область ягодиц по задней поверхности ноги. Развивается из-за грыж межпозвоночных дисков, опухолей, болезней и инфекций позвоночника. Проявляется болью в задней поверхности бедра и голени, снижением чувствительности и двигательной активности конечности.
Диагностика
Диагностикой невралгии занимается врач-невролог. Специалист записывает жалобы пациента, проводит осмотр и ощупывает пациента, чтобы определить триггерные точки. По локации и характеру болевых ощущений врач исключает заболевания со схожей симптоматикой. Например, ишемическую болезнь сердца, стенокардию, болезни органов пищеварительной системы. При необходимости уточнить диагноз рекомендуют пройти рентгенографию, магнитно-резонансную или компьютерную томографию.
Поставить точный диагноз можно с помощью таких методик:
- Осмотр у невролога. Врач анализирует жалобы пациента, собирает анамнез, осматривает больного и проводит пальпацию болезненных точек. Также узнаёт, как долго длятся симптомы, были ли травмы и имеются ли хронические заболевания.
- Лабораторные анализы крови. Помогают обнаружить воспаления, определяют уровень глюкозы, лейкоцитов, эритроцитов в крови.
- Исследования сердца. Электрокардиография позволяет оценить активность работы сердца, исключить сердечные паталогии при болях в груди.
- Исследования желудка. Гастродуоденоскопия помогает выявить или исключить заболевания желудочно-кишечного тракта при сильных болях в области груди и живота.
- КТ и МРТ. При невралгии томография показывает очаги поражения, определяет локацию и распространение болезни.
Цитата от специалиста ЦМРТ
Очень важно собирать анамнез. У одной моей пациентки не было невралгии, у нее была нейропатия лицевого нерва. Это проявилось слабостью мимических мышц и перекосом лица. Молодая девочка — для нее это катастрофа. В процессе разговора она вспомнила, что совсем недавно она переболела ветрянкой. Оказалось, что у нее осложнение герпетического генеза. Это могло быть даже не из-за вируса, который вызывает ветрянку. Иногда бывает, что одновременно просыпаются два вируса: один вызвал ветрянку, а другой — поражение нерва. Я назначил пациентке противовирусную терапию полноценным курсом в необходимых дозах. Через неделю у нее проявился положительный эффект, а через месяц она поправилась.
Лечение невралгии
Эффективный курс лечения невралгии должен быть комплексным и включать мероприятия, направленные на купирование боли и устранение сопутствующих симптомов, а также лечение первопричины поражения нерва. Невролог назначает пациенту обезболивающие препараты, противовирусные и антибактериальные средства, остеопатию, лечебную физкультуру и массажи.
Чтобы вылечить невралгию, врачи индивидуально подбирают курс лечения с приёмом медикаментозных препаратов, физиотерапевтическими процедурами, а в тяжёлых случаях — оперативным вмешательством.
Массаж
В качестве лечебной и профилактической меры эффективен массаж при невралгии. Обычно применяют точечный массаж — специальные техники воздействуют на болевые и триггерные точки, восстанавливают кровообращение, снимают боль, воспаления и напряжение. Можно делать общий массаж, но он противопоказан во время беременности — может вызвать ранние роды. Мануальную терапию используют для того, чтобы максимально расслабить напряжённые мышцы, снизить тонус, уменьшить сдавление нервных волокон.
Физиотерапия при невралгии
Физиотерапевтические процедуры применяют обычно в комплексе с основными методами лечения. Больным назначают такие физиопроцедуры:
Электрофорез — поступление обезболивающих и противовоспалительных препаратов в кровь при помощи слабых разрядов тока.
Дарсонваль — действие высокочастотного тока слабой мощности, которое помогает восстановить питание клеток и ускорить их регенерацию.
Магнитотерапию — низкочастотная стимуляция регенерации мягких тканей и нервных клеток для снятия отёков и болезненности.
Медикаментозное лечение
Одним из самых эффективных способов лечения болезни считается лекарственная терапия. Лекарства используют в виде таблеток, витаминов, мазей, уколов. Перцовый пластырь хорошо снимает болевой синдром, устраняет отёки и воспаления, капельница предназначена для получения более быстрого эффекта благодаря высокой биодоступности.
Какие лекарства используют в лечении:
Обезболивающие таблетки. При невралгии назначают анальгетики с активным действующим компонентом анальгина или парацетамола. В тяжёлых случаях делают уколы с обезболивающими препаратами.
Противосудорожные препараты. При невралгии важно остановить спазмы и судороги, которые провоцируют боль и сдавливают нервы. Антиконвульсанты блокируют активные нервные клетки и стабилизируют мышечный тонус.
Нестероидные противовоспалительные препараты. Снимают воспаления, рассасывают отёки, устраняют боль, а также оказывают жаропонижаюший эффект.
Врачи активно применяют при невралгии обезболивающие, противовоспалительные мази. Обычно мази и гели сделаны на основе диклофенака, который впитывается в кровь через кожу и быстро снимает боль, воспаления, отёки.
Другие методы лечения
Иглоукалывание. Физиопроцедура направлена на восстановление рефлексов, ослабление спазмов, нормализацию кровообращения в поражённых местах.
Мануальная терапия. Воздействие руками на определённые точки тела смягчает болезненные ощущения и расслабляет мышцы.
Банки. Вакуумный способ помогает «вытянуть» из организма все вредные вещества, которые провоцируют болевой синдром.
Компрессы. Применяют с лекарственными мазями и настройками — анальгезирующими, противовоспалительными, противосудорожными.
Пиявки. Дополнительный метод лечения и профилактики, который позволяет быстро и безболезненно снять боль, воспаление, мышечное напряжение.
Лечебная гимнастика при невралгии помогает развить выносливость, тренировать мышцы и развить устойчивость организма к болезненным ощущениям. ЛФК назначают как в комплексе с препаратами, так и отдельно в виде зарядки или йоги. Какие упражнения можно выполнять:
- Лёжа на спине, вытягивайте руки вверх, ноги — вниз.
- Согнув ноги в коленях, поднимайте туловище, опираясь на стопы и руки.
- Соединив ноги, подтяните их к себе, чтобы коснуться коленями груди.
- Делайте неглубокие приседания. Можно держаться за опору, чередовать с прыжками.
- Лёжа на животе, одновременно поднимите вверх ноги и руки, задержите на 30 секунд.
- Наклонитесь левой стороной тела и рукой, правая рука и лицо смотрят вверх. Задержитесь на 10-20 секунд, повторите с другой стороны.
Без своевременного лечения невралгия ухудшает общее эмоциональное состояние человека, который страдает постоянными приступами боли. Также заболевание может спровоцировать ряд серьёзных осложнений:
- хроническую боль в области иннервации поражённого нерва, которая снижает качество жизни и не дает свободно двигаться и полноценно работать
- ощущение слабости, скованности в поражённой области
- пневмонию, дыхательную недостаточность, остановку дыхания
От чего возникает невралгия?
Невралгия развивается из-за сдавливания нервных волокон, которые впоследствии раздражаются и вызывают боль. Сдавление нервов происходит при остеохондрозе, искривлении осанки, мышечных спазмах, травмировании позвоночника и грудной клетки, гормональных нарушениях, переохлаждении, недостатке витамина B.
Чем опасна невралгия?
Невралгия грозит ухудшением общего состояния здоровья, появлением постоянных болей в мышцах, суставах и всём теле. Если не лечить заболевание, боль переходит в хроническую и не поддаётся лечению.
Сколько лечится невралгия?
Длительность лечебного курса зависит от индивидуальных особенностей организма, стадии развития болезни, способа лечения. Если соблюдать все рекомендации лечащего врача, возможно избавиться от заболевания за 1–2 месяца. В некоторых случаях лечение длится до 6–8 месяцев.
Можно ли греть невралгию?
Самостоятельно лечить невралгию прогреванием категорически запрещено — так можно ухудшить состояние, увеличить размер отёка или воспаления, что усилит симптомы. Врачи подбирают виды прогревания индивидуально после диагностики поражённого места.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
