Опасно ли защемление седалищного нерва

Защемление седалищного нерва – неприятность, которая может произойти неожиданно или быть спровоцирована различными факторами. В любом случае заболевание мешает привычному ритму жизни. Недуг ишиас, симптомы и лечение которого будут рассмотрены подробно в данной статье, чаще всего его диагностирует у людей старше 30 лет.
Общие сведения
Неблагоприятные условия труда, пренебрежение заботой о своем здоровье, беременность: все это может стать предпосылкой к развитию защемления или воспаления седалищного нерва. Вред нашему здоровью наносит также сидячая работа, если она не чередуется с физическими нагрузками. Этот фактор также частая причина ишиаса.
Для понимания, что это такое ишиас, обратимся к некоторым фактам из анатомии. Являясь самым крупным и длинным нервом, седалищный нерв спускается от пояснично-крестцовой области, иннервируя коленный и тазобедренный сустав. Доходя до колена, он разделяется на большой берцовый и малый берцовый нервы.
Причины воспаления
Повредить крупнейший нерв в организме не так просто ведь он расположен очень глубоко в теле человека. Но тем не менее это происходит довольно часто. Защемить нерв можно как справа, так и слева. Причинами ишиаса являются:
- Инфекции.
- Переохлаждения.
- Отравления.
- Травмы физические.
- Патологии позвоночника.
Оперативное вмешательство, когда происходит сдавление опухолью, попадание инородного предмета в нерв либо отравляющего вещества.
Ишиас может проявиться как посттравматический синдром, например, при сильном ушибе. Из-за поражения или воспаления нервных окончаний, у больных возникает проблема с движениями нижних конечностей. Они не могут выполнять привычные действия.
Степени ишиаса:
Острая.
После травмы или резких изменений состояния позвоночника. Именно в этом случае происходят опасные приступы, когда больной сам не может дойти до врача.
Мягкая.
Характеризуется в основном тем, что развивается постепенно, из хронических заболеваний.
Иногда люди не замечают развитие ишиаса, списывая периодически возникающие боли и дискомфорт на проявление усталости. Человек не меняет привычный образ жизни, продолжая работать в прежнем режиме, нагружая поясницу. Но заболевание при этом прогрессирует.
Психосоматика болезни связана с тем, что человека поражает страх за будущее, за свое имущество и блага. Он боится стресса, который может произойти из-за потерь. Такая тревога сказывается на здоровье.
Беременность и ишиас
Защемление седалищного нерва при беременности обосновано. Это бывает, если плод слишком тяжелый и давит на близлежащие органы. Причиной болезни могут быть и излишние килограммы будущей матери. Поэтому женщинам рекомендуется придерживаться диеты для беременных.
Симптомы заболевания
Заболевание ишиас, симптомы которого выражены довольно ярко, характеризуется в первую очередь болью. Она может быть как сильной, так и ноющей, сопровождаться покалыванием и онемением.
В основном боли резкие, простреливающие, приступообразные. Некоторым пациентам подобные ощущения напоминают удары ножом или током, настолько они сильны, терпеть их невыносимо. Ноющие боли более характерны для развивающегося заболевания, причиной которого служат инфекции.
Боль пациентом ощущается в разных местах: бедре, ягодице, пояснице, голени, подколенной ямке. Обычно она спускается по ходу нерва.
Часто пострадавший не может разогнуться, что при наклоне сделать легче. На ногу, где поражен седалищный нерв, больно опираться. Трудно проявлять даже небольшую физическую активность.
Для ишиаса характерно появление отека и покраснения в поврежденной области, а также повышение температуры тела до 38 градусов. Нужно отметить, что слабость, онемение, ощущение «бегающих мурашек» в болезненном месте может сохраняться годами.
Несмотря на сильные боли, некоторые люди долго терпят боль. Но врачи советуют не дожидаться всех проявлений ишиаса, не затягивать с лечением, а обращаться за помощью даже при малейшем дискомфорте. Ведь болезнь не только снижает качество жизни, но и может быть чревата краткосрочными и отдаленными последствиями.
Диагностика
Проблема диагностики заключается в том, что ишиас легко спутать с растяжением или перенапряжением мышц. При таких поражениях возникают болевые ощущения похожего характера.
Первоначально проводят осмотр. Основополагающим для определения ишиаса является болевой синдром. Он часто является единственным проявлением ишиаса.
Методом пальпации врач оценивает состояние мышц. Этим способом возможно определить есть ли мышечные спазмы. Также станет понятно, если имеют место нарушения кожной чувствительности.
Для недуга характерно проявление снижения определенных рефлексов, таких как ахиллового сухожилия и коленного рефлекса. Слабость в мышцах голени и стопы наружной стороны правой или левой ноги — также частый признак ишиаса.
Еще один распространенный способ определить защемление или воспаление седалищного нерва – согнуть ногу пациента в бедре и колене (в положении лежа). Если при этом конечность попытаться направить внутрь, пациенту становится больно в районе пояснично-крестцового отдела. Это метод имеет название метод Ласега.
Для диагностики заболевания применяют МРТ позвоночного отдела, а также рентген. Рентгенография позволит выявить причину заболевания, если ей стал остеохондроз или радикулит. Часто ишиас – последствие остеохондроза. Но бывает, что причина кроется в таких заболеваниях как грыжа межпозвоночных дисков, опухоли или таких болезнях, как, к примеру, ВИЧ. В этом случае врач назначит МРТ.
Методы лечения
Грамотное лечение ишиаса – то, чем нельзя пренебрегать при первых признаках болезни. Но к какому врачу обращаться, если есть подозрение на ишиас? Как лечить заболевание определяет специалист невролог. Но это может сделать и терапевт. Также нелишним будет обратиться за помощью к мануальному терапевту. Комплексный подход к лечению позволит избавиться от недуга быстро.
Если боли беспокоят уже давно, назначаются консультации сосудистого хирурга и ревматолога. Также врач должен обратить внимание на сопутствующие заболевания, например, диабет. В этом случае характер лечение может быть изменен.
Перед тем как доктор выпишет лечение, нужно до него добраться, а при остром приступе ишиаса это не всегда возможно. Простреливающие боли могут застать врасплох. Важно знать, что делать в таких случаях, и какие медикаменты должны быть дома.
Первая помощь
- Ограничить движения.
- Лечь на твердую поверхность. Если рядом есть люди, нужно заручиться их помощью. Важно разгрузить спину. Под ноги нужно подложить подставку либо подушку.
- Обернуть спину теплым платком или шарфом область поясницы.
- Выпить обезболивающий препарат.
Какие лекарства придут на помощь при ишиасе.
Спазмолитики
Препараты «Найз», «Ношпа», «Спазмалгон», «Брал» помогут уменьшить боль или вовсе ее ликвидировать.
Антигистаминные препараты
Способствуют обезболиванию, воспрепятствуют раздражению на коже, а также успокоят. Это «Супрастин», «Зиртек».
От отеков рекомендуется «Фуросемид». Однако в период обострения препарат принимать не следует.
Противовоспалительные препараты
Существуют в виде мазей, таблеток. Ишиас зачастую имеет воспалительную природу, поэтому назначение таких лекарств оправдано. К ним относятся «Диклофенак», «Вольтарен».
Лечение защемления седалищного нерва состоит из 3х этапов
- Терапия лекарствами.
- ЛФК, массаж, мануальная терапия.
- Физиопроцедуры, рефлексотерапия.
- Медикаментозное лечение
В первую очередь врач пропишет лечение медикаментами, которые снимут болевой синдром. Это нестероидные противовоспалительные препараты. Некоторые из них можно купить без рецепта (например, «Аспирин»), другие отпускаются только по назначению врача («Толектин», «Мотрин», «Мовалис»). Прописываются и миорелаксанты, оказывающие расслабляющий эффект («Диазепам», «Сирдалуд»).
Антибиотики выписывают в том случае, если болезнь появилась из-за какой-либо инфекции. Чаще назначают таблетки с широким спектром действия. Сколько по времени их нужно пить определит врач.
Иногда в терапии применяют стероиды, но только в случае, если лечение нестероидными средствами не подействовало. Процедура проводится с помощью инъекций опытным врачом.
В самом крайнем случае может быть назначено лечение препаратами, содержащими опиум и морфий. К такой практике прибегают только при самой тяжелой стадии болезни.
Чтобы укрепить организм врачи рекомендуют принимать витамины и витаминные комплексы.
- Витамины группы B (B1, B2, B3). Они способствуют уменьшению боли.
- Витамин С, Е обладает противовоспалительным действием.
- Укрепляет кости витамин D.
- Для костной ткани полезно принимать кальций, магний, медь, фосфор, селен.
- Медикаменты прописываются в острую фазу заболевания, после нейтрализации болей, связанных с ишиасам, можно приступить к расширению лечения.
ЛФК, массаж, мануальная терапия
Мануальная терапия — прерогатива опытного специалиста по назначению лечащего врача, который имеет специальный диплом.
Занятия по лечебной физкультуре должны проводиться по следующим правилам:
- Не нужно переусердствовать в совершении упражнений. Движения должны быть плавными, медленными.
- Нагрузку следует увеличивать постепенно. Начать следует с самых простых упражнений.
- Как выполнять те или иные движения, научит инструктор ЛФК.
Массаж считается наиболее безопасным методом лечения. Он бывает разных видов:
- лечебный (баночный, точечный);
Благоприятно воздействует на позвоночник, на нервную систему, назначается и при профилактике неврита
- расслабляющий (рекомендуют в основном при появлении острой боли).
Физиопроцедуры, рефлексотерапия
Среди физиотерапевтических процедур назначается:
- УВЧ;
- лечение парафином;
- магнитотерапия;
- электрофорез.
Магнитные волны, тепло и ток помогают снять отеки, способствуют улучшению кровообращения.
Рефлексотерапия представляет собой воздействие на определенные точки. Разновидность процедуры — иглоукалывание.
Широкое распространение в борьбе с ишиасом получили аппликаторы Лепко и Кузнецова. Они являются неплохой альтернативой иглоукалыванию. Находящие на их поверхности шипы воздействуют на биологически активные точки. Однако, несмотря на эффективность людям с высоким порогом чувствительности их применение может доставить боль и дискомфорт. Изделия продаются в виде ковриков, валиков, поясов.
Внешний вид аппликатораРаспространенные рецепты народной медицины
- Ванны (Рекомендуются для общего укрепления иммунитета, расслабления мышц. Популярны хвойные ванны).
- Компрессы (Популярен компресс с мякотью черной редьки и из ржаного теста, а также из капустного листа).
- Растирание больного места с помощью барсучьего или медвежьего жира, а также растирание скипидаром.
- Для остановки воспалительного процесса рекомендуют отвары ромашки, берёзовых почек, конского каштана.
- Терапия нагретыми камнями (альтернатива лечения парафином).
- Баня (нужно парить больное место березовым веником).
Физические упражнения при защемлении седалищного нерва
Физические упражнения, как и народные способы лечения нерва, рекомендованы на стадии реабилитации. В это время важна регулярность нагрузок. Но в то же время они не должны быть большими.
Хороший комплекс упражнений для восстановления активности конечностей после ишиаса представлен Бубновским. Это упражнения «велосипед», полуприсед с опорой, вращение бедрами. Существует даже тренажер Бубновского, на котором можно заниматься с инструктором.
Важно! После наступления улучшений, нельзя резко прекращать упражнения. Профилактические мероприятия нужно делать каждый день. Пусть это будет хотя бы элементарная зарядка.
Запреты
Некоторые вещи делать при ишиасе не рекомендуется.
- Важно понимать – то, что назначается врачом в период ремиссии (то есть, когда пациент пошел на поправку), нельзя делать в момент обострения заболевания. В это время нужно соблюдать постельный режим.
- При лечении ишиаса не рекомендуется спать на мягком матрасе, он должен быть средней жесткости.
- Заниматься самолечением на первой стадии болезни. Методы терапии должен обязательно скорректировать врач.
- Беспорядочно питаться. Рацион должен содержать необходимые витамины. На период лечение рекомендовано диетическое питание.
Последствия ишиаса
Восстановление седалищного нерва в основном проходит успешно. На это направлен целый комплекс терапевтических мероприятий. Часто заболевание удается вылечить надолго и даже навсегда.
Если нерв повреждён не сильно, выздоровление наступает через пару недель, при этом не нарушается двигательная активность. Если происходит сильный ушиб, его последствием может быть кровоизлияние, при котором поражается внутренняя оболочка нерва.
Однако бывают более серьезные случаи, когда защемление приводит к опасным осложнениям. Это случается чаще всего тогда, когда болезнь запущена. Если дело дошло до разрыва нерва, уже сложно что-то сделать для восстановления его работы. Происходит гибель нейронов, распад миелиновых волокон. Вскоре начинают атрофироваться и мышцы. Самые тяжелые случаи поражения нерва могут привести к инвалидности.
Профилактика заболевания
Чтобы не допустить защемления седалищного нерва, полезна растяжка позвоночного столба и его систематическое укрепление. Для поддержания правильного положения позвонков, нужно делать специальный комплекс упражнений. А также:
- контролировать осанку, делать упражнения для ее укрепления; полезна йога, гимнастика;
- если у вас сидячая работа, необходимо периодически делать зарядку; а в свободное от работы время побольше ходить;
- следить за условиями труда (сквозняки, а также опасности, которые могут повлечь травмы – негативные факторы, угрожающие здоровью);
- спать на матрасе средней жесткости;
- вести здоровый образ жизни, включающий правильное питание (не переедать), спорт, физкультура.
Пациенты, страдающие от ишиаса, преимущественно люди преклонного возраста. Однако болезнь может настигнуть любого. Временить с лечением не стоит, чтобы не усугубить ситуацию. А чтобы проблемы с седалищным нервом не появлялись в вашей жизни и не застали врасплох, достаточно просто следить за здоровьем и делать зарядку.
Источник: https://nervivporyadke.ru/
Источник
Общие сведения
Защемление седалищного нерва (компрессия) представляет собой синдром его сдавления окружающими тканями, характеризующийся специфическим симптомокомплексом с двигательными, болевыми и трофическими расстройствами в зоне иннервации. Поскольку седалищный нерв является самым крупным периферическим нервом, в том числе и по протяженности (рис. ниже) его защемление может происходить на различных уровнях.
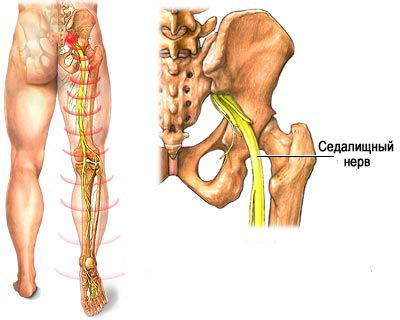 Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Компрессионные расстройства седалищного нерва наиболее часто обусловлены вертебральным фактором, то есть, патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба (грыжа межпозвоночного диска, стеноз спинномозгового канала, остеохондроз, спондилолистез и др.).
Однако, в ряде случаев компрессия седалищного нерва обусловлена экстравертебральным фактором — ущемлением нерва между спастически сокращенной грушевидной мышцей и крестцово-остистой связкой (рис. ниже) или при другом варианте развития седалищного нерва (при прохождении нерва непосредственно через мышцу) — сдавлением седалищного нерва измененной грушевидной мышцей.
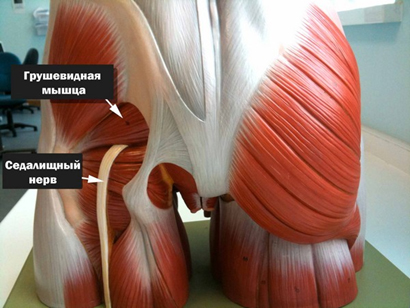
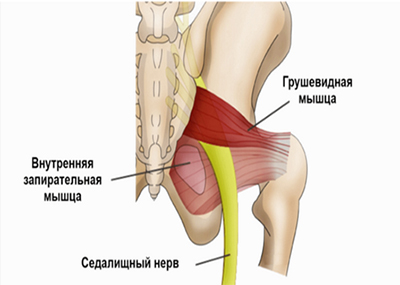
Компрессия седалищного нерва грушевидной мышцей происходит по механизму туннельного синдрома и формирует специфические клинические проявления, которые включены в понятие «синдром грушевидной мышцы», а в быту — «защемление нерва в тазобедренном суставе», что и является предметом этой статьи. Под туннельной невропатией понимают поражения периферического нерва не воспалительного генеза, развивающиеся под влиянием компрессии и ишемии.
Патогенез
В основе развития компрессии седалищного нерва при синдроме грушевидной мышцы чаще всего лежит рефлекторный фактор, возникающий вследствие развития отека клетчатки между крестцово-остистой связкой и сокращенной (спазмированной) грушевидной мышцей, что вызывает раздражение седалищного нерва. Постоянно выделяемые при спазме грушевидной мышцы гистамин, простагландин, брадикинин способствуют развитию воспалительного процесса и формированию порочного круга «спазм — боль — воспаление».
Классификация
Выделяют:
- Первичную компрессию седалищного нерва, обусловленную поражением непосредственно мышечной ткани (травмы различного генеза, физические перегрузки).
- Вторичные — обусловлены патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба, тазобедренных суставов, заболеваниями органов таза.
Причины
Причинами развития стойкого патологического спазма грушевидной мышцы и изменений в ней (утолщение ее брюшка) могут быть:
- Миофасциальный болевой синдром, обусловленный травмами различного вида (неудачные инъекции лекарственных веществ, ушиб/растяжение мышц таза).
- Хроническая статическая/динамическая перегрузка (пребывание в одной позе длительное время, высокие физические нагрузки на мышцы таза).
- Синдром скрученного таза различного генеза (разная длина нижних конечностей, S-образный сколиоз).
- Блокада функции крестцово-подвздошного сочленения.
- Патология тазобедренного сустава (коксартроз).
- Заболевания инфекционно-воспалительной природы (гинекологические заболевания)/патология урогенитальной зоны, способствующие рефлекторному спазму грушевидной мышцы.
- Переохлаждения области таза.
- Вертеброгенная патология (остеохондроз пояснично-крестцового отдела, пояснично-крестцовые дорсопатии, поясничный стеноз).
Симптомы ущемления седалищного нерва
Все симптомы защемления седалищного нерва можно разделить на локальные проявления и непосредственные признаки компрессии седалищного нерва. Локальные симптомы защемления нерва в тазобедренном суставе проявляются ноющей/тянущей болью в ягодице, крестцово-подвздошном и тазобедренном суставах, интенсивность которой увеличивается при приведении бедра, в положении стоя, полуприседе на корточках, ходьбе, однако в положении сидя/лежа с разведенными ногами боль уменьшается. Синдром грушевидной мышцы часто сопровождают незначительные сфинктерные нарушения, проявляющиеся паузой перед началом мочеиспускания.
Непосредственными симптомами компрессии седалищного нерва в подгрушевидном пространстве и прилегающих сосудов являются:
- Тупые боли в бедре с характерной вегетативной окраской (ощущения зябкости, жжения, одеревенения).
- Иррадиация боли чаще по зоне иннервации большеберцового/малоберцового нервов или же по всей ноге.
- Снижение поверхностной чувствительности, реже — ахиллова рефлекса.
- При преимущественном вовлечении в патологический процесс волокон, формирующих большеберцовый нерв, болевой синдром локализуется в икроножных мышцах голени и усиливается при ходьбе.
При одновременной компрессии седалищного нерва нижней ягодичной артерии отмечается резкий спазм сосудов нижней конечности, что приводит к развитию перемежающейся хромоты с необходимостью для пациента периодически останавливаться во время ходьбы, онемению пальцев и выраженной бледности кожных покровов ноги.
Анализы и диагностика
Диагноз синдрома грушевидной мышцы устанавливается на основе характерных жалоб и клинических тестов, позволяющих выявить специфическую симптоматику заболевания. В качестве инструментальных методов исследования могут использоваться данные электромиографии, компьютерной томографии и магнитно-резонансной томографии, что позволяет выявить характерные миопатические и нейропатические изменения и увеличение размеров грушевидной м-цы.
Лечение, защемления седалищного нерва
Для того, чтобы вылечить защемление нерва в тазобедренном суставе используются методы как медикаментозной, так и немедикаментозной терапии.
Медикаментозное лечение ущемления нерва
Лечение направлено на расслабление мышц, способствующих компрессии нерва и купирование болевого синдрома. Купирование болевого синдрома достигается назначением обезболивающих препаратов-анальгетиков (Анальгин, Парацетамол, Трамал). При более выраженных болях в остром периоде — нестероидные противовоспалительные препараты (Диклофенак, Кетопрофен, Мовалис, Мелоксикам, Фламакс, Диклоберл).
При чрезвычайно интенсивных болях можно назначать препараты с выраженным действием — Трамадол, Дексалгин (уколы внутримышечно). Однако, при назначении нестероидных противовоспалительных препаратов следует помнить об их негативном воздействии на ЖКТ и при наличии соответствующих проблем у пациента назначать коротким курсом селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), не оказывающие значимого влияния на ЖКТ.
В комплексную терапию купирования болевого синдрома в обязательном порядке должны включаться миорелаксанты, предпочтительно центрального действия (Баклофен/Толперизон), что позволяет снизить мышечное напряжение, разрывая сформировавшийся порочный круг при этом заболевании «боль – мышечный спазм – боль».
Обязательный компонент лечения — нейротропные витамины группы В, как в виде отдельных витаминов, так и в виде комбинированных препаратов (Нейробион, Мильгамма). При необходимости для усиления анальгетического действия назначаются лекарства, в составе которых содержатся пиримидиновые нуклеотиды (Келтикан).
Для купирования спазма грушевидной мышцы может проводится ее блокада. Как показывает практика, блокада мышцы является чрезвычайно эффективным методом обезболивания. Для ее проведения используется анестетик (Лидокаин, Прокаин) с кортикостероидами (Дексаметазон/Гидрокортизон).
Как правило, достаточно 3-4 блокад (делать 1 раз в 3 дня). Также, для купирования воспаления, отека и боли могут назначаться глюкокортикоиды в инъекциях непосредственно в брюшко грушевидной мышцы. Особенно эффективно использование двухкомпонентного препарата с выраженным пролонгированным действием (Депос).
Препараты могут использоваться в различных лечебных формах. При невыраженной боли вне острого периода могут широко использоваться кремы, гели и мазь, которые должны обязательно содержать противовоспалительный компонент — кетопрофен/диклофенак (Кетопрофен гель, Диклоран гель, Кетопром гель, Фастум гель, Диклак гель, Вольтарен, мазь Индометацин, Бутадион, крем Ибупрофен). В остром периоде при сильной боли предпочтение следует отдавать внутримышечным инъекциям.
Также рекомендуется назначать препараты нейрометаболической терапии с целью улучшения трофики мышц. Какие уколы делают при защемлении седалищного нерва для нормализации трофики? Как правило, для этой цели назначается Актовегин в/м в комплексе с витаминами группы В, а также пиримидиновыми нуклеотидами.
В случаях перехода острого процесса в хронический, манифестирующий рецидивирующей болью в течении длительного периода для профилактики развития депрессивного состояния требуется назначение антидепрессантов курсом на срок 3-4 месяца (Венлафаксин, Дулоксетин, Амитриптилин).
Немедикаментозное лечение
Проводится в период ремиссии и направленно на местное воздействие на мышцы таза и поясничной зоны (мануальная коррекция таза, миофасциальный релиз, глубокотканный кинезио-массаж, лечебная гимнастика) и коррекцию мышечно-связочного аппарата мышц, задействованных в патологическом процессе (постизометрическая релаксация мышц, миофасциальный релизинг, упражнения на растяжение/расслабление и укрепление мышц).



Массаж при защемлении седалищного нерва (сегментарный, классический, соединительнотканный миофасциальной массаж) является чрезвычайно эффективной процедурой для снятия спазма с мышц и фасций. Широко используется постизометрическая релаксация грушевидной мышцы, в основе которой упражнения на отведение/наружную ротацию бедра, лечебная гимнастика (авторская гимнастика по Уильямсу), лечебное плавание, йога, тренинг на тренажерах, плавание.
Лечение защемления седалищного нерва в домашних условиях
Можно ли, чем лечить и как лечить защемление седалищного нерва и его проявления в домашних условиях — часто задаваемый вопрос на различных форумах. На различных веб-ресурсах при желании можно найти множество видео упражнений при ущемлении седалищного нерва с комментариями авторов, а также приводится специальная зарядка для растяжки мышц таза, которую рекомендуется выполнять. Некоторые их упражнений приведены выше.
Однако, видео не всегда дает полное представление о правильной технике выполнения упражнения при защемлении седалищного нерва в ягодице, поэтому оптимальным вариантом будет посещение кабинета ЛФК, где можно освоить технику упражнений под руководством специалиста и уже потом выполнять их самостоятельно в домашних условиях.
Лекарства
- Препараты с обезболивающим действием (Анальгин, Парацетамол, Дексалгин, Трамадол, Трамал).
- Анестетики (Лидокаин, Новокаин).
- НПВС (Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Диклоберл, Фламакс).
- Селективные ингибиторы ЦОГ-2 (Целебрекс, Нимесулид, Кеторол, Целекоксиб).
- Миорелаксанты (Диспорт, Баклосан, Мидокалм, Толперизон, Баклофен).
- Анестетики (Лидокаин, Прокаин).
- Витамины (В1, В6, В12, Нейробион, Мильгамма).
- Кортикостероиды (Депо-Медрол, Дексаметазон, Депос, Гидрокортизон).
- Препараты нейрометаболического действия (Актовегин, Нейробион).
Процедуры и операции
В остром периоде показаны электрофорез, фонорез, диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. В период ремиссии — массаж, кинезотерапия, лазеромагнитотерапия, светолечение, иглорефлексотерапия, тепловые процедуры (грязи, озокерит), электрофорез АТФ, подводный массаж, ЛФК.
Защемление седалищного нерва при беременности
Защемление седалищного нерва у женщин во время родов и при беременности достаточно частое явление, что обусловлено:
- Существенным увеличением нагрузки на мышечно-связочный аппарат таза, вызванной давлением увеличившейся матки на близлежащие органы и ткани.
- Резким набором собственного веса, особенно при многоплодной беременности.
- Переохлаждением тазовой области.
- Отсутствием физических нагрузок на организм женщины.
Симптомы защемления у женщин в период беременности аналогичны, однако зачастую происходит и одновременное ущемление срамного нерва, что формирует дополнительную симптомы в виде боли в зоне его иннервации (от ануса по всей промежности включая наружные половые органы).
При этом, лечение ущемления седалищного нерва при беременности является более сложным, особенно в остром периоде, когда симптомы ущемления сильно выражены, поскольку врач ограничен в назначении лекарственных препаратов. Поэтому, лечение при беременности проводится крайне осторожно и преимущественно без использования сильнодействующих медикаментов, решение о применении которых решает врач в каждом конкретном случае. Показан массаж для беременных и упражнения на растяжку грушевидной мышцы и мышц бедра (рис. ниже).

Диета
Специально разработанного диетического питания нет.
Профилактика
Профилактика ущемления седалищного нерва включает предупреждение мышечных перегрузок, травматических повреждений мышц таза и крестцово-поясничной области, остеохондроза позвоночника, коррекцию костно-мышечных аномалий нижних конечностей/таза, своевременное выявление и лечение вертеброгенных заболеваний, а также предупреждении рецидивов ущемления путём исключения высоких физических нагрузок, регулярных занятий ЛФК, спортом, прохождения курсов массажа.
Последствия и осложнения
При хронизации процесса болевой синдром может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности.
Прогноз
В целом, при адекватном лечении и реабилитации прогноз благоприятный с полным восстановлением работоспособности, однако, длительность восстановления может варьировать в широких пределах.
Список источников
- Баринов А.Н. Тоннельные невропатии: обоснование патогенетической терапии / А.Н. Баринов // Врач. — 2012. — № 4. — С. 31-37.
- Яхно Н.Н. Невропатическая боль: особенности клиники, диагностики и лечения / Н.Н. Яхно, А.Н. Баринов // Врач. — 2007. — № 3. — С. 16-22.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль. 2003. № 1. С. 5—13.
- Синдром грушевидной мышцы/Романенко В.И., Романенко И.В., Романенко Ю.И.// Международный неврологический журнал. – 2014.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.
Источник
