Острые боли в пояснице отдающие в ногу причины
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Введение
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Причины возникновения болевого синдрома
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
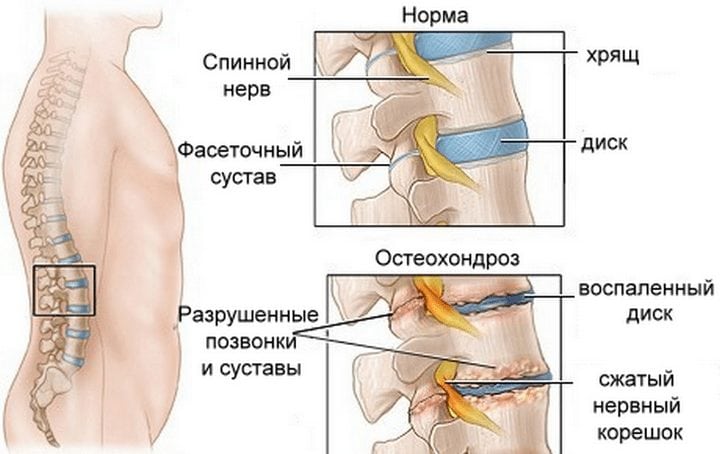
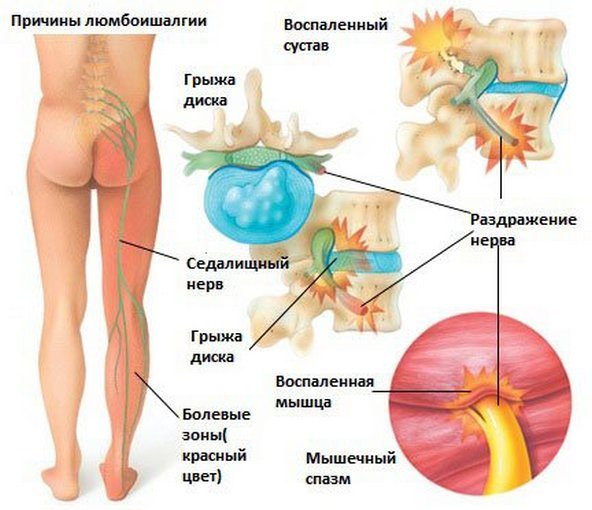
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
Выделяют несколько причин появления корешкового синдрома помимо остеохондроза:
- Травмы позвоночника.
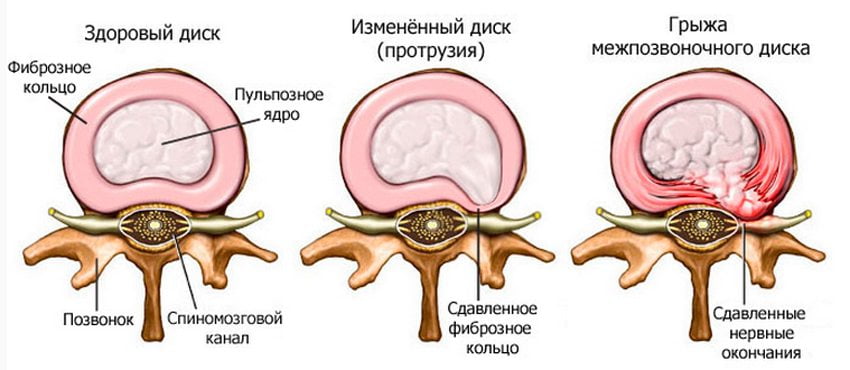
- Грыжи межпозвоночных дисков и их протрузии. Проявляются в выбухании или выпадении некоторых участков межпозвоночных дисков за край позвонков.
- Наследственность.
- Специфические инфекции, приводящие к воспалению. Примером подобных инфекций является туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Люмбалгия
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
- При люмболизации число позвонков уменьшено из-за того, что они срастаются в районе поясницы и крестца.
- При сакрализации количество позвонков увеличивается.
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
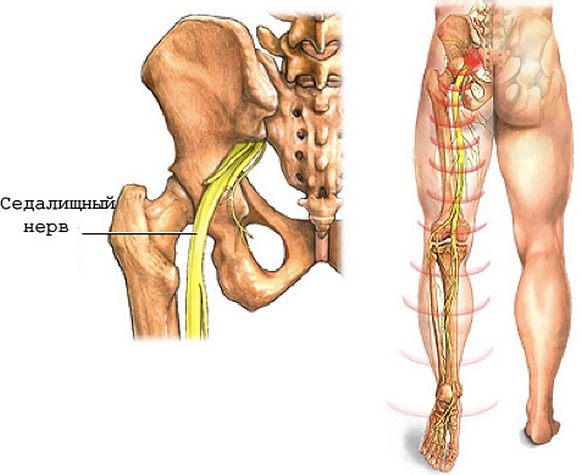
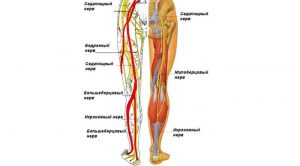
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:
- травмы и некорректное их лечение;
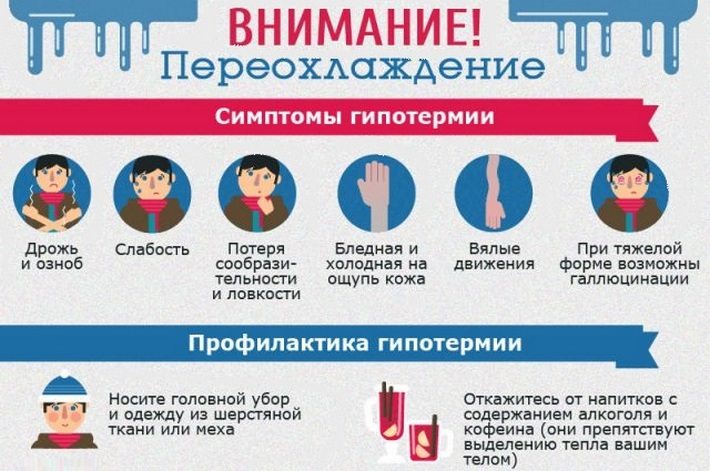
- переохлаждение;
- физические нагрузки;
- прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
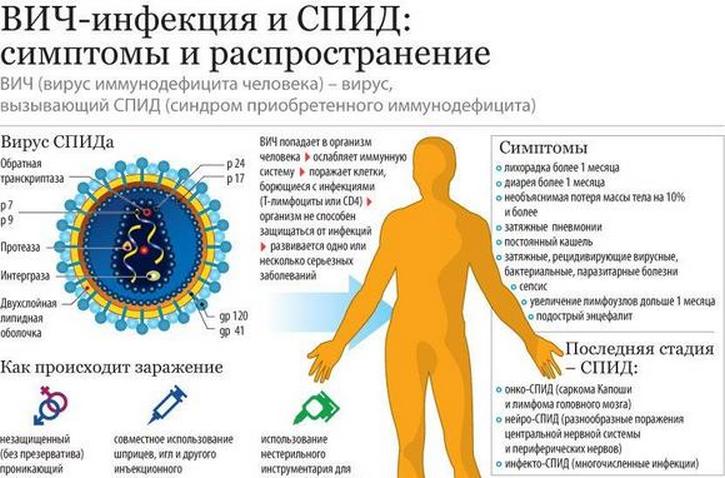
- Тяжёлые инфекционные заболевания (ВИЧ-инфекции).
- Долговременные контакты с ядохимикатами, радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотическими средствами.

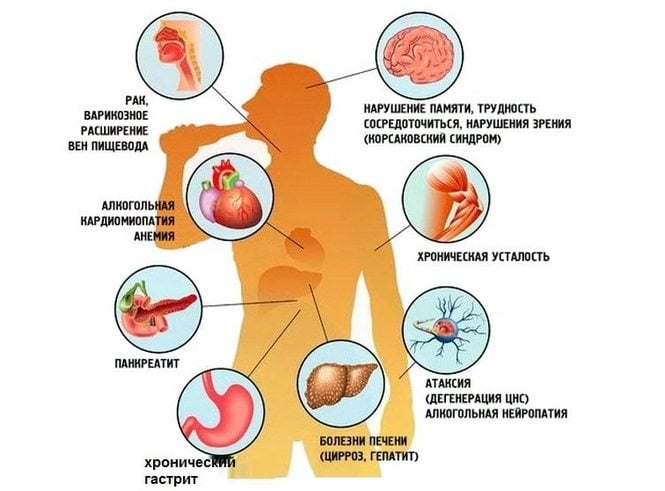
Пагубное воздействие алкоголя на организм человека отражается во многих нарушениях ,что наглядно демонстрирует данная схема
Также данный симптом встречается у беременных женщин, причем достаточно часто. Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
Амбулаторное лечение
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
- Пассивный отдых. Один из самых важных пунктов. Если вас донимают боли в спине, отдающие в правую или левую ногу, необходимо отказаться от любых нагрузок на позвоночник.
- Коррекция питания. Сбалансированная диета предоставит вашему организму необходимые ему питательные вещества. Благодаря устранению клеточного голодания у вас появятся силы для борьбы с болезнью.
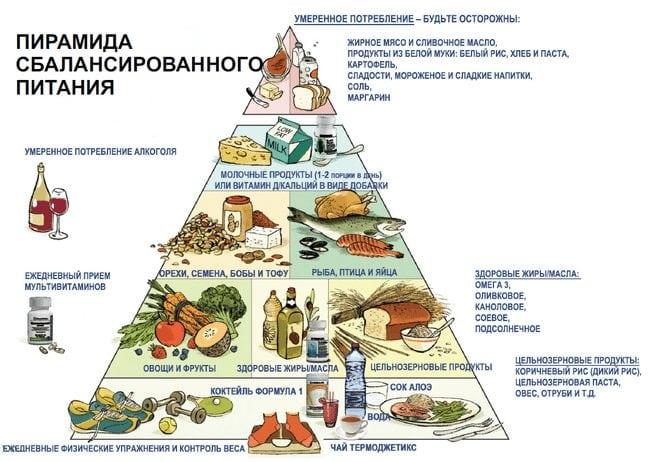
Чтобы скорректировать образ жизни правильно, нужно знать основы сбалансированного питания
- Массажи. Главной задачей массажа становится снятие воспаления и напряжения мышц спины и ног. Массаж улучшит кровоснабжение тканей, что положительно скажется на состоянии здоровья.
- Разогревающие процедуры. Грелки, мази и тёплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка разработают проблемные зоны и улучшат их кровообращение. Внимательно следите за своими ощущениями во время выполнения упражнений: вы не должны чувствовать боли, а при её появлении нужно немедленно снизить степень нагрузки.
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
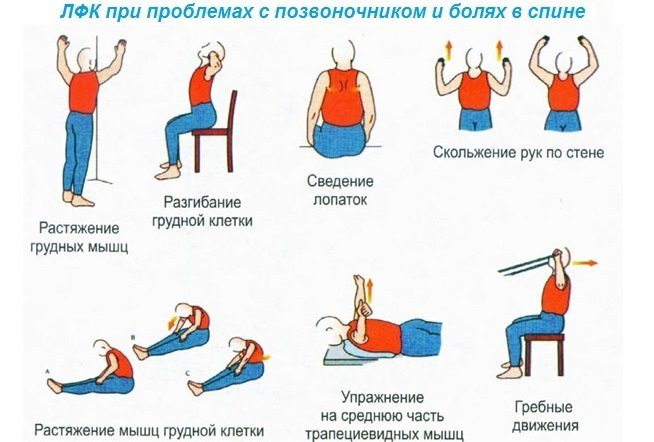
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Профилактика
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
- Регулярные занятия физкультурой. Займитесь йогой, плаванием, пилатесом, больше ходите пешком или просто делайте каждое утро разминку. Бег, степ и другие активные виды спорта лучше отложить, поскольку резкое движение может принести боль.
- Приём хондропротекторов. Данный вид препаратов содержит те же вещества, которые есть в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник

Дата публикации: 07.04.2018
Дата проверки статьи: 16.12.2019
Боль в пояснице с иррадиацией в ногу — симптом заболевания позвоночника. Синдром имеет пронизывающий характер, сопровождается онемением нижних конечностей. У ног уменьшается чувствительность, возможны приступы мигрени и головокружения. Симптом требует консультации врача.
Причины боли в пояснице с иррадиацией в ногу
Главная причина развития болезненных ощущений — радикулопатия. Характеризуется защемлением нервных окончаний спинного мозга, проводящих импульсы к мышечным тканям. Врачи выделяют несколько провоцирующих факторов боли в пояснице, отдающей в ногу:
- остеохондроз, подразумевает разрастание хрящей. Провоцирует ущемление нервных корешков. Сопровождается скованностью позвоночника, больному трудно разогнуть спину. Возможно онемение нижних конечностей. Боль в пояснице отдает в ногу, в область стопы и бедра;
- болевой синдром в пояснице, который отдает в левую нижнюю конечность, свидетельствует о грыже между позвонков;
- протрузия поясничного отдела, подразумевает утончение фиброзного кольца, создает давление корешки, провоцирует острые боли;
- смещение позвонка провоцирует корешковый синдром, сопровождается распространением боли в окружающие ткани, онемением кожных покровов на нижних конечностях, в зависимости от типа смещения боль распространяется на левую или правую ногу. Чаще диагностируется после физического повреждения в результате падения;
- сколиоз, подразумевает искривление позвоночника. Болезнь характеризуется длительным развитием. Мышечные ткани тянут позвонки в сторону. Боль в спине отдает в ногу;
- защемление седалищного нерва;
- дефекты позвонков;
- воспалительный процесс нервных окончаний;
- опухоли;
- болезни желудочно-кишечного тракта, например некротический очаг и непроходимость кишки;
- заболевания желчевыводящих путей, например конкременты в желчном пузыре;
- поражение мочеполовой системы, например цистит и простатит.
Врачи выделяют несколько факторов, увеличивающих риск возникновения синдрома:
- недостаточная концентрация витаминов в организме;
- системное поражение костей, например остеопороз;
- процесс вынашивания ребенка;
- интенсивные физические нагрузки;
- частые стрессовые ситуации;
- сидячий образ жизни;
- частое употребление алкоголя, курение;
- наркотическая зависимость;
- избыточная масса тела;
- заболевания простудного характера;
- длительное нахождение в неудобной позе;
- дистония вегето-сосудистого типа;
- врожденные заболевания позвоночника;
- хроническая форма менингита;
- нарушения кровообмена в поясничной области.
Типы боли в пояснице с иррадиацией в ногу
Симптом классифицируют в зависимости от того, в какую область отдают поясничные боли:
Боль в пояснице с иррадиацией в бедро
Развивается при грыже межпозвоночного диска. Синдром прогрессирует при новообразованиях в области спинного мозга, бурсите мышечных тканей ягодиц. Нарушение работы потовых желез свидетельствует о васкулите.
Тупая боль в пояснице с иррадиацией в заднюю поверхность ноги
Развивается при поражении грушевидной мышечной ткани, например воспаление седалищного нерва. Болезненные ощущения распространяются до стопы, возможна атрофия в области ягодиц.
Боль в пояснице с иррадиацией в боковую область ноги
Сопровождает межпозвоночную грыжу, поражающую верхние нервные окончания поясничного отдела. Жгучие болезненные ощущения свидетельствует о туннельном синдроме.
Боль в пояснице с иррадиацией в колено
Развивается при ортопедических болезнях бедренной суставной ткани, злокачественных опухолях половой системы. Переломы костей в области таза провоцируют дискомфорт и онемение кожных покровов, которые иррадиируют в медиальный участок сустава.
Диагностика
Курс лечения составляют после комплексного обследования пациента. Устанавливается причина возникновения болезненных ощущений. Пациента направляют на ультразвуковое исследование органов брюшной полости, исследование нейро ортопедического характера, рентгенографию, компьютерную томографию и МРТ поясничного отдела позвоночника. Проводят электромиографию.
Для постановки диагноза больному назначают общий анализ крови и мочи. При необходимости используют рентген нижней конечности, биопсию мышечной ткани и нервного окончания. Врачи проверяют артериальное давление в ногах. В сети клиник ЦМРТ используют следующие методы диагностики:
К какому врачу обратиться
Диагностикой и лечением болей в пояснице, иррадиирующих в ногу, занимается врач-невролог. Специалист назначит исследования, необходимые для дифференциального диагноза, и на основании их результатов назначит эффективное лечение. Иногда может потребоваться консультация нейрохирурга или травматолога.
Лечение боли в пояснице с иррадиацией в ногу
Лечение зависит от формы синдрома и причины его возникновения. Избавиться от боли и облегчить самочувствие помогают народные рецепты и лекарства. При ортопедическом или ревматическом характере болезни используют противовоспалительные препараты, хондропротекторы, физиотерапевтические процедуры, массаж, составляют комплекс лечебной физической культуры. При неортопедической причине возникновения синдрома назначают консультацию другого специалиста. Если консервативными методами вылечить заболевание не удается, назначают оперативное вмешательство. В сети клиник ЦМРТ используют следующие методы терапии:
При отсутствии своевременной помощи увеличивается риск возникновения следующих осложнений:
- грыжа;
- нарушение работы внутренних органов;
- паралич нижней конечности;
- нарушение функционирования костного мозга;
- спондилез;
- хромота;
- остеофитоз.
Профилактика болей в пояснице с иррадиацией в ногу
Чтобы избежать осложнений и предотвратить возникновение болевого синдрома рекомендуется придерживаться следующих рекомендаций:
- обеспечить организм достаточным уровнем кальция, включить в рацион питания больше молочной продукции:
- раз в 6 месяцев пропивать курс витаминов;
- чаще гулять на свежем воздухе;
- ежедневно заниматься спортом, укреплять мышечные ткани поясничной области;
- отказаться от алкогольных напитков, курения, приема наркотиков;
- избегать физического и эмоционального переутомления;
- раз в год проходить профилактический осмотр;
- при возникновении болезненных ощущений в пояснице, которые отдают в ногу, обратиться к врачу;
- спать не менее 8 часов в день.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Содержание статьи
Чаще всего боль в пояснице отдает в ногу при защемлении седалищного нерва. Наряду с болевым синдромом у пациентов возникают расстройства чувствительности и подвижности. Нередко наблюдается сколиоз на уровне поясницы и «гарцующая» походка. Эталоном диагностики является МРТ. Лечебные мероприятия включают нестероидные противовоспалительные, миорелаксанты, нейропротекторы и витамины группы В. По статистике 80% населения старше 50-ти лет беспокоят боли в пояснице. Чаще всего болевой синдром обусловлен патологиями позвоночного столба. Однако в некоторых случаях появление болезненности свидетельствует о заболеваниях органов брюшной полости.

Причины
Обычно боль в пояснице возникает при сдавлении спинномозговых корешков в области позвоночного столба.
Как правило, причиной тому являются:
- Аномалии развития позвоночника (сращение, образование дополнительных позвонков или их клиновидная деформация);
- Травматические поражения (переломы, особенно сочетанные с травмой спинного мозга, вибрация);
- Искривления позвоночного столба (гиперлордоз, «горб», сколиоз);
- Обменные и гормональные расстройства (сахарный диабет, остеопороз, недостаточность гормонов щитовидной железы и пр.);
- Патологии нижних конечностей (врожденный вывих тазобедренного сустава, косолапость, плоскостопие и другие искривления стоп);
- Повышенные нагрузки на позвоночный столб вследствие ожирения, подъема тяжестей, долгого нахождения в вынужденных позах или при чрезмерной физической активности.
В указанных случаях происходит повреждение межпозвонкового диска – природного «амортизатора» движений в позвоночнике. По этой причине между соседними позвонками образуется грыжевой мешок, который может раздражать или сдавливать спинномозговые корешки, провоцируя тем самым боль в пояснице.
Реже причиной подобного болевого синдрома являются патологии внутренних органов:
- почек (мочекаменная болезнь, воспаления по типу гломеруло- или пиелонефрита);
- желудка (язвенная болезнь);
- поджелудочной железы (панкреатит);
- яичников (киста, опухоль);
- аорты (аневризма – истончение и выпячивание стенки сосуда в виде «мешка»).
Симптоматика
Начальным проявлением патологии позвоночного столба является болевой синдром в зоне поражения. Как правило, возникает внезапная и сильная боль, которую провоцируют наклоны туловища или подъем тяжестей (люмбаго). Зачастую болезненность настолько выражена, что пациент «застывает» в согнутом положении, желая снизить болевые ощущения (так называемая анталгическая поза). В некоторых случаях болевой синдром менее выражен, но имеет более продолжительное (хроническое) течение – люмбалгия.
В острейший период боли, как правило, возникает сильный мышечный спазм. Подобная реакция является защитной и призвана ограничить подвижность пораженного отдела позвоночника. Однако в большинстве случаев мышцы настолько напряжены, что вызывают дополнительное усиление болезненности. Так, наряду с болью и мышечным спазмом появляется уплощение поясничного изгиба (лордоза), из-за чего спина пациента становится «доскообразной».
Со временем боль в пояснице отдает в ногу, что свидетельствует о начальном сдавлении нервных корешков. Как правило, пациенты начинают «беречь» пораженную сторону, из-за чего в поясничном отделе развивается защитное искривление – сколиоз.
Острая жгущая боль в пояснице с распространением по заднебоковой поверхности ноги «говорит» о вовлечении в патологический процесс седалищного нерва. Обычно в указанных областях пациентов беспокоят парестезии – беспричинные «ложные» ощущения жжения, «мурашек» или онемения. С развитием патологии исчезает кожная чувствительность, из-за чего пациенты не могут ощущать боль, температуру или вибрацию на коже бедра, голени и стопы.
Сила мышц пораженной нижней конечности значительно ослабевает (парез), что может прогрессировать в полное обездвиживание (паралич). Слабость в основном наблюдается разгибателях стопы, из-за чего «больная» нога пациентов несколько согнута, а походка напоминает петушиную (с высоким подъемом конечности, ее забросом вперед и сильным хлопком носками по полу).
В запущенных стадиях боль в пояснице отдает в ногу как на стороне поражения, так и на противоположной. Причиной тому значительное нарушение кровообращения при массивном сдавлении спинномозговых артерий. Так, к указанным симптомам присоединяется перемежающаяся хромота, проявляющаяся в виде онемения или слабости ног в процессе ходьбы, из-за чего пациентам приходится постоянно останавливаться.
Критическим признаком является развитие синдрома конского хвоста, связанного с ущемлением концевого отдела спинного мозга. В таком случае возникает нестерпимая боль, одновременно в обеих конечностях отмечается парез или паралич, при этом исчезает чувствительность в промежности и на внутренних поверхностях бедер («брюки наездника»). У больных появляется недержание мочи и кала.
Одновременно с перечисленными симптомами возникает половая дисфункция – импотенция.
Диагностика
Диагностические мероприятия при болях в пояснице включают:
- Неврологический осмотр с определением характерных симптомов:
- Болевые точки Хары ниже пупка или над пораженными позвонками;
- Точки боли Вале по центру ягодичных складок, задней поверхности бедра, голени и на тыле ступни;
- «натяжение» Ласега или усиление боли при подъеме выпрямленных ног в положении лежа;
- «посадочный» симптом – невозможность поднять корпус с постели при разогнутых ногах, подъем возможен лишь при опоре руками;
- Свисающая стопа, когда больной не может идти на пятках;
- Признак Ванцетти – крылья таза пациента симметричны, однако сам позвоночник в поясничной области искривлен (сколиоз);
- Исчезновение ягодичной складки и пр.
- Инструментальные исследования посредством рентгена и компьютерной томографии (для изучения костной системы), а также магнитно-резонансной томографии (в целях визуализации хрящевых структур и мягких тканей);
- Дополнительные методы оценки нервной проводимости (электронейромиография) и уровня кровотока в сосудах (доплерография).
При подозрении на боли вследствие патологий внутренних органов проводят ультразвуковое исследование брюшной полости, а также комплекс лабораторных исследований (клинический анализ крови, амилаза, креатинин, С-реактивный белок и пр.).
Лечение
В острый период больным назначается покой в виде постельного режима или частичного ограничения физической активности (зависит от выраженности болевого синдрома). Также пациентам рекомендуется непостоянное ношение корсетов, бандажей и прогревание сухим теплом (подогретая ткань, соль или песок).
В межприступный период рекомендуется мануальная и иглорефлексотерапия, а также массаж и физиотерапевтические процедуры (электрофорез, грязелечение, УВЧ и пр.). Для сохранения подвижности позвоночного столба пациентам необходимо заниматься лечебной гимнастикой.
Медикаментозные средства
Стартовыми медикаментами являются препараты, усиливающие отток крови по венам и снижающие тем самым отечность в области ущемления нервного корешка (Диосмин, Троксерутин). Для купирования болевого синдрома назначают нестероидные противовоспалительные средства, а также анальгетики различной силы (Кеторолак, Диклофенак, Нимесулид, Целекоксиб, Анальгин, Трамадол). Выписывать препараты должен ваш врач.
Чтобы избавиться от мышечного спазма, используют миорелаксанты (Толперизон). В большинстве случаев для восстановления и нормализации кровотока пациентам показаны вазодилятаторы, расширяющие сосуды (Петоксифиллин, Винкамин, Циннаризин, Ницерголин).
При появлении неврологических расстройств больным проводят комплексную нейропротективную терапию, которая необходима для восстановления дефицита энергии в нервных клетках (Цитиколин, Церебролизин, Мексидол, Триметазидин). Поддерживающая терапия основана на препаратах витамина В (Тиамин, Биотин, Фолиевая кислота и Цианкобаламин).
Оперативные методы
Хирургическое лечение показано при полной неэффективности медикаментов. Объем оперативного вмешательства зависит от первичной патологии позвоночного столба. Так, может проводиться эндоскопическое удаление межпозвонкового диска (дискэктомия), стабилизация позвоночника с помощью титановых имплантатов и пр.
Профилактика
Профилактические меры болей в пояснице включают:
- Раннюю диагностику аномалий развития позвоночника (сращения, образования дополнительных позвонков и др.);
- Предупреждение травматических поражений (переломов, вибрационной болезни и пр.);
- Коррекцию искривлений позвоночного столба (гиперлордоза, «горба», сколиоза);
- Восстановление обменных и гормональных расстройств (сахарного диабета, остеопороза и пр.);
- Лечение патологий нижних конечностей (вывиха тазобедренного сустава, косолапости, плоскостопия и др.);
- Избегание повышенных нагрузок на позвоночный столб: снижение массы тела, а также исключение подъема тяжестей, долгого нахождения в вынужденных позах или чрезмерной физической активности.
При появлении болезненности в поясничной области необходимо параллельно проводить обследование почек, желудка, поджелудочной железы, яичников и прочих органов, которые могут давать сходную с патологией позвоночника симптоматику.
Помните, если боль в пояснице отдает в ногу, в 90% случаев это свидетельствует об ущемлении спинномозгового корешка или вовлечении в процесс седалищного нерва. Подобные изменения опасны значительным ухудшением условий жизни пациента с последующей потерей возможности самообслуживания.
Источник
