От чего может быть синяк на копчике у маленького ребенка
Темное пятно на копчике, возникшее после удара, ушиба или без внешних воздействий, может стать причиной для беспокойства. У взрослых пятно на копчике чаще всего является гематомой, возникшей после падения или удара. У новорожденных пятна на копчике имеют совсем иную природу – они являются наследственной пигментацией, никак не угрожающей здоровью малыша.
Травматические причины появления синяка на копчике у взрослых и детей
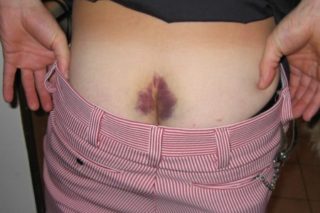
Гематома после ушиба крестца
Копчик – нижний отдел позвоночника – обычно травмируется при падении на ягодицы. При ушибах копчиковая кость смещается в сторону, противоположную направлению удара, а затем возвращается на место. Возникает небольшая гематома, болевые ощущения сохраняются на протяжении нескольких дней.
Если гематома в области копчика имеет большие размеры, в месте удара появилась шишка, отек тканей, а боли усиливаются при дефекации, можно заподозрить более серьезную травму – разрыв крестцово-копчиковых связок, вывих или перелом копчиковой кости.
При травме копчика необходимо обратиться к врачу травматологу; после рентгенографического исследования он поставит точный диагноз и назначит лечение. Если нет переломов и смещений копчиковой кости, лечение будет проводиться амбулаторно; если выявлен вывих или перелом, понадобится госпитализация.
Лечение ушиба копчика в домашних условиях включает в себя:
- щадящий режим активности;
- прием нестероидных противовоспалительных препаратов для купирования болевого синдрома;
- холодные компрессы для уменьшения отечности;
- расслабляющие сидячие ванночки.
 После ушиба копчика не рекомендуется:
После ушиба копчика не рекомендуется:
- подолгу сидеть, особенно на твердых поверхностях;
- делать согревающие компрессы и использовать разогревающие мази;
- носить неудобную обувь и обувь на каблуках.
В том случае, если диагностируется перелом копчика, может потребоваться хирургическая операция, во время которой костный отломок удаляется с целью предупреждения риска прободения им внутренних органов.
После оперативного вмешательства пациенту назначается строгий постельный режим, так как сильные мышцы и связки крестцово-копчикового сочленения могут вызвать сдвиг копчиковых костей.
Вывих копчика вправляется в условиях стационара с последующим лечением в травматологическом отделении с соблюдением постельного режима.
Монголоидные (монгольские) пятна на копчике у новорожденных
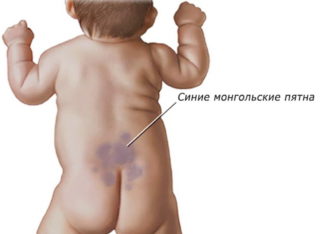 Темно-синее, синеватое или черное пятно на копчике у ребенка, заметное сразу после рождения, никак не связано с травмой и представляет собой пигментное образование, скопление меланина в глубоких слоях эпидермиса. То, что ошибочно принимают за синяк на копчике у грудничка, является врожденным доброкачественным невусом, и в большинстве случаев проходит по мере взросления ребенка.
Темно-синее, синеватое или черное пятно на копчике у ребенка, заметное сразу после рождения, никак не связано с травмой и представляет собой пигментное образование, скопление меланина в глубоких слоях эпидермиса. То, что ошибочно принимают за синяк на копчике у грудничка, является врожденным доброкачественным невусом, и в большинстве случаев проходит по мере взросления ребенка.
Новообразование получило свое название по той причине, что впервые было отмечено именно у детей монголоидной расы. Исследования показывают, что у представителей этой расы врожденная пигментация проявляется чаще всего: у 90% детей в Китае регистрируются врожденные пятна, и в 94% случаев они проходят к взрослому возрасту. Однако монголоидные пятна встречаются и у представителей других рас, правда, с более низкой частотностью.
Темное пятно на копчике у новорожденного представляет собой участок серой, синей, зеленоватой или черной пигментации с округлыми или неровными границами, не выступающее над поверхностью кожи. Размеры могут варьироваться от нескольких миллиметров до 10 и более сантиметров, пятна могут быть множественными, иногда расположенными симметрично. Появляются такие пятна чаще всего в нижней части спины, области копчика и на ягодицах.
Причины возникновения монголоидных пятен
Кожа человека имеет два слоя: поверхностный – эпидермис, и глубокий – дерму. В эпидермисе находятся клетки-меланоциты, вырабатывающие пигмент меланин, который окрашивает кожу в темный оттенок. У представителей европеоидной расы выработка меланина усиливается в результате воздействия ультрафиолетовых лучей – именно так и возникает загар на коже.
Точная причина возникновения монголоидных пятен до конца не изучена, но есть предположение, что они возникают в результате миграции меланоцитов из глубоких в верхние слои эпидермиса на этапе эмбрионального развития плода.
Лечение монгольского пятна на копчике у ребенка не требуется: как правило, в 60 % случаев оно проходит к 4-6 годам жизни, в 40-45% — к подростковому периоду и у 5-6% сохраняется во взрослом возрасте.
Невус не имеет тенденции к разрастанию, не причиняет никакого дискомфорта своему обладателю и не имеет онкогенного потенциала: не зарегистрировано ни одного случая перерождения монголоидного пятна в злокачественную меланому.
Диагностика
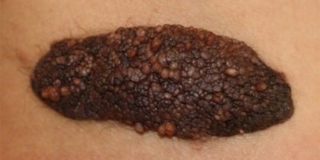
Гигантский невус
При обнаружении у ребенка на копчике синего пятна необходима консультация врача-дерматолога и дермоскопическое исследование с целью дифференцирования безобидного монголоидного пятна от других невусов, потенциально способных к озлокачествлению: голубого невуса, гигантского невуса, невуса Ота, пограничного пигментного невуса и других.
Гемангиома новорожденных
Еще одно новообразование, которое ошибочно можно принять за синяк без ушиба на копчике или спине новорожденного, — гемангиома. Она представляет собой образование, состоящее из клеток сосудистых стенок. Имеет неровные границы и текстуру, может иметь красноватый, реже синеватый или фиолетовый оттенок. Гемангиома возникает на этапе внутриутробного развития ребенка и может локализоваться на голове, конечностях, спине и копчике.
Причины возникновения гемангиом у новорожденных
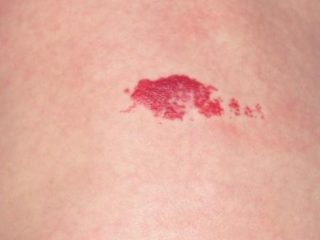
Гемангиома — сосудистое новообразование
Точные причины возникновения сосудистой опухоли до конца не установлены. Предположительно предрасполагающими факторами к образованию гемангиом являются:
- вирусные заболевания, перенесенные матерью в первом триместре беременности;
- отягощенная наследственность;
- неблагополучная экологическая обстановка;
- гормональные нарушения;
- вредные привычки будущей матери.
Чем опасна гемангиома
Гемангиома относится к доброкачественным новообразованиям, не имеющим тенденции к озлокачествлению. Однако для этого вида сосудистой опухоли характерен агрессивный рост и развитие, а также способность прорастать в близлежащие органы и ткани, нарушая их работу.
Риск может быть связан с увеличением давления гемангиомы на окружающие ткани и органы. Опухоль может сдавливать сосуды и нервные окончания, вызывая тем самым нарушения иннервации и кровоснабжения расположенных рядом органов.
При травме гемангиомы возможны кровотечения, а также инфицирование раневой поверхности.
Лечение гемангиом у детей
В ряде случаев новообразование проходит самостоятельно без какого-либо лечения. Если опухоль не склонна к прогрессированию, не нарушает работу органов, не причиняет дискомфорта ребенку, может быть избрана выжидательная тактика с постоянным контролем состояния новообразования.
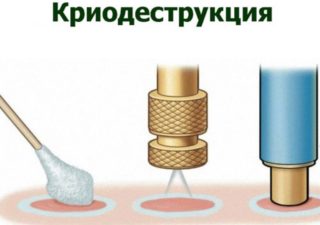
Удаление новообразований холодом
Если гемангиома не проходит к 1,5-2 годам жизни ребенка и имеет тенденцию к агрессивному росту, принимается решение о её удалении. В зависимости от размеров опухоли и глубины её залегания в тканях могут применяться различные методики:
- небольшие гемангиомы, расположенные на поверхности кожного покрова удаляют методом электрокоагуляции, лазерной коагуляции или криодеструкции;
- кавернозные гемангиомы удаляют методом склеродермии, позволяющей «склеить» стенки сосудов и избежать кровотечения;
- при глубоком залегании опухоли и невозможности удаления её другими способами производится хирургическое иссечение с последующим ушиванием окружающих тканей или замещением кожного лоскута аутотрансплантантом.
Любое пятно или новообразование на коже взрослого или ребенка должно служить поводом для обращения к врачу: ранняя диагностика позволит выявить заболевание на начальной стадии и сделает лечение максимально успешным.
Источник
Монгольское пятно часто исчезает в дошкольном возрасте
Когда ребенок рождается, часто случается, что сине-сероватое пятно меньшего или большего размера появляется на нижней части спины, а также на бедрах, ягодицах и плечах. Появление этого родимого пятна не влияет на здоровье малыша и не должно пугать его родителей. Ребенок либо родится с ним, либо оно проявится на его коже в течение двух месяцев после рождения.
Это монгольское пятно, которое абсолютно безвредно для здоровья, в большинстве случаев исчезает между третьим и пятым годами жизни. И если оно не исчезнет, у вас просто останется своеобразный синяк на всю жизнь.
Причины монгольского пятна у новорожденного и что означает, методы лечения и диагностики
На коже у ребенка очень редко появляются папилломы темного окраса, которые могут превратиться в раковую опухоль. У новорожденного монголоидное пятно не мешает развитию, не замедляет рост, не трансформируется в злокачественное образование. Врач без труда отличает пигментацию, присутствующую на теле ребенка, от невуса, возникающего при нарушении функций меланоцитов.
Что собой представляет
Монголоидное пятно не образуется у взрослого человека или школьника, а появляется у младенца при рождении на ягодицах, на спине, на ногах. Иногда пигментация смещается на другое место. Со временем насыщенный оттенок тускнеет, невус уменьшается в размерах и совсем пропадает. Пятно может окрашиваться в синий, черный, серый и даже зеленый цвет, обладать овальной, круглой, размытой формой.
Единичное образование исчезает в детском возрасте, множественная пигментация иногда сохраняется у взрослого человека. Пятно, которое формируется, когда малыш находится в утробе мамы, не вызывает ни зуда, ни боли, не возвышается над кожным покровом, может быть совсем крошеным образованием или достигать в радиусе 50 мм.
Клинические проявления
Сразу после рождения пигмент у ребенка выражен слабо, пятно обладает бледно-голубым оттенком, но под действием солнечным лучей приобретает темно-синий окрас. Врачи не считают отклонением невус, что сформировался в первые дни жизни малыша.
Врожденное пигментное образование в основном встречается у детей эскимосов, японцев, корейцев, вьетнамцев.
Темное пятно на попе у долгожданного малыша нередко пугает близких людей, но у коренных народов Средней Азии пигментации на копчике у младенца придают особое значение. Буряты считают, что ребенок, родившийся с такой отметиной, будет счастлив, поскольку покровительствовать ему станут высшие силы.
Киргизы и сейчас радуются, когда в семье появляется младенец с синеватым пятном, поскольку верят, что малыша оберегает сам Чингисхан. Подобное толкование встречается в мифах и легендах казахов, туркменов, узбеков.
Причины появления
В странах Европы, где медицина находится на высоком уровне, существует научное объяснение необычному образованию на теле ребенка. Оно основано на избыточном насыщении клеток кожи природным пигментом.
Эпидермис
Пятно, что появляется только при рождении, имеет доброкачественную природу, не зафиксировано ни одного случая превращения его в раковую опухоль. Потемнение, очень похожее на синяк, формируется вследствие нарушения выработки пигмента в эпидермисе.
У малыша, который рождается с потемнением на ягодицах, в области крестца, мелатонин накапливается в клетках верхнего слоя кожи во время развития в утробе матери. У народов европеоидной расы вещество вырабатывается под действием солнечных лучей, у монголов, китайцев, японцев, бурятов синтез происходит постоянно, и пигмент начинает накапливаться в организме.
Дерма
Глубинный слой кожи состоит из волокон и сосудов. Коллаген, который образуется в фибробласте, придает ему эластичность. Белковые соединения удерживают воду в дерме, обеспечивающей чувствительность и терморегуляцию кожи.
Меланины
Высокомолекулярные пигменты определяют оттенок волос и радужки, поглощая ультрафиолет, они защищают глубинные слои кожи от повреждения лучами. Концентрация меланинов повышается при нарушении их синтеза, что происходит при развитии эмбриона человека. Чаще всего встречаются пигменты, обладающие черной и коричневой окраской.
Меланоциты
Клетки, которые локализуются в эпидермисе, в соединительной ткани и имеют длинные отростки, защищают кожу от воздействия ультрафиолета и синтезируют меланин. У здорового человека, который пребывает на солнце, появляется загар. Если происходит сбой в работе организма, нарушается образование пигмента, и на теле образуются пятна.
Меланоциты отвечают за окрас волос, кожи, определяют цвет радужной оболочки глаз. При увеличении концентрации пигмента оттенок становится темнее. У европейцев меланоциты располагаются в наружном слое эпидермиса, у монголоидов и негров эти клетки распределяются по всех слоях кожи, и у таких народов она имеет темный окрас.
Методы диагностики
Новорожденного перед выпиской осматривает педиатр. Если есть подозрение, что пятно может быть признаком дерматологической болезни, у малыша забирают на исследование фрагмент эпителия. Это делают для того, чтобы отличить монголоидное образование:
- от синдрома Ота;
- синей родинки;
- гигантского невуса;
- гемангиомы.
Такие отклонения также появляются с рождением ребенка, и хотя похожи на доброкачественное формирование, иногда превращаются в меланому.
Дифференциальная диагностика включает несколько методов обследования, среди них:
- Дерматоскопия. Не инвазивная процедура проводится с помощью специального прибора, который позволяет врачу рассмотреть структуру образования, определить его характер, понять природу.
- Сиаскопия. Используя специальный аппарат, который направляет световые лучи в глубокие слои эпидермиса и выводит трехмерное изображение на экран монитора, можно не только рассмотреть кожное формирование, но узнать концентрацию меланина, выявить даже незначительно отклонение.
- Биопсия. Во время манипуляции отсекается участок эпидермиса, который отправляется на гистологию. Исследование помогает выявить строение новообразования, определить аутоиммунное нарушение. В ходе процедуры удаляется пораженная область кожи, проводится контроль приема препаратов.
Необходимость лечения
Обнаружив на теле грудничка образование темного цвета, родителям следует показать малыша дерматологу. Если специалист подтвердит присутствие монгольского пятна, никакие лекарства не предписываются, поскольку пигментация проходит через год, два или пять, не доставляет неудобств ребенку.
Нельзя обесцвечивать участок темного окраса перекисью, обрабатывать отбеливающими мазями, гелями. Пятно таким способом не выводится, а косметические и лекарственные средства раздражают нежную кожу малыша, нередко вызывают аллергию.
Прогнозы
Монгольское образование не представляет угрозу для жизни, светлеет и исчезает до наступления 5 лет, в редких случаях проходит в подростковом возрасте при наличии множественных пятен. Врожденное пигментное формирование никогда не превращается в меланому.
Однако некоторые виды невусов, похожие на монгольское пятно и появляющиеся при рождении, не так безобидны и могут перерасти в раковую опухоль. А это означает, что при обнаружении пигментации малыша надо показать врачу.
Немного статистики
Ученые не подтверждают, что сакральное пятно передается по наследству, но у представителей монголоидной расы пигмент, окрашивающий кожу, синтезируется и при отсутствии солнца.
Почти 90% японских, вьетнамских, бурятских детей рождаются с темным пятном на теле.
У жителей Европы только 1 процент малышей появляется на свет с монголоидным пятном, формирование которого связывают со сбоем в синтезе меланина при развитии плода.
Источник: https://grudnichky.ru/zdorove/mongolskoe-pyatno-u-novorozhdennogo.html
Недоразумение, связанное с монгольским пятном
Особенно в наших широтах дети и взрослые с монгольским пятном сталкиваются с непониманием окружающих и, в исключительных случаях, врачей.
Подобные синякам монгольские пятна воспринимаются некоторыми менее знающими медицинскими работниками и педагогами в качестве доказательства того, что в отношении ребенка совершается насилие. Но на самом деле не виноват никто, кроме генов.
Гематома на спине у грудничка
(с момента рождения до 12 месяцев)
Какие процессы происходят в организме ребенка? Гематома – это скопление кровяных сосудов в тканях под кожей. Она может иметь правильную или неправильную форму, красный, синий или темно-фиолетовый цвет. Гематомы могут быть небольших размеров (с резинку от карандаша) и достаточно обширными (размером с большую монету). Некоторые гематомы называют «клубничными», . так как они имеют форму, напоминающую различные ягоды. Почти у 10% детей в возрасте до года появляются такие гематомы.
Существует три типа гематом: простые, имеющие ярко-красный оттенок, каверзные, проникающие глубже под кожу и имеющие фиолетовый или синий оттенок, и смешанные, которые характеризуются признаками первых двух видов.
Некоторые гематомы уже имеются на теле новорожденного, некоторые появляются в течение первых месяцев его жизни. Первоначально все три типа гематом могут иметь одинаковый цвет: белый, сине-серый или розовый. Через несколько недель клубничные гематомы приобретают красный цвет, в то время как глубокие каверзные становятся синими. Кровяные сосуды гематомы растут быстрее, чем обычные, поэтому в первые годы жизни ребенка создастся впечатление, что гематома увеличивается в размерах.
Гематома у новорожденных перестает увеличиваться в размерах обычно к первому году жизни ребенка, иногда ко второму. Первым признаком остановки роста клубничной гематомы является появление вокруг красного пятна белой «окантовки». Затем на ней начнут появляться пятна белого цвета. Это свидетельствует о том, что она начинает рассасываться. В течение следующих лет гематома начнет приобретать розово-серый цвет. После этого она начнет блекнуть. 50% гематом становятся невидимыми к 5 годам, 75% – к 7 годам, а к 9 годам исчезает около 90% гематом. Иногда единственными следами бывшей гематомы являются розовый оттенок кожи и незначительная припухлость, если гематома выступала над кожным покровом. Обычно от гематом не остается никаких следов.
Что вы можете предпринять?
Вам не стоит предпринимать каких-либо действий в связи с появлением гематомы. Если она начнет кровоточить, приложите к ней влажную тряпочку или марлю и плотно прижмите. Если гематома не прекращает кровоточить в течение пяти- десяти минут, обращайтесь за помощью к врачу.
Когда следует обращаться к врачу?
После того как вы обнаружили, что у новорожденного появилась гематома, вам следует показать его врачу. Это не обязательно делать в срочном порядке, поэтому вы можете подождать до очередного визита к врачу.
Вызывайте врача, если гематома интенсивно кровоточит. Если она быстро перестает кровоточить, то вы можете не обращаться к врачу. Если гемантома продолжает кровоточить дольше 10 минут (даже несильно) или кровоточит периодически, потому что находится в таком месте, что ребенок ее периодически повреждает, вам следует обратиться к врачу.
Если гемантома оказывает влияние на соседние органы (об этом подробно рассказывается в следующих разделах), то врач должен постоянно вести за ней наблюдение.
Какие анализы и обследования необходимо сделать и что означают полученные результаты?
Гак как гематомы состоят из кровеносных сосудов, по которым движется кровь, то органы, располагающиеся под ними, могут также вместе с гематомами увеличиваться в размерах. Если у ребенка появляется гематома глубокая или смешанного типа, то для того, чтобы убедиться, что внутренние органы ребенка не затронуты, проводится ультразвуковое обследование. При наличии большой гематомы у новорожденного сдастся общий анализ крови.
Какое требуется лечение?
В случае, если гематомы сильно кровоточат, возникает необходимость применения лекарств либо их удаления. Это также касается гематом, которые быстро увеличиваются в размерах (особенно располагающихся на лице ребенка).
Существует два метода лечения: медикаментозный и хирургический. В первом случае назначают стероиды, которые приостанавливают рост сосудов, из которых состоит гематома. Стероиды принимают в течение нескольких недель и даже месяцев. Они могут оказывать побочное воздействие на организм ребенка: у него может меняться аппетит, настроение, незначительное снижение скорости роста, появление припухлостей (особенно на лице), возникновение стоматита и невозможность проведения прививок во время приема лекарств. Все побочные эффекты проходят вместе с прекращением приема лекарств.
Другим видом лечения гематом является хирургическое вмешательство. Оно производится при помощи лазера или скальпеля. Лазер может разрушать растущие сосуды, из которых состоит гематома. Это приводит к прекращению ее роста. При использовании скальпеля гематому можно вырезать целиком.
Применение того или иного метода лечения зависит непосредственно от размера, формы, расположения и типа гематомы. Для того чтобы выбрать наиболее подходящий метод лечения, вам необходимо посоветоваться с дерматологом или хирургом.
Какие могут возникнуть осложнения? Иногда гематома растет настолько быстро, что на окружающей ее коже может появиться изъязвление. Изъязвления обычно начинают кровоточить, и в них может попасть инфекция. В зависимости от места расположения гематома также может оказывать воздействие на различные функции организма, например дыхательную (если она располагается на шее) или мочеиспускательную (при нахождении в области паха). Гематома, занимающая определенное пространство в теле, может давить на органы, па месте которых она находится.
Источник
