Пояс при защемлении седалищного нерва
Общие сведения
Защемление седалищного нерва (компрессия) представляет собой синдром его сдавления окружающими тканями, характеризующийся специфическим симптомокомплексом с двигательными, болевыми и трофическими расстройствами в зоне иннервации. Поскольку седалищный нерв является самым крупным периферическим нервом, в том числе и по протяженности (рис. ниже) его защемление может происходить на различных уровнях.
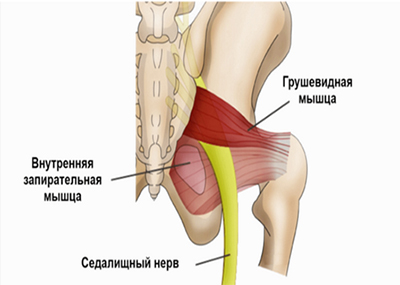
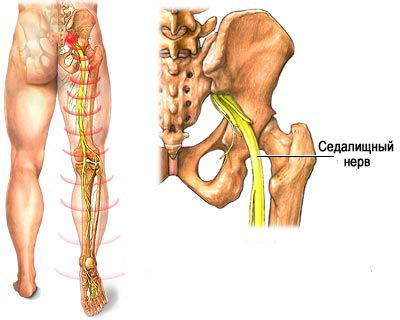 Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Компрессионные расстройства седалищного нерва наиболее часто обусловлены вертебральным фактором, то есть, патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба (грыжа межпозвоночного диска, стеноз спинномозгового канала, остеохондроз, спондилолистез и др.).
Однако, в ряде случаев компрессия седалищного нерва обусловлена экстравертебральным фактором — ущемлением нерва между спастически сокращенной грушевидной мышцей и крестцово-остистой связкой (рис. ниже) или при другом варианте развития седалищного нерва (при прохождении нерва непосредственно через мышцу) — сдавлением седалищного нерва измененной грушевидной мышцей.
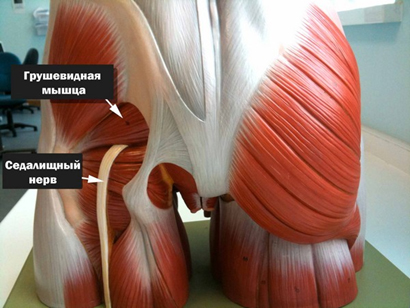

Компрессия седалищного нерва грушевидной мышцей происходит по механизму туннельного синдрома и формирует специфические клинические проявления, которые включены в понятие «синдром грушевидной мышцы», а в быту — «защемление нерва в тазобедренном суставе», что и является предметом этой статьи. Под туннельной невропатией понимают поражения периферического нерва не воспалительного генеза, развивающиеся под влиянием компрессии и ишемии.
Патогенез
В основе развития компрессии седалищного нерва при синдроме грушевидной мышцы чаще всего лежит рефлекторный фактор, возникающий вследствие развития отека клетчатки между крестцово-остистой связкой и сокращенной (спазмированной) грушевидной мышцей, что вызывает раздражение седалищного нерва. Постоянно выделяемые при спазме грушевидной мышцы гистамин, простагландин, брадикинин способствуют развитию воспалительного процесса и формированию порочного круга «спазм — боль — воспаление».
Классификация
Выделяют:
- Первичную компрессию седалищного нерва, обусловленную поражением непосредственно мышечной ткани (травмы различного генеза, физические перегрузки).
- Вторичные — обусловлены патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба, тазобедренных суставов, заболеваниями органов таза.
Причины
Причинами развития стойкого патологического спазма грушевидной мышцы и изменений в ней (утолщение ее брюшка) могут быть:
- Миофасциальный болевой синдром, обусловленный травмами различного вида (неудачные инъекции лекарственных веществ, ушиб/растяжение мышц таза).
- Хроническая статическая/динамическая перегрузка (пребывание в одной позе длительное время, высокие физические нагрузки на мышцы таза).
- Синдром скрученного таза различного генеза (разная длина нижних конечностей, S-образный сколиоз).
- Блокада функции крестцово-подвздошного сочленения.
- Патология тазобедренного сустава (коксартроз).
- Заболевания инфекционно-воспалительной природы (гинекологические заболевания)/патология урогенитальной зоны, способствующие рефлекторному спазму грушевидной мышцы.
- Переохлаждения области таза.
- Вертеброгенная патология (остеохондроз пояснично-крестцового отдела, пояснично-крестцовые дорсопатии, поясничный стеноз).
Симптомы ущемления седалищного нерва
Все симптомы защемления седалищного нерва можно разделить на локальные проявления и непосредственные признаки компрессии седалищного нерва. Локальные симптомы защемления нерва в тазобедренном суставе проявляются ноющей/тянущей болью в ягодице, крестцово-подвздошном и тазобедренном суставах, интенсивность которой увеличивается при приведении бедра, в положении стоя, полуприседе на корточках, ходьбе, однако в положении сидя/лежа с разведенными ногами боль уменьшается. Синдром грушевидной мышцы часто сопровождают незначительные сфинктерные нарушения, проявляющиеся паузой перед началом мочеиспускания.
Непосредственными симптомами компрессии седалищного нерва в подгрушевидном пространстве и прилегающих сосудов являются:
- Тупые боли в бедре с характерной вегетативной окраской (ощущения зябкости, жжения, одеревенения).
- Иррадиация боли чаще по зоне иннервации большеберцового/малоберцового нервов или же по всей ноге.
- Снижение поверхностной чувствительности, реже — ахиллова рефлекса.
- При преимущественном вовлечении в патологический процесс волокон, формирующих большеберцовый нерв, болевой синдром локализуется в икроножных мышцах голени и усиливается при ходьбе.
При одновременной компрессии седалищного нерва нижней ягодичной артерии отмечается резкий спазм сосудов нижней конечности, что приводит к развитию перемежающейся хромоты с необходимостью для пациента периодически останавливаться во время ходьбы, онемению пальцев и выраженной бледности кожных покровов ноги.
Анализы и диагностика
Диагноз синдрома грушевидной мышцы устанавливается на основе характерных жалоб и клинических тестов, позволяющих выявить специфическую симптоматику заболевания. В качестве инструментальных методов исследования могут использоваться данные электромиографии, компьютерной томографии и магнитно-резонансной томографии, что позволяет выявить характерные миопатические и нейропатические изменения и увеличение размеров грушевидной м-цы.
Лечение, защемления седалищного нерва
Для того, чтобы вылечить защемление нерва в тазобедренном суставе используются методы как медикаментозной, так и немедикаментозной терапии.
Медикаментозное лечение ущемления нерва
Лечение направлено на расслабление мышц, способствующих компрессии нерва и купирование болевого синдрома. Купирование болевого синдрома достигается назначением обезболивающих препаратов-анальгетиков (Анальгин, Парацетамол, Трамал). При более выраженных болях в остром периоде — нестероидные противовоспалительные препараты (Диклофенак, Кетопрофен, Мовалис, Мелоксикам, Фламакс, Диклоберл).
При чрезвычайно интенсивных болях можно назначать препараты с выраженным действием — Трамадол, Дексалгин (уколы внутримышечно). Однако, при назначении нестероидных противовоспалительных препаратов следует помнить об их негативном воздействии на ЖКТ и при наличии соответствующих проблем у пациента назначать коротким курсом селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), не оказывающие значимого влияния на ЖКТ.
В комплексную терапию купирования болевого синдрома в обязательном порядке должны включаться миорелаксанты, предпочтительно центрального действия (Баклофен/Толперизон), что позволяет снизить мышечное напряжение, разрывая сформировавшийся порочный круг при этом заболевании «боль – мышечный спазм – боль».
Обязательный компонент лечения — нейротропные витамины группы В, как в виде отдельных витаминов, так и в виде комбинированных препаратов (Нейробион, Мильгамма). При необходимости для усиления анальгетического действия назначаются лекарства, в составе которых содержатся пиримидиновые нуклеотиды (Келтикан).
Для купирования спазма грушевидной мышцы может проводится ее блокада. Как показывает практика, блокада мышцы является чрезвычайно эффективным методом обезболивания. Для ее проведения используется анестетик (Лидокаин, Прокаин) с кортикостероидами (Дексаметазон/Гидрокортизон).
Как правило, достаточно 3-4 блокад (делать 1 раз в 3 дня). Также, для купирования воспаления, отека и боли могут назначаться глюкокортикоиды в инъекциях непосредственно в брюшко грушевидной мышцы. Особенно эффективно использование двухкомпонентного препарата с выраженным пролонгированным действием (Депос).
Препараты могут использоваться в различных лечебных формах. При невыраженной боли вне острого периода могут широко использоваться кремы, гели и мазь, которые должны обязательно содержать противовоспалительный компонент — кетопрофен/диклофенак (Кетопрофен гель, Диклоран гель, Кетопром гель, Фастум гель, Диклак гель, Вольтарен, мазь Индометацин, Бутадион, крем Ибупрофен). В остром периоде при сильной боли предпочтение следует отдавать внутримышечным инъекциям.
Также рекомендуется назначать препараты нейрометаболической терапии с целью улучшения трофики мышц. Какие уколы делают при защемлении седалищного нерва для нормализации трофики? Как правило, для этой цели назначается Актовегин в/м в комплексе с витаминами группы В, а также пиримидиновыми нуклеотидами.
В случаях перехода острого процесса в хронический, манифестирующий рецидивирующей болью в течении длительного периода для профилактики развития депрессивного состояния требуется назначение антидепрессантов курсом на срок 3-4 месяца (Венлафаксин, Дулоксетин, Амитриптилин).
Немедикаментозное лечение
Проводится в период ремиссии и направленно на местное воздействие на мышцы таза и поясничной зоны (мануальная коррекция таза, миофасциальный релиз, глубокотканный кинезио-массаж, лечебная гимнастика) и коррекцию мышечно-связочного аппарата мышц, задействованных в патологическом процессе (постизометрическая релаксация мышц, миофасциальный релизинг, упражнения на растяжение/расслабление и укрепление мышц).



Массаж при защемлении седалищного нерва (сегментарный, классический, соединительнотканный миофасциальной массаж) является чрезвычайно эффективной процедурой для снятия спазма с мышц и фасций. Широко используется постизометрическая релаксация грушевидной мышцы, в основе которой упражнения на отведение/наружную ротацию бедра, лечебная гимнастика (авторская гимнастика по Уильямсу), лечебное плавание, йога, тренинг на тренажерах, плавание.
Лечение защемления седалищного нерва в домашних условиях
Можно ли, чем лечить и как лечить защемление седалищного нерва и его проявления в домашних условиях — часто задаваемый вопрос на различных форумах. На различных веб-ресурсах при желании можно найти множество видео упражнений при ущемлении седалищного нерва с комментариями авторов, а также приводится специальная зарядка для растяжки мышц таза, которую рекомендуется выполнять. Некоторые их упражнений приведены выше.
Однако, видео не всегда дает полное представление о правильной технике выполнения упражнения при защемлении седалищного нерва в ягодице, поэтому оптимальным вариантом будет посещение кабинета ЛФК, где можно освоить технику упражнений под руководством специалиста и уже потом выполнять их самостоятельно в домашних условиях.
Лекарства
- Препараты с обезболивающим действием (Анальгин, Парацетамол, Дексалгин, Трамадол, Трамал).
- Анестетики (Лидокаин, Новокаин).
- НПВС (Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Диклоберл, Фламакс).
- Селективные ингибиторы ЦОГ-2 (Целебрекс, Нимесулид, Кеторол, Целекоксиб).
- Миорелаксанты (Диспорт, Баклосан, Мидокалм, Толперизон, Баклофен).
- Анестетики (Лидокаин, Прокаин).
- Витамины (В1, В6, В12, Нейробион, Мильгамма).
- Кортикостероиды (Депо-Медрол, Дексаметазон, Депос, Гидрокортизон).
- Препараты нейрометаболического действия (Актовегин, Нейробион).
Процедуры и операции
В остром периоде показаны электрофорез, фонорез, диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. В период ремиссии — массаж, кинезотерапия, лазеромагнитотерапия, светолечение, иглорефлексотерапия, тепловые процедуры (грязи, озокерит), электрофорез АТФ, подводный массаж, ЛФК.
Защемление седалищного нерва при беременности
Защемление седалищного нерва у женщин во время родов и при беременности достаточно частое явление, что обусловлено:
- Существенным увеличением нагрузки на мышечно-связочный аппарат таза, вызванной давлением увеличившейся матки на близлежащие органы и ткани.
- Резким набором собственного веса, особенно при многоплодной беременности.
- Переохлаждением тазовой области.
- Отсутствием физических нагрузок на организм женщины.
Симптомы защемления у женщин в период беременности аналогичны, однако зачастую происходит и одновременное ущемление срамного нерва, что формирует дополнительную симптомы в виде боли в зоне его иннервации (от ануса по всей промежности включая наружные половые органы).
При этом, лечение ущемления седалищного нерва при беременности является более сложным, особенно в остром периоде, когда симптомы ущемления сильно выражены, поскольку врач ограничен в назначении лекарственных препаратов. Поэтому, лечение при беременности проводится крайне осторожно и преимущественно без использования сильнодействующих медикаментов, решение о применении которых решает врач в каждом конкретном случае. Показан массаж для беременных и упражнения на растяжку грушевидной мышцы и мышц бедра (рис. ниже).

Диета
Специально разработанного диетического питания нет.
Профилактика
Профилактика ущемления седалищного нерва включает предупреждение мышечных перегрузок, травматических повреждений мышц таза и крестцово-поясничной области, остеохондроза позвоночника, коррекцию костно-мышечных аномалий нижних конечностей/таза, своевременное выявление и лечение вертеброгенных заболеваний, а также предупреждении рецидивов ущемления путём исключения высоких физических нагрузок, регулярных занятий ЛФК, спортом, прохождения курсов массажа.
Последствия и осложнения
При хронизации процесса болевой синдром может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности.
Прогноз
В целом, при адекватном лечении и реабилитации прогноз благоприятный с полным восстановлением работоспособности, однако, длительность восстановления может варьировать в широких пределах.
Список источников
- Баринов А.Н. Тоннельные невропатии: обоснование патогенетической терапии / А.Н. Баринов // Врач. — 2012. — № 4. — С. 31-37.
- Яхно Н.Н. Невропатическая боль: особенности клиники, диагностики и лечения / Н.Н. Яхно, А.Н. Баринов // Врач. — 2007. — № 3. — С. 16-22.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль. 2003. № 1. С. 5—13.
- Синдром грушевидной мышцы/Романенко В.И., Романенко И.В., Романенко Ю.И.// Международный неврологический журнал. – 2014.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.
Источник
??Массаж при защемлении седалищного нерва и ишиасе в домашних условиях ??
Защемление седалищного нерва — неприятный и болезненный недуг, возникающий в результате травм, заболеваний опорно-двигательного аппарата и переутомления. Воспаление сопровождается не только болью, но и слабостью, повышением локальной температуры тела, изменением цвета кожи, дрожью конечностей и даже отечностью. В домашних условиях облегчить состояние и ускорить процесс лечения можно при помощи простых массажных техник.
Что такое седалищный нерв
Седалищный нерв относят к основным нервам крестцового сплетения. Он является самым крупным в нервной системе, и образован корешками крестцового сплетения. Расположен нерв между большой ягодичной мышцей, близнецовыми мышцами, внутренней спиральной и квадратной мышцей бедра. Если провести прямую линию от седалищного бугра и большим вертелом бедренной кости, то седалищный нерв окажется на середине линии. Ниже края большой ягодичной мышцы нерв уходит к ягодичной складке, залегая между широкой фасцией бедра и большой приводящей мышцей. В нижней части бедра он лежит между двуглавой полуперепончатой мышцей.

Симптомы и причины защемления
Заболеванием седалищного нерва называют ишиас (второе название пояснично-крестцовый радикулит). А воспаление периферических нервов, для которых характерны боль, утрата или снижение чувствительности, параличи и парезы, — это неврит.
Симптомы ишиаса и невралгии седалищного нерва проявляются в:
- болевых ощущениях в области поясницы на первой стадии болезни, и в болезненности голени, стопы, пальцев при развитии патологии;
- онемение конечности;
- жжение;
- отечность;
- потливость;
- покраснение или посинение поверхности кожи;
- повышение или понижение температуры пораженной конечности.

Воспаление возникает в результате:
- остеохондроза поясницы;
- артрита и радикулита;
- беременности;
- сахарного диабета;
- родовых травм;
- хронических запоров;
- тромбов, абсцессов;
- повышенной физической нагрузки;
- сильного переохлаждения;
- осложнений после гриппа.
Защемление или сжатие нерва без его повреждения происходит из-за:
- межпозвоночных грыж, опухолей;
- остеохондроза;
- деформации дисков;
- защемления нерва грушевидной мышцы;
- растяжения мышечной ткани;
- травм и перенапряжения;
- смещения позвонков;
- стрессов.
 Места болезненности при ишиасе
Места болезненности при ишиасе
Особенностью ишиаса является характер боли: она может проявляться несколько раз в год, затрагивая лишь одну конечность. Болевые ощущения различаются в зависимости от пораженного нерв — дизестезическая боль возникает при нарушении работы внешнего нерва. Она носит колющий, жгучий и саднящий характер. Трункальная боль (воспаление внутреннего нерва) — ноющая, ломящая, давящая.
Диагностика защемления
Диагностикой и выявлением причин ишиаса занимается врач-невролог. Консервативная терапия состоит в использовании противовоспалительных, антибактериальных и противовирусных препаратов. Ее цель — устранение болезни, ставшей причиной ишиаса. При сильной боли дополнительно ставят новокаиновые блокады, а при межпозвонковых грыжах назначают хирургическое вмешательство.

Основные методы лечения ишиаса включают и немедикаментозную терапию, состоящую из физиотерапии, водо- и грязелечения, ЛФК, иглоукалывания, гирудотерапии. Массаж при защемлении и воспалении седалищного нерва также является важной частью комплексного лечения. Несоблюдение рекомендаций врача часто приводит к осложнениям: у пациента может защемить конечность, что приводит к потере ее подвижности и атрофии мышц. К осложнениям относят стрессы и бессонницу на фоне постоянной боли, обмороки, нарушения мочеиспускания.
Для чего применяют массаж
Массажные процедуры улучшают действие лекарственных препаратов, стимулируют естественные иммунные и метаболические процессы.
Массаж при ишиасе обладает такими эффектами:
- активация движения биологических жидкостей для снижения отечности;
- насыщение тканей кислородом и питательными веществами;
- стимуляция иммунных процессов;
- снятие мышечных спазмов, напряжения, усталости.

При помощи массажа при родовом защемлении седалищного нерва можно полностью избавиться от заболевания. Если в основе проблемы лежит травма или особенность строения тела, то эффективность сеансов минимальна. При воспалении инфекционного характера массажные сеансы являются важной частью лечебного комплекса, поскольку снижают риск развития осложнений и укрепляют иммунную систему. Для получения быстрого результата во время массажа используют обезболивающие, разогревающие или противовоспалительные мази.
Противопоказаний к проведению сеансов немного. К ним относятся:
- гнойное воспаление тканей и болезненность кожи в области проработки;
- онкология;
- повышенное АД;
- беременность.
При смещении позвонков и спазмах мышц массаж при ишиасе назначают основным методом лечения. Процедуры в этом случае должен выполнять только специалист: проблемные зоны расположены слишком близко к спинному мозгу, и неосторожное движение может привести к защемлению или травмам.
Механизм воздействия массажа
Перед началом массажного курса необходимо точно определить причину ишиаса для выбора оптимального метода и интенсивности воздействия. Отличается лечебный массаж при защемлении и воспалении седалищного нерва тем, что приемы вибрации, похлопывания, пощипывания и скручивания назначаются только врачом.
Механическое воздействие устраняет болезненные ощущения и выраженность воспалительного процесса. Улучшает движения крови и лимфы и мобилизует внутренние ресурсы организма. Это приводит к запуску естественных регенерационных процессов, улучшению питания тканей и очищению от шлаков. Во время массажного сеанса улучшается подвижность позвоночного столба, уходит усталость и зажатость мышечной ткани.

Раздражение нервных окончаний, расположенных в коже, затрагивает работу ЦНС. В результате происходит выработка гормонов, улучшающих не только состояние кожи, но и настроение, общее самочувствие, иммунитет.
Массажные техники при ишиасе
При заболевании седалищного нерва можно использовать несколько массажных техник в домашних условиях. Из-за расположения области проработки самомассаж невозможен: больному необходима помощь родственников для выполнения ежедневных процедур.
Обычно для лечения невралгии назначают:
- классический массаж (традиционный);
- точечный;
- медовый;
- вакуумный.
Точечный массаж включает в себя воздействие на биологически активные точки. Рефлекторная реакция, возникающая во время проработки, стимулирует деятельность нервной системы. Проблемные места выявляются при помощи пальпации по возникновению боли под надавливанием. Точечную методику назначают при заболевании, вызванном:
- недостатком кровоснабжения;
- проблемами в работе ЦНС;
- воспалениями и спазмами мускулатуры спины.
 Медовый массаж при ишиасе проводят после теплой ванны или душа. На поясницу наносят немного разогретого, но не горячего меда, распределяя его по всей поверхности легкими движениями. Техника массажа проста: ладони с усилием прижимают к коже и резко отрывают. Образовавшийся вакуум оказывает лечебное воздействие на проблемную область. Сеанс продолжают, пока цвет меда не станет серо-белым. Излишки удаляют влажным полотенцем.
Медовый массаж при ишиасе проводят после теплой ванны или душа. На поясницу наносят немного разогретого, но не горячего меда, распределяя его по всей поверхности легкими движениями. Техника массажа проста: ладони с усилием прижимают к коже и резко отрывают. Образовавшийся вакуум оказывает лечебное воздействие на проблемную область. Сеанс продолжают, пока цвет меда не станет серо-белым. Излишки удаляют влажным полотенцем.
Вакуумный массаж седалищного нерва проводят с использованием силиконовых или резиновыми банками среднего размера. Использование стеклянных банок лучше доверить профессионалу, поскольку неумелое обращение с ними может спровоцировать ожог. Перед сеансом область проработки смазывают маслом для лучшего скольжения массажеров. Банки устанавливают на коже, и медленно проводят по пораженному участку.

Вне зависимости от вида массажа сеанс должен проводиться не более 20 минут. После проработки пациенту запрещено резко вставать и двигаться. А вот полезно будет выпить травяного чая и полежать 30-40 минут под теплым одеялом. Массажные сеансы проводят через день, а лучшее время — перед сном.
Массирование при защемлении
Защемление часто встречается у женщин на последнем триместре, поскольку увеличенная матка давит на кости таза, лежащие рядом сосуды и нервные окончания. Во время беременности массирование делает только врач, а положение — лежа на боку.
На область проработки наносят массажный крем или масло. Сеанс начинают с разогрева мышц легкими поглаживаниями сверху вниз. Затем ребрами ладоней совершают круговые движения умеренной силы, не затрагивающие спазмированный участок. Завершают легкими и интенсивными поглаживаниями.

При защемлении седалищного нерва в ходе первого сеанса массажа отмечается резкое уменьшение боли, улучшение подвижности спины и нормализация состояния. Если нет иных патологий, то для исцеления достаточно 10-15 процедур. После сеанса необходимо полежать 10-15 минут под теплым пледом. Массаж при защемлении седалищного нерва лучше проводить вечером, чтобы избежать переутомления и травмирования разогретой спины.
Массирование при воспалении
При воспалении седалищного нерва в домашних условиях массаж может выполняться как терапевтом, так и кем-то из родственников или друзей. Массажная техника предусматривает предварительное разогревание мышц легкими поглаживаниями и проработку гребнеобразными движениями основной области. Интенсивное воздействие на спазмированную область запрещено.
Первые сеансы проводят без вибраций и похлопываний, которые могут спровоцировать ухудшение состояния позвонков. В дальнейшем включение приемов происходит постепенно и с минимальной силой воздействия. В качестве мази или геля используют противовоспалительные средства на основе змеиного или пчелиного яда.

Средний курс состоит из 10-15 процедур, которые проводят каждый день или через день вечером. Проведение сеансов желательно сочетать с лечебной гимнастикой, которую врач подбирает с учетом индивидуальных особенностей.
Массажные процедуры продолжают проводить и после выздоровления с профилактической целью. Для поддержания здоровья достаточно выполнять 1-2 сеанса в неделю.
Массаж при ишиасе помогает справиться с болью, активирует регенерационные процессы, возвращает подвижность и снимает мышечную усталость. Проводят его при помощи специальных приспособлений (банок) или только руками. Классическая проработка проходит с использованием меда, точечного воздействия или только традиционных массажных приемов. Во время сеанса основное воздействие на мышцы —легкие поглаживающие движения. Интенсивная проработка и применение силовых приемов запрещены. В среднем для выздоровления требуется от 10 до 15 процедур, однако для профилактики желательно продолжать проводить сеансы раз или два в неделю.
Источник
