После лечения пиелонефрита болит поясница
Причиной появления болей в спине и пояснице становятся заболевания позвоночника, внутренних органов, ущемление мышц. К этому приводят частые стрессы, физические нагрузки, нарушения гормонального фона, сопутствующие патологии. Самостоятельно диагностировать заболевание невозможно. Только врач на основании анамнеза, лабораторных, инструментальных исследований может поставить окончательный диагноз и назначить лечение.
1 Характеристика болей в спине и пояснице
Боль в пояснице может быть разного характера. Больные не могут свободно двигаться, разогнуться. Симптом появляется при переохлаждении мышц, наличии дегенеративных процессов, остеохондроза. Учитывая локализацию, можно поставить предварительный диагноз.
К появлению болезненности в пояснице приводят следующие патологии:
- сакроилеит;
- пиелонефрит;
- гломерулонефрит;
- анкилозирующий спондилоартрит (болезнь Бехтерева);
- амилоидоз;
- сколиоз, патологические лордозы и кифозы;
- межпозвоночные грыжи позвоночного отдела;
- травмы;
- ретроцекальное расположение аппендицита.
Узнать патологию, локализующуюся в области поясницы, можно по таким признакам:
- болезненность при поворотах туловища в стороны, наклонах, в положении лежа на спине;
- неприятные ощущения после поднятия тяжестей, длительной ходьбы или продолжительного пребывания в определенной позе;
- появление острой боли, заставляющей принять вынужденное положение, не двигаться;
- усиление болей в ночной период;
- иррадиация боли в бедро, ягодицу;
- облегчение симптоматики после использования корсетов, согревающих мазей.
К появлению болей могут привести следующие заболевания спины:
- межпозвоночные грыжи;
- радикулит;
- остеохондроз.
Наиболее характерным симптомом патологий спины являются постоянные острые боли, которые усиливаются при движении и не сопровождаются повышением температуры тела. При пальпации длиннейшей мышцы спины отмечается усиление болезненности.
Болезненность спины появляется также с возрастом – у мужчин после 35 лет, в это время увеличивается нагрузка на позвоночник. У мужчин, которые подвергаются регулярным физическим нагрузкам, развивается остеохондроз поясничного отдела позвоночника.
К появлению неприятных симптомов в спине приводит также нарушение работы органов пищеварительного тракта, например, панкреатит. При последнем появляются опоясывающие боли, которые захватывают участок эпигастрия и часть спины. Возникает тошнота, рвота, диарея, наблюдается снижение уровня глюкозы в крови.
Боль может возникнуть по всей спине или по одной стороне. Например, сакроилеит (радикулит) вызывает левостороннюю или правостороннюю боль в спине. При ущемлении седалищного нерва болезненность и онемение конечностей возникает с одной стороны. Самолечением заниматься нельзя, при появлении симптомов необходимо сразу обращаться к врачу.
Почему болит половой член у мужчин: основные причины и разновидности заболеваний
2 Проявление болезней почек
Болезненность в почках преимущественно имеет односторонний характер. Чаще поражается именно правая почка, за счет анатомических особенностей.
Нарушения нормального функционирования почек приводят к появлению тянущей, колющей, ноющей боли. Она локализуется ниже лопаток, на участке под ребрами выше таза, отдает в нижнюю часть живота, область паха и половых органов, бедра.
Понять, что имеют место заболевания почек, можно по таким симптомам:
- постоянная болезненность, которая не связана с физическими нагрузками, сменой положения тела;
- нарушения со стороны мочеиспускания, боль при посещении туалета, примеси крови в моче;
- гипертермия;
- гипертензия;
- возникновение тошноты, рвоты, жидкого стула;
- появление отеков, желтизны под глазами и на голени после сна;
- нарушение аппетита, быстрая утомляемость, сонливость;
- положительный синдром Пастернацкого (при постукивании по пояснице в области почки возникает болезненность).
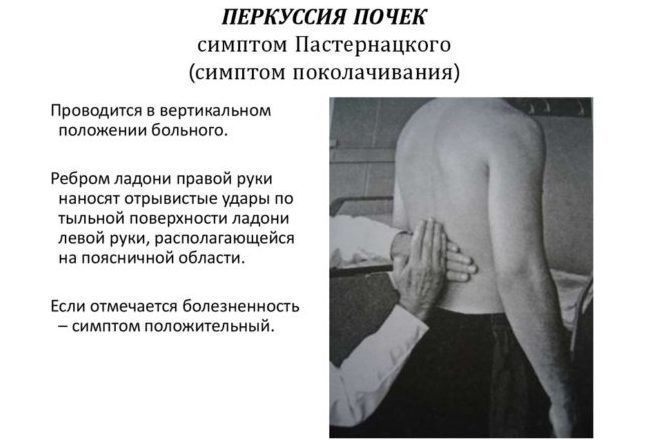
Проверка симптома Пастернацкого является важным элементом дифференциальной диагностики заболеваний почек и позвоночника.
Болезненность могут вызывать следующие патологии:
- гломерулонефрит;
- опухолевые заболевания почек;
- нефроптоз;
- гидронефроз;
- пиелонефрит;
- мочекаменная болезнь;
- туберкулез почек;
- тромбоз почечной артерии;
- злокачественные опухоли почек, мочеточника;
- атеросклероз почечных артерий.
Не всегда появление болезненности ниже лопатки говорит о наличии почечной патологии. Иногда такой симптом провоцируют болезни близлежащих органов.
При мочекаменной болезни возникает острая боль в спине, отдающая в половые органы. Болезненность не зависит от смены положения тела. Спровоцировать развитие пиелонефрита, гломерулонефрита может цистит, если воспаление с мочевого пузыря переходит на почки.
Болезненные чувства в нижних отделах спины, дискомфорт у мужчин могут быть вызваны патологиями мочеполовых органов.
Чрезмерное употребление алкоголя, пива повышает риск развития почечных болезней.
Гидронефроз почки: причины, симптомы, последствия и методы лечения
3 Сравнение патологий
Зная характерные проявления заболеваний почек и поясничного отдела позвоночника, можно правильно провести дифференциацию. Существует ряд симптомов, которые позволяют предположить ту или иную патологию:
| Поясничный отдел | Почки |
| Острая боль постоянного характера | Ноющая боль нарастающего характера |
| Температура в норме | Гипертермия |
| Усиление симптома при смене положения тела | Постоянная интенсивность проявления симптома, которая не зависит от движения |
| Показатели мочи в норме | Примеси крови, гноя, слизи в моче |
| Положительный эффект от применения медикаментов с согревающим эффектом, которые ослабляют боль | Невозможность снять симптом с помощью согревающих и противовоспалительных кремов и мазей |
Для патологий спины характерен спазм мышц на пораженном участке, жжение, покраснение. Когда болят почки, присутствует чувство тяжести, характерна односторонняя локализация, положителен синдром Пастернацкого. Проверить его наличие можно в домашних условиях.
Паренхиматозная киста почки: причины возникновения, симптомы и методы лечения болезни
4 Что следует предпринять?
У больных нередко возникают сложности при обращении к врачу преимущественно из-за того, что болезнями почек занимается уролог, нефролог, а патологиями спины – невропатолог, травматолог, остеопат. Самому распознать причину появления болезненности сложно, поэтому сразу необходимо обратиться к терапевту.
Симптом может появиться у ребенка, в таком случае нужно немедленно обращаться к педиатру.
Прием у терапевта включает следующие действия:
- изучение анамнеза жизни и заболевания;
- пальпация – прощупывание для определения увеличения почек;
- перкуссия – легкие постукивания, удары пальцами, ребром ладони для определения очага болезненности;
- назначение лабораторных и инструментальных исследований.
На основании полученных данных терапевт сможет отличить болезнь и направит человека к соответствующему специалисту для дальнейшего лечения. Поэтому важно четко объяснить врачу, в каком месте возникает болезненность. Приглушать симптомы патологий не рекомендуется, так как это может только усугубить течение заболевания.
Источник
После лечения пиелонефрита болят почки
Под термином пиелонефрит врачи понимают воспалительное заболевание почек преимущественно бактериального происхождения. После инфекционных воспалений дыхательных путей это самая распространенная болезнь. Часто и самая коварная, поскольку может тянуться месяцами и годами, постепенно разрушая почки и приводя к их недостаточности.
Пиелонефритом может заболеть человек любого возраста, но чаще всего им страдают дети младше семи лет, у которых заболевание связано с анатомическими особенностями развития, девушки и женщины 18–30 лет, у которых его появление может быть связано с началом половой жизни, беременностью или родами, и пожилые мужчины, страдающие аденомой предстательной железы. По статистике, заболеваемость пиелонефритом у девочек в возрасте от 2 до 15 лет в 6 раз выше, чем у мальчиков; почти такое же соотношение наблюдается между больными женщинами и мужчинами в молодом и среднем возрасте.
Причины развития пиелонефрита
Пиелонефрит (от греч. pyelos – лоханка и nephros – почка) – гнойное воспаление инфекционной природы, которое возникает в ткани самой почки и ее главных отделах – чашечках и лоханке. Именно там, где находятся основные рабочие единицы почки – нефроны. И это очень опасно. Из-за воспаления почка изменяет свою структуру, рубцуется, сморщивается, может даже окончательно погибнуть.
Болезнетворные микробы – кишечные или синегнойные палочки, протеи, стафилококки, энтерококки и другие бактерии – проникают в почки либо с кровью, либо по мочевым путям. Первопричиной пиелонефрита может стать любой инфекционный очаг в организме: кариозные зубы, гайморит или тонзиллит, воспалительные процессы в органах дыхания, брюшной полости или половой сфере.
Но больше всего способствует развитию воспаления все, что вызывает задержку оттока мочи: врожденные дефекты строения почек и мочеточников, образование в них и в мочевом пузыре камней, аденома предстательной железы у мужчин. Не случайно пиелонефрит тесно связан с мочекаменной болезнью. Воспалительный процесс стимулирует образование камней, а камни, задерживая отток мочи, поддерживают в лоханках почек воспаление.
Развитию пиелонефрита способствуют общее снижение иммунитета организма, переутомление или переохлаждение. Заболевание может развиться также и после некоторых инструментальных способов обследования.
Предрасполагают к появлению пиелонефрита переохлаждение, нарушение нормального оттока мочи, камни в почках и мочевыводящих путях, сахарный диабет, аденома предстательной железы, проведение урологических манипуляций.
Пиелонефрит врачи называют болезнью с «женским лицом»: 90 из 100 заболевших – женщины. Объясняется это особым строением женского мочеточника – короткая уретра, располагающаяся вблизи влагалища и прямой кишки, способствует проникновению инфекции «восходящим» путем. Причем, есть три критических периода, когда вероятность развития заболевания наиболее высока: раннее детство, начало половой жизни и беременность.
Пиелонефрит при беременности
Пиелонефрит беременных развивается, по статистике, у 7% беременных женщин. Этому виду заболевания врачи даже дали свое название – гестационный пиелонефрит, то есть пиелонефрит, развившийся при беременности. Как правило, поражается чаще правая почка. Дело в том, что во время беременности матка постепенно увеличивается в размерах, сдавливая соседние органы, в том числе и мочеточники – выводные протоки почек, которые отводят из почек мочу. В результате они удлиняются и петлеобразно выгибаются, происходит сдавливание правого мочеточника между беременной маткой и костями таза. Таким образом, моча не может нормально пройти по мочеточникам. По этой же причине пиелонефрит чаще возникает во вторую половину беременности, когда размеры матки максимальные.
Кроме того, способствует развитию гестационного пиелонефрита гормональная перестройка при беременности. Изменение соотношений гормонов в организме, главным образом, эстрогенов и прогестерона, ведет к ухудшению перистальтики мочеточников и как результат – продвижение мочи затрудняется. Это приводит к застою мочи в лоханках почек, что является благоприятным фоном для размножения патологических микроорганизмов – кишечных палочек, стафилококков, стрепротококков и т. д.
Больше других к гестационному пиелонефриту расположены беременные, которые когда-то уже переболели пиелонефритом либо циститом. Помимо этого, к провоцирующим факторам относят пониженный иммунитет, переохлаждения и малоподвижный образ жизни.
Симптомы и диагностика пиелонефрита
Острый пиелонефрит начинается, как правило, с классической картины воспалительного процесса: общее тяжелое самочувствие, озноб, высокая температура, боль в пояснице, частое и болезненное мочеиспускание. Для постановки предварительного диагноза пиелонефрита бывает достаточно сделать анализ мочи: в ней обнаруживается большое число бактерий (более 100 тыс. в 1 мл мочи), повышенное количество лейкоцитов, эритроциты (гематурия), белок, иногда – гной (пиурия). Для более точной диагностики пиелонефрита важны специальные методы исследования мочи и функций почек, рентгенологические и радиоизотопные методы, в редких случаях требуется биопсия почек.
Используется также культуральный метод определения причины инфекции, суть которого – посев мочи на специальные среды, в которых растут и размножаются микробы. Результат получают через 1–2 суток. Культуральный метод позволяет оценить чувствительность обнаруженного микроба к антибиотикам, это помогает врачу подобрать нужную схему лечения и необходимые препараты. При необходимости женщинам следует дополнительно сделать мазки из влагалища, а мужчинам – из уретры.
Если при явных проявлениях заболевания человек не обращается к врачу, а предпочитает спасаться «домашними» средствами, нет никакой гарантии, что заболевание не перейдет в хроническую форму. В тяжелых случаях возможно даже развитие нагноения.
Каждое последующее обострение воспалительного процесса приводит к повреждению все новых и новых участков почки. Впоследствии они замещаются разрастающейся соединительной тканью, что неизбежно приводит к почечному склерозу и сморщиванию почки. Если процесс носит двусторонний характер, развивается почечная недостаточность. Зачастую воспалительный и склеротический процессы в почке приводят к возникновению почечной артериальной гипертензии (стойкому повышению артериального давления).
Чтобы избежать тяжелых последствий, лучше своевременно обратиться к врачу. Основные анализы при пиелонефрите – общий анализ мочи и крови, бактериологическое исследование мочи, ультразвуковой, рентгенологический и радиоизотопный методы исследования почек и мочевыводящих путей.
Лечение пиелонефрита
Если пиелонефрит не осложняется другими проявлениями заболевания, он лечится в домашних условиях под наблюдением врача. Обычно назначают щадящую диету (с жестким ограничением соли), обильное питье (2–3 л в сутки), тепло на поясничную область, прием специальных лекарств: как правило, используются антибактериальные средства разных групп – антибиотики, сульфаниламидные препараты, производные нитрофурана, 8-оксихинолина, антисептики, препараты растительного происхождения. В последнее время широкое распространение получили препараты группы фторхинолонов (ципрофлоксацин, норфлоксацин, пефлоксацин и др.). В большинстве случае этого достаточно, чтобы выздороветь за 7–10 дней.
Подчеркнем, что подобрать нужные лекарственные препараты должен вам врач, лучше после проведения ангибиограммы (посева микробов), позволяющей выявить вид возбудителя и его чувствительность к антибиотикам. Используются только те препараты, которые не оказывают токсического воздействия на почки. Если нет возможности провести ангибиограмму, назначают один из антибиотиков широкого спектра действия (наиболее часто применяемые при остром пиелонефрите антибиотики – аугментин, амоксиклав, уназин, цефуроксим, гентамицин и др.).
После окончания полного курса лечения пиелонефрита обязательно нужно сделать контрольное исследование мочи для определения эффективности терапии (в моче не должно быть бактерий и белка и должно нормализоваться содержания лейкоцитов).
Также после лечения желательно провести дополнительные исследования для исключения или подтверждения мочекаменной болезни, структурных нарушений или признаков закупорки почечных сосудов, которые могли стать причиной развития пиелонефрита. К таким обследованиям относят: внутривенную урографию (введение контраста в венозную систему с его выделением почками и, соответственно, рентгеновским контрастированием их чашечно-лоханочной системы); УЗИ мочевыделительной системы; цистоскопию (осмотр мочевого пузыря через цистоскоп – специальный оптический прибор, введенный в просвет пузыря через мочеиспускательный канал).
Хронический пиелонефрит
Хронический пиелонефрит чаще всего представляет собой вариант не долеченного острого процесса. Но бывает, что с самого начала болезнь протекает скрытно, ничем «ярким» себя не проявляя. Обычно такие пациенты попадают к нефрологу уже только тогда, когда появляются признаки почечной недостаточности.
Протекает хронический пиелонефрит «волнами»: спокойный период ремиссии чередуется с периодами активной фазы болезни, когда ухудшается общее состояние, появляются слабость, недомогание, головная боль, повышается температура, ухудшается аппетит. При обострении болезни требуется немедленно начать лечение.
Обычно курс лечения хронического пиелонефрита длится 3–4 месяца. В конце каждого месяца больному повторяют анализ мочи и антибиограмму. Если количество лейкоцитов все еще повышено, препарат меняют. Иногда после первого же месяца лечения анализы вполне благополучны, и больной бросает принимать лекарства. Этого делать нельзя! Болезнь только затаилась и может вернуться с новой силой.
Лекарства плюс травы
В комплексное лечение пиелонефрита вместе с антибиотиками включаются также нестероидные противовоспалительные препараты (аспирин, ибупрофен и др.), которые препятствуют образованию тромбов в сосудах; препараты, улучшающие микроциркуляцию в почках (курантил, венорутон и др.) и нормализующие нарушенную антибиотиками микрофлору кишечника (линекс и т.п.).
Кроме того, хороши любые варианты растительных препаратов: фитолизин, мочегонный (почечный) чай, брусничный лист, медвежьи ушки, пол-пала. Все они обладают антисептическим и мочегонным действием. Можно применять также березовые почки, толокнянку, барбарис, хвощ полевой, листья и корни петрушки, зелень укропа. Чем полнее этот сбор трав, тем лучше. С вечера 1 стол. ложку смеси заварите стаканом крутого кипятка и оставьте укутанный сосуд до утра. Утром процедите и выпейте в два приема, если уходите на работу, и в три приема, если остаетесь дома.
Очень полезно для почек пить хотя бы один стакан в день теплой, без газа, слабощелочной минеральной воды типа Славяновская. Хороший эффект дает арбузная терапия. Полезно также есть ягоды земляники, клюквы, брусники, зелень петрушки и укропа.
Лекарственные растения следует применять в течение года после нормализации анализов мочи, каждые 3 месяца делая перерыв на 2–3 недели. После каждого перерыва сбор меняйте.
Лекарственные травы, применяемые для лечения пиелонефрита
Один из самых мощных диуретиков (растений, обладающих мочегонными свойствами) – индийская трава пол-пала (эрва шерстистая). Кроме нее можно назвать траву горца птичьего (спорыш), хвощ полевой, листья брусники, листья и почки березы, почечный чай (ортосифон тычиночный), плоды можжевельника, лист толокнянки.
Более слабым мочегонным действием обладают пастушья сумка, листья смородины, петрушка, сельдерей, укроп, тмин, анис, черника, крапива, тысячелистник, зверобой, череда, льнянка, тимьян, настурция, огуречник, полынь, девясил, мелисса, фиалка, лопух, мыльнянка, пырей, дягиль, копытень, почки сосны.
Хорошо «промывают» почки арбузы, дыни и тыквы. С успехом используются также створки фасоли и кукурузные рыльца.
В общем, как видите, народных средств лечения пиелонефрита достаточно много. Из предложенных лекарственных трав можно составлять различные сборы, а можно применять их по отдельности. Но желательно предварительно все же проконсультироваться с врачом, у каждого растения есть свои показания и противопоказания.
В «острой» стадии болезни рекомендуются такие растительные сборы:
Плоды аниса, листья березы, траву будры, зверобоя, пустырника, фиалки трехцветной, хвоща полевого смешать в равных частях. 10 г измельченного в порошок сбора залить 400 мл кипятка, варить 5 мин., настаивать час, процедить. Пить в теплом виде по 1/2 стакана 4 раза в день за 30 минут до еды.
Листья брусники, земляники лесной, мать-и-мачехи, цветки василька синего, траву вероники, крапивы, семена льна смешать в равных частях. 10 г измельченного в порошок сбора залить 0,5 л кипятка, настаивать в термосе 8 часов, процедить. Пить в теплом виде по 0,5 стакана 4 раза в день после еды.
Траву горца птичьего (спорыша), тысячелистника, яснотки, плоды можжевельника, солому овса, корневище солодки, листья толокнянки, шалфея смешать в равных частях. 8 г измельченного в порошок сбора залить 250 мл воды, настаивать 4 часа, довести до кипения, парить на водяной бане 10 мин., настаивать в тепле 1 час, процедить. Пить в теплом виде по 0,5 стакана 4 раза в день через 20 мин. после еды.
Листья березы, грушанки, траву вереска, донника, лабазника, пастушьей сумки, цветки календулы, пижмы смешать в равных частях. 10 г измельченного в порошок сбора залить 400 мл кипятка, кипятить 5 мин., настаивать час, процедить. Пить в теплом виде по 0,5 стакана 4 раза в день за полчаса до еды.
Листья березы, подорожника, толокнянки, все растение земляники лесной, траву горца птичьего (спорыша), крапивы, лабазника, лапчатки гусиной, пастушьей сумки, полыни горькой, пустырника, шалфея, солому овса, корневище пырея, цветки ромашки, плоды фенхеля смешать в равных частях. 8 г сбора залить 0, 5 л кипятка, нагревать на водяной бане 15 мин., настаивать в тепле час, процедить. Принимать в теплом виде по 1/4 стакана 4 раза в день после еды.
В период ремиссии нужно использовать такие растительные сборы:
Листья березы, траву спорыша, лабазника, пастушьей сумки смешать в равных частях. 10 г измельченного сбора залить 0,5 л кипятка, настаивать в термосе 8 часов, процедить. Принимать в теплом виде по 0,5 стакана 4 раза в день после еды.
Листья брусники, грушанки, траву лапчатки гусиной, корень петрушки смешать в равных частях. 10 г измельченного сбора залить 400 мл кипятка, кипятить 5 мин., настаивать час, процедить. Пить в теплом виде по 0,5 стакана 4 раза в день за полчаса до еды.
Траву буквицы, донника, семена льна, цветки пижмы смешать в равных частях. Или смешать: цветки василька синего, липы, траву зверобоя, побеги почечного чая. Готовить и принимать так же, как указано в предыдущем рецепте.
Листья вахты, любистка, цветки календулы, корневище пырея смешать в равных частях. 10 г измельченного сбора залить 0,5 л кипятка, настаивать в термосе 8 часов, процедить. Принимать в теплом виде по 0,5 стакана 4 раза в день после еды.
В периоды между применением растительных сборов можно использовать напары, настои и отвары отдельных растений, обладающих противомикробными и противовоспалительными свойствами:
Настой травы тысячелистника: 20 г травы залить 400 мл воды, довести до кипения на водяной бане, кипятить 5 мин., настаивать час, принимать по 3 стол. ложки 3–4 раза в день за 15–20 мин. до еды.
Отвар листьев березы: 20 г сухих листьев залить литром воды, кипятить на водяной бане 20 мин., пить в теплом виде по 1 стакану 3–4 раза в день до еды.
Отвар листьев брусники готовить так же, как и березовый отвар, пить по 1 стакану 3 раза в день за 30 мин. до еды.
Напар травы пастушьей сумки: 3 г травы залить 250 мл кипятка, настаивать час, пить перед едой. Каждый раз готовить новую порцию.
Диета при пиелонефрите
Самое важное при пиелонефрите – ограничить потребление поваренной соли: она способствует концентрации мочи и увеличению вязкости крови, что еще больше усугубляет воспаление.
Не рекомендуется употреблять крепкие мясные и костные бульоны, супы из щавеля, шпината. Стоит ограничить растительные продукты, содержащие большое количество белков, – горох, сою, фасоль, бобы. И совсем отказаться от соленых и маринованных овощей, соленых закусок, газированных напитков и алкоголя.
Необходимо исключить также пряности – перец, лук, чеснок, хрен, редька. Они содержат эфирные вещества, раздражающие почечные ткани.
Лучше употреблять отварное нежирное мясо говядины, курицы, рыбу, вегетарианские супы, молочные продукты, особенно творог и блюда из него. Полезны свежие овощи и фрукты, крупы, особенно гречневая и овсяная, хлеб с добавлением отрубей.
Полезный совет: при воспалительных заболеваниях почек чаще ешьте петрушку и укроп в свежем виде. В этих травах содержатся алкалоиды противовоспалительного и мягкого мочегонного действия.
Профилактика пиелонефрита
Вообще профилактические меры следует начинать с детства, прививая детям навыки личной гигиены. И уж тем более нужно следить за собой нужно после пиелонефрита. Правила эти просты, выполнять их не сложно. Повторим лишь еще раз «азы успеха».
1. Никогда не игнорируйте позыв к мочеиспусканию. Кровеносные сосуды наполненного мочевого пузыря сжаты, что затрудняет поступление крови и увеличивает риск возникновения инфекции: застоявшаяся моча – благоприятная среда для роста и размножения бактерий
2. Соблюдайте правила личной гигиены. Выполняя гигиенические процедуры, постарайтесь не употреблять ароматические пены, аэрозоли и масла: входящие в их состав химические вещества могут вызвать раздражение гениталий и нарушить локальный кислотно-щелочной баланс, способствуя тем самым размножению бактерий и переносу инфекции (что особенно часто бывает у женщин). С точки зрения гигиены лучше пользоваться душем, чем принимать ванну.
3. Пейте ежедневно по 6–8 стаканов воды.
4. Если у вас есть склонность к циститу, носите свободные хлопчатобумажное белье, а не тесную синтетику.
5. Ни в коем случае не переохлаждайтесь: одежда не по сезону, сидение на влажной скамейке или мраморном парапете ведут к функциональным сбоям, снижению иммунитета и активизации микроорганизмов; как следствие, возникает или рецидивирует пиелонефрит.
6. Своевременно устраняйте очаги инфекции, которые ослабляют иммунитет и способствуют скрытому течению инфекции.
7. Во время беременности регулярно посещайте гинеколога и делайте анализы мочи. Своевременное лечение болезней почек у беременных предупреждает возникновение хронического пиелонефрита.
8. Избегайте половых контактов в последние два месяца перед родами и первые два месяца после родов. В эти периоды создаются наиболее благоприятные условия для инфицирования женских половых органов, мочевыводящих путей и почек.
Другие статьи на эту тему:
Нефроптоз: опущение почки
Гипертония: не болит, но убивает…
Общий анализ мочи: все ли показатели в норме?
ОРВИ: инфекция дыхательных путей
Как использовать лекарственные растения
Источник статьи: https://medic-sovet.ru/2017/10/16/posle-lecheniya-pielonefrita-bolyat-pochki/
Источник
