Радикулит боль в пояснице и ноге
 Люди, страдающие от любой формы радикулита, не понаслышке знают что такое боль.
Люди, страдающие от любой формы радикулита, не понаслышке знают что такое боль.
Болевые ощущения могут прийти внезапно и подпортить намеченные планы, уложив вас в постель и обложив грелками и обезболивающими.
Чаще всего у людей не хватает времени заниматься этой болезнью, они рассчитывают на то, что «само как-то пройдет» или «ну вот со следующего понедельника начну лечение».
Но ни в понедельник, ни во вторник, ни даже в среду лечение не начинается, а поход к врачу и вовсе переносится на следующий месяц, а то и год. Радикулит – это не та болезнь, лечение которой нужно откладывать в долгий ящик, ей нужно заниматься, при том комплексно. Как справится с надоевшими болями и наконец перестать бояться внезапных приступов?
Что такое радикулит?
Слово «радикулит» происходит из латинского языка. В дословном переводе это слово означает «корешок». Радикулит – это болезнь, поражающая корешки спинного мозга и вызывающая при этом моторные и вегетативные сбои. Главным симптомом радикулита является острая резкая боль, которую порой очень тяжело вытерпеть.
Радикулит заслуживает звание самого распространенного заболевания у людей разного возраста. Несмотря на то, что в этой статье мы называем радикулит заболеванием, самостоятельной болезнью он не является.
Радикулит – это скорее набор симптомов, который проявляется при сдавливании спинномозговых корешков, поэтому радикулит – это скорее следствие другого заболевания, приведшего к защемлению нервных корешков.

Такими первоначальными заболеваниями могут быть остеохондроз, спондилёз, аномалии развития позвоночника разного типа. Помимо этого вызывать воспаление может переохлаждение, различного рода травмы спины, инфекционные заболевания (сифилис, туберкулез, менингит, клещевой энцефалит и др.).
Боли носят внезапный характер и могу проявиться при сильной нагрузке на позвоночник (например, при подъеме тяжестей), при неловком и резком движении, а также по причине простуды или инфекции.
Традиционная медицина выделяет несколько видов радикулита в зависимости от локализации заболевания.
Радикулит бывает:
- шейным;
- грудным;
- пояснично-крестцовым (иногда его называют просто поясничным).
Эти разновидности в свою очередь могут проявляться в двух разных формах: хронической и острой.
Также иногда встречается разделение этого заболевания на первичный тип и вторичный тип. К первичному радикулиту относят заболевание, причиной которого был инфекционный или токсический фактор. К вторичному типу относят радикулит, проявившийся из-за нарушений в позвоночном столбе и спинном мозге.
Что такое острый радикулит?
При острой форме радикулита болевые приступы начинаются внезапно, симптоматика обычно ярко выражена. Воспаление корешков может происходить на разных уровнях позвоночника. Воспалительный процесс поражает внутреннюю часть оболочки нерва (внеоболочную часть).
Причины острого радикулита
Самой распространенной причиной болевых приступов острого радикулита является резкое, неловкое движение или подъем тяжестей. Такой приступ еще называют простым словом «прострел». Такой прострел проявляется при сгибе позвоночника (при наклоне) с поворотом в сторону.
Причины возникновения острого радикулита разделяют на две категории: врожденные и приобретенные.
 Врожденные причины чаще всего включают в себя аномалии в развитии позвоночника, например:
Врожденные причины чаще всего включают в себя аномалии в развитии позвоночника, например:
- новообразования различного происхождения;
- разрастания фиброзной ткани;
- образование спаек.
Приобретенные причины чаще всего носят хронический характер. В эту группу включены все дегенеративные изменения, происходящие в суставах и позвонках на протяжении длительного времени (спондилёз, остеохондроз и др.).
Чаще всего такие изменения приводят к появлению остеофитов (разрастанию позвонков и появлению своего рода шипов на них), которые и сдавливают спинномозговые корешки. Эти процессы приводят к образованию межпозвоночных грыж и гипертрофии жёлтой связки.
Помимо этого к приобретенным причинам относятся инфекционные заболевания различного рода (туберкулез, ВИЧ, клещевой боррелиоз, эпидуральный абсцесс, остеомиелит), различные злокачественные образования на позвоночнике (опухоли, кисты), эндокринные и метаболические расстройства (сахарный диабет, акромегалия и др), травмы позвоночника, переохлаждение (и резкие температурные скачки), высокие физические нагрузки и др.
Самые распространенные формы острого радикулита – это пояснично-крестцовый и шейный типы. Именно на эти отделы позвоночника приходится большая часть всех нагрузок.
Важно! Острый приступ радикулита – это не всегда первое проявление заболевания, вполне возможно, что это обострение уже развитой патологии, так что не стоит затягивать с обследованием и лечением.
Симптомы острого радикулита
Острый приступ радикулита сопровождается острой болью, которая может иметь разную локализацию. В зависимости от локализации болевых ощущений можно говорить о проявлениях определенного типа радикулита.
Острый радикулит пояснично-крестцового типа
При остром радикулите поясничного отдела позвоночника большинство пациентов испытывают характерные боли в пояснице, которые определяют как люмбаго или, по-другому, прострелы. В некоторых случаях боль чувствуется не только в спине, но и распространяется на седалищный нерв. Болевые ощущения могут затрагивать седалищную область, тыльную поверхность бедра, голень.

Характер боли при этом резкий, режущий, рвущий, простреливающий, парализующий позвоночный столб в пояснично-крестцовом отделе. Больной при этом стремится занять позу, при которой максимально снизится боль: чаще всего больной наклоняется вперед или в сторону.
Происходят также изменения в мышцах: там, где локализовано напряжение, мышцы находятся в гипертонусе и максимально сокращены. При прощупывании кажется, что мышца вспухла, увеличилась. На расслабленной стороне мышцы растянуты.
Если первопричиной возникновения острой формы радикулита является деформация тел позвонков и смещение межпозвоночного диска назад, то это может привести к возникновению кифоза, при котором распрямиться или наклониться будет довольно сложно и болезненно.
При смещении позвонков вбок, развивается (или усугубляется) сколиоз. Тело отклонено в сторону, противоположную деформации (гетерологический сколиоз).
В случае с острой формой поясничного радикулита редко может произойти потеря чувствительности. Если и встречается такой симптом, то только в области наружной части голени. Основная симптоматика характеризуется гипертонусом ягодичных и спинных мышц и, соответственно, острыми болями в этих областях.
Острый радикулит шейно-грудного типа
Этот тип радикулита встречается значительно реже, при том, что механизм проявления такой же, как и у пояснично-крестцовой формы. Болевой синдром возникает в шее и может переходить в зоны, в которых находятся наиболее пораженные нервные окончания. Болевые ощущения могут сопровождаться онемением в тех же пораженных зонах.
Болевой синдром распространяется на грудную и затылочную области, вызывая при этом симптомы схожие с симптоматикой инфаркта. При этом пациент не может нормально отклонить голову назад.
Если диск смещён вбок, то происходит вынужденный наклон головы и образование своего рода кривошеи. В некоторых случаях имеется парез пальцев руки со стороны поражения (два последних пальца прижаты к ладони и согнуты).
Обострение шейно-грудного радикулита довольно длительный процесс. Он имеет периодический характер, и, в отличие от пояснично-крестцовой формы, более протяженный.
Первая помощь при остром и хроническом радикулите
Если вас внезапно настиг приступ острого радикулита (или болевой приступ хронического характера), и возможности сразу же обратиться к врачу нет, есть несколько приёмов первой помощи, которые могут несколько уменьшить боль и продержаться до посещения врача:
- Зафиксируйте место поражения с помощью бандажа или плотной ткани;
- Попросите осторожно поддержать вас и уложить на спину на жесткую поверхность. При этом согните колени и подложите под них подушку или валик;
- Если есть возможность, то введите внутримышечно нестероидный противовоспалительный препарат. Если такой возможности нет, то примите таблетированную форму НПВС (Мовалис, Вольтарен, Индометацин);
- Добавьте к лечению миорелаксанты (например, Мидокалм или Баклофен);
- Можно воспользоваться специальными пластырями, созданными на основе НПВС. Такие пластыри действуют медленно, поэтому рекомендуется применять их в случае с нерезкой симптоматикой;
- Примите легкое успокоительное растительного происхождения (например, настойку валерианы или пустырника);
- На воспалённую область нанесите согревающую мазь или гель (Фастум-гель, Кетанол, Финалгон и др.).
Важно! Данные советы предназначены для тех случаев, когда сразу же обратиться к семейному доктору или вызвать скорую нет возможности. Первая помощь может помочь на время снизить болевые ощущения, но устранить первопричину приступа она не может. Поэтому нужно обязательно обратиться к специалисту, который проведет обследование и назначит вам комплексное лечение, способное побороть первоначальную причину появления симптомов радикулита.
Лечение острого радикулита
И острая, и хроническая формы радикулита в первую очередь являются последствиями другой болезни. Поэтому не существует лечения, направленного на устранение радикулита, нужно лечить первопричину. Поэтому первым шагом должно быть установление этой причины. Для этого нужно обратиться к врачу и пройти обследование.
Когда обследование покажет что именно вызывает острые боли в спине, шее или груди, можно начинать лечение. Лечебный комплекс вам назначит врач, опираясь на те причины, которые вызывают радикулит. Дать какие-то конкретные методики будет очень сложно, поскольку причин для появления радикулита бесчисленное множество.

Стандартно терапия включает в себя постельный режим (при обострении) или обеспечение щадящего режима дня, лечение медикаментами (болеутоляющие, витамины, миорелаксанты, НПВС), массаж и лечебная физкультура (обязательный пункт любой терапии, направленной на лечение заболеваний позвоночника).
Иногда к этим методикам добавляется иглорефлексотерапия, вакуумная терапия, магнитопунктура, лазерная терапия. Но это чисто индивидуальные методы, подходят они не всем.
Все эти методы направлены на устранение болевых ощущений и нормализации кровообращения, а также затормаживанию патологических процессов, происходящих в позвоночном столбе.
Видео: “Симптомы и причины радикулита”
Что такое хронический радикулит?
В отличие от острой формы, хронический радикулит явление для пациента постоянное. Болевые приступы имеют периодический характер и случаются практически постоянно после резких движений, поднятия тяжестей, переохлаждения и т.д.
Причины хронического радикулита
Острая и хроническая формы радикулита имеют одинаковый набор причин, взывающий болевые приступы.
Считается, что в 90% случаев причиной хронического радикулита является остеохондроз (и вместе с ним межпозвоночные грыжи и, соответственно, образование остеофитов). Остальные 10% распределяются между врожденными нарушениями, инфекционными заболеваниями, травмами, злокачественными опухолями.
Также хронический радикулит может развиться по причине постоянного стресса, в котором находится человек.
Помимо всего перечисленного, болевые приступы может вызывать переохлаждение организма, резкий подъем тяжестей, неловкие движения. Все эти причины являются основной для возникновения болевых приступов, а не развития самой болезни (как и в случае с острой формой).
Симптомы хронического радикулита
В отличие от острой формы, при хроническом радикулите симптомы как будто растянуты во времени и слегка сглажены. Боль носит не такой резкий и острый характер, она может то усиливаться, то стихать.
При шейной локализации радикулита шейный изгиб (со временем) сглаживается, из-за чего происходит нарушение осанки и амортизационной функции  позвоночного столба. Все это приводит к ухудшению состояния. Поэтому стоит обратиться к врачу сразу же после того, как пройдет обострение (острая боль несколько стихнет). Первичный приступ легче победить и предотвратить развитие осложнений.
позвоночного столба. Все это приводит к ухудшению состояния. Поэтому стоит обратиться к врачу сразу же после того, как пройдет обострение (острая боль несколько стихнет). Первичный приступ легче победить и предотвратить развитие осложнений.
Грудная форма хронического радикулита является одной из самых редких форм, однако это не умаляет ее значимости. Симптоматика в данном случае может быть разной (она зависит от степени поражения корешков). Обычно болевые ощущения локализуются в межреберной зоне. Пациент испытывает боли при глубоком вдохе, кашле или чихании, а также ходьбе и других движениях. Другое название для этой формы хронического радикулита – межрёберная невралгия.
Хроническая форма межрёберной невралгии проявляется не так ярко, как единичная (или острая), но регулярность болевых приступов является довольно неприятным симптомом и может говорить о наличии более серьёзных проблем в организме, чем простой спазм.
Поясничная форма хронического радикулита имеет такую же симптоматику, как и острая форма. Единственным исключением является то, что прострелы случаются регулярно. Пациент чувствует слабость в мышцах, болевые ощущения распространяются на нижний отдел спины, ягодицы, живот и ноги.
Поясничный радикулит может развиться после нескольких острых приступов. При хронической форме острая боль будет чередоваться с периодами ремиссии.
Лечение хронического радикулита
Терапия, направленная на лечение хронического радикулита, строится по тому же принципу, что и терапия, направленная на лечение острого радикулита.
Нужно обязательно пройти обследование, установить первопричину возникновения заболевания и внять рекомендациями врача. Доктор назначит комплексное лечение, которое будет включать себя медикаментозную терапию, массаж, лечебную физкультуру, мануальную терапию и т.д.
Выбор методов лечения и препаратов подбирается строго индивидуально, с опорой на персональную клиническую картину пациента.
Помимо традиционного лечения можно применять некоторые народные рецепты. Например, принимать горячие обертывания и теплые ванны с эфирными маслами, делать компрессы из горячего картофеля, пить чай из березовых листьев и коры вербы.
Видео: “Что делать при острых болях в спине?”
Профилактика хронического и острого радикулита
 Профилактика разных форм радикулита включает в себя соблюдение общих правил личной гигиены, а также следование рекомендациям вашего лечащего врача.
Профилактика разных форм радикулита включает в себя соблюдение общих правил личной гигиены, а также следование рекомендациям вашего лечащего врача.
Также следует внимательно относится к вашим хроническим заболеваниям, не давать им прогрессировать. Старайтесь расслабляться, избегать сильных стрессов.
Высокая влажность и переутомление мышц может привести к развитию пояснично-крестцового радикулита, так что стоит подумать о смене места работы или изменения климатических условий у вас дома.
Избегайте сквозняков, переохлаждения, старайтесь держать поясницу, шею и ноги в тепле. Занимайтесь гимнастикой (но не слишком перегружайте организм).
Избегайте сильных физических нагрузок, не поднимайте сильные тяжести, правильно питайтесь, гуляйте на свежем воздухе.
Заключение
С каждым годом такое заболевание, как радикулит проявляется все у большего числа людей. При чем возраст пациентов, страдающих от периодических приступов боли, совершенно разный. Болевые «прострелы» порой могут быть совершенно внезапными, подпортить планы и надолго уложить вас в согнутом состоянии в постель, поэтому не стоит затягивать с обращением к врачу и лечением.
Для того, чтобы эффективно подойти к решению такой проблемы, как радикулит, еще раз обратите внимание на некоторые важные моменты:
- Радикулит – это не самостоятельное заболевание, это последствие проявления другой болезни, связанной с нарушениями в позвоночнике. Поэтому вылечить радикулит у вас не получится, нужно заниматься первопричиной, вызывавшей развитие радикулита;
- В зависимости от локализации различают шейный, грудной и пояснично-крестцовый радикулит, а также острую и хроническую формы заболевания. Каждый тип обладает своей симптоматикой, поэтому сразу после появления характерных симптомов постарайтесь не затягивать с обследованием и лечением;
- Острая и хроническая формы различаются периодичностью появления болевых приступов. Для острой формы характерны единичные резкие болевые прострелы, в то время как для хронической формы характерны не такие яркие боли и чередование болевых приступов с периодами ремиссии. Однако после нескольких острых приступов может развиться хронический радикулит, так что стоит как можно раньше обратить внимание на это заболевание, чтобы избежать осложнений;
- Первая помощь при болевом приступе одинакова как в случае с острым радикулитом, так и с хроническим. Но нужно помнить, что первая помощь не может вылечить первопричину, она может лишь помочь в случае острого проявления болезни и несколько облегчить состояние, если нет возможности сразу обратиться к врачу или вызывать скорую;
- Лечение радикулита должно быть комплексным. Помимо медикаментов оно включает в себя лечебную физкультуру, массаж, физиотерапию, мануальную терапию и другие терапевтические мероприятия. Следует подойти к лечению основательно, набраться терпения и следовать всем указаниям вашего лечащего врача. Быстрых результатов ждать не стоит;
- Обязательно ознакомьтесь с профилактическими мерами, чтобы избежать развития радикулита или усугубления уже имеющегося заболевания. Следите за своим питанием, избегайте сквозняков и переохлаждения, не перегружайте мышцы, но и не забывайте о гимнастике. Порой профилактика может быть эффективнее лечения уже имеющихся проблем.
Комментарии для сайта Cackle
Источник
Содержание:
- Что такое поясничный радикулит?
- Причины возникновения
- Симптомы поясничного радикулита
- Лечение
Что такое поясничный радикулит?
Пояснично-крестцовый радикулит – это заболевание, затрагивающее периферическую нервную систему. При этой патологии происходит сдавливание и воспаление корешков спинномозговых нервов в пояснично-крестцовом отделе позвоночника.
Данное заболевание встречается достаточно часто. По статистическим данным, ему в разной степени подвержено около 10% взрослого населения. В группу риска входят люди трудоспособного возраста от 35 до 50 лет. Основной причиной заболевания являются дегенеративно-дистрофические изменения в позвоночнике (остеохондроз).
Для пояснично-крестцового радикулита обычно характерно хроническое течение, с периодическими обострениями различной продолжительности. Развитие заболевания провоцируется нахождением и работой в плохих климатических условиях и значительными физическими нагрузками на позвоночник.
Причины возникновения пояснично-крестцового радикулита
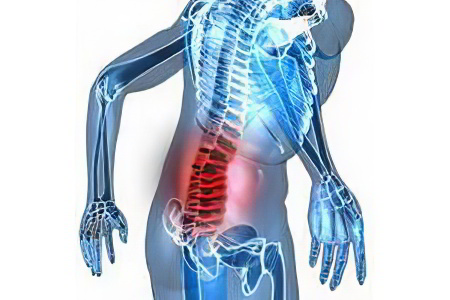
Пояснично-крестцовый радикулит представляет собой комплекс симптомов, возникающих при раздражении или сдавливании корешков спинного мозга. Это не самостоятельное заболевание, а патологический процесс, имеющий вторичный характер.
Ранее считалось, что причиной развития радикулита является инфекция. В настоящее время большинство специалистов придерживаются мнения, что он представляет собой одно из последствий развития остеохондроза (дегенеративных изменений, происходящих в межпозвонковых дисках).
Когда межпозвонковые диски позвоночника получают недостаточно питания, в их тканях начинают происходить качественные и структурные изменения невоспалительного характера. Фиброзное кольцо, окружающее пульпозное ядро диска, высыхает и уплотняется, в нем образуются трещины. По мере развития дегенеративного процесса ядро диска вместе с фиброзным кольцом выпячивается в межпозвоночный канал (протрузия диска), либо фиброзное кольцо разрывается и ядро выходит наружу (грыжа межпозвонкового диска).
Высота межпозвонковых дисков при этом снижается, связочный аппарат ослабляется. Чтобы компенсировать чрезмерную подвижность и предотвратить возможное смещение позвонков, на краях позвонков вырастают костные выступы, которые называются остеофитами.
В результате выпячивающиеся или выпадающие диски вкупе с мягкими тканями, которые травмируются остеофитами, оказывают давление на близко расположенные нервные окончания спинного мозга, на фоне чего возникает характерный болевой синдром. Прогрессирование остеохондроза может привести к такому осложнению, как стеноз (сужение) позвоночного канала. Этот процесс может захватить и фораминарные каналы. Пучки нервных волокон выходят из спинномозгового канала через фораминарные отверстия между позвонками и направляются к нижним конечностям и внутренним органам. Их сдавливание вызывает характерные симптомы ущемления седалищного нерва.
Дополнительно развитие пояснично-крестцового радикулита может быть спровоцировано:
Травмами позвоночника;
Опухолями периферической нервной системы;
Другими заболеваниями, такими, как артрит или спондилолистез;
Воспалительным процессом в околопозвоночных мягких тканях;
Нарушениями обмена веществ (отложениями известковых солей, провоцирующих образование остеофитов);
Аутоиммунными патологиями;
Регулярной повышенной нагрузкой на позвоночник;
Гиподинамией;
Наследственной предрасположенностью.
Очередной приступ радикулита может быть вызван:
Физическим перенапряжением;
Переохлаждением;
Простудой, гриппом;
Общей интоксикацией;
Резкими или неловкими движениями поясничного отдела спины.
Таким образом, причины возникновения пояснично-крестцового радикулита носят полиэтиологический характер.
Симптомы поясничного радикулита

К общим симптомам пояснично-крестцового радикулита относят:
Болевой синдром различной интенсивности и локализации, который обостряется при резких движениях нижней частью туловища, при падениях, подъеме тяжестей и других физических нагрузках на поясницу;
Усиление боли при кашле, чихании, напряжении мышц живота;
Ограничение движений при наклонах туловища в стороны, вперед и назад;
Такие двигательные нарушения, как неспособность встать на пальцы или согнуть пальцы ног.
В зависимости от уровня поражения боль может локализоваться в разных частях тела: в поясничной и ягодичной областях, задней и передней поверхности бедра, мышцах голени и икроножных. Также болевой синдром может поражать как одну, так и обе стороны тела. Объясняют это характером выпячивания межпозвонковых дисков (срединным либо боковым).
При поражении нервных окончаний, находящихся под I-II поясничными дисками, наблюдаются прострелы в поясницу и ягодицу, болевые ощущения, проходящие по задней и боковой поверхностям бедра. При поражении нервов IV-V поясничных дисков боль опускается до передней части голени, икроножной мышцы, наружной лодыжки и пятки; появляются нарушения сгибания стопы и большого пальца ноги.
Острый период радикулита продолжается в среднем в течение 2-3 недель. Для его диагностики используется также следующий комплекс специфических симптомов:
Симптом Бехтерева – наблюдается рефлекторное сгибание ноги со стороны поражения при переходе из положения лежа на спине в положение сидя;
Симптом Ласега – боль в поясничной, ягодичной областях и задней поверхности ноги резко усиливается во время подъема выпрямленной ноги в положении лежа на спине;
Симптом Дежерина – боль увеличивается во время кашля и чихания;
Симптом Бонне – на стороне поражения сглаживается складка под ягодицей;
Симптом Нери – боль в нижней части тела усиливается при резком наклоне головы вперед.
Для радикулита, обусловленного остеохондрозом, также характерны внешние изменения тела: распрямление поясничного лордоза, увеличение кифоза, сколиоз с выпиранием в сторону поражения. При патологии диска между V поясничным и I крестцовым позвонками возможно развитие сколиоза с выгнутостью в здоровую сторону.
Причиной инфекционного заражения нервных корешков пояснично-крестцового отдела могут быть острые (грипп, малярия) или хронические (бруцеллез) инфекции. Боль усиливается при наклоне корпуса вперед и не увеличивается во время нагрузки на позвоночник. Возможны вегетативные нарушения. В этом случае при угасании воспалительного процесса боли относительно быстро прекращаются. На рентгеновских снимках никаких отклонений нет.
Лечение пояснично-крестцового радикулита
Лечение заболевания проводится в зависимости от причинных факторов и его стадии (острая или хроническая).
Консервативное лечение является комплексным и включает в себя:
Постельный режим (в остром периоде);
Ношение корсета для иммобилизации позвоночника;
Использование препаратов, снимающих воспаление (в виде инъекций, таблеток, средств наружного применения);
Применение миорелаксантов, устраняющих спазм мышц в области поясницы;
Физиотерапевтические процедуры, оказывающие обезболивающее и профилактическое действие;
Вытяжение позвоночного столба;
Упражнения ЛФК, направленные на укрепление мышц и формирование мышечного корсета, поддерживающего позвоночник.
Медикаментозное лечение поясничного радикулита
Самыми эффективными по сей день остаются препараты из группы нестероидных противовоспалительных средств. Они купируют воспаление и снимают отек. Однако НПВС имеют ряд противопоказаний, оказывают негативное влияние на ЖКТ и не рекомендуются для длительного использования.
По теме: Уколы от радикулита
При резком обострении принимаются таблетки Диклофенак, Ибупрофен, Ортофен, в дальнейшем, после ослабления болей, лучше пользоваться мазями и кремами, которые наносятся на места локализации боли. К ним относятся Финалгон, Апизартрон, Диклофенак, Найз, Индометацин. Хорошо зарекомендовала себя мазь на основе змеиного яда Випросал. Оказывая местное раздражающее действие, она улучшает кровообращение в пораженной области.
Инъекции и блокады назначаются при очень сильных болях. Но они не лечат заболевание, а только снимают симптомы. В качестве анестетиков применяются Новокаин, Лидокаин, Тримекаин. В зависимости от особенностей протекания болезни ставятся хондропротекторы или мильгамма.
Из миорелаксантов используются Мидокалм, Баксолан, Сирдалуд. Однако они также обладают множеством побочных эффектов и должны применяться однократно.
Физиопроцедуры при поясничном радикулите

В подострой стадии совместно с медикаментозной терапией проводится ультрафиолетовое облучение поясницы и ног по ходу пораженного нерва.
Часто применяется электрофорез с различными лекарственными препаратами: раствором новокаина, смесью растворов фенола, дикаина и адреналина, с вирапиновой мазью. Также делается электрофорез с экстрактом лечебной грязи. При инфекционном радикулите – с салицилатами, раствором меди, лития.
В острой стадии при дискогенном радикулите назначается ультразвуковая терапия в импульсном режиме, при которой в качестве контактного вещества может использоваться смесь анальгетиков. По мере ослабления симптомов применяется ультразвук и в импульсном, и в непрерывном режиме. При инфекционной природе радикулита эффективно сочетание ультразвука с сероводородными и хлоридно-натриевыми ваннами.
Хорошо показали себя диадинамические токи, при которых небольшие электроды устанавливаются на зоны выхода нервных корешков и по ходу пораженного нерва.
При выраженном инфекционном поражении физиотерапия дополняется инъекциями антибиотиков или уротропина (внутривенными).
При поясничном радикулите, вызванном остеохондрозом, большое значение имеет вытяжение на наклонной плоскости. Оно может проводиться на простой кровати, изголовье которой приподнято на 10-15 см. Тело пациента фиксируется при этом на уровне изголовья. Вытяжение может быть краткосрочным (2-3 раза в день по 10 минут) и длительным (до 2 недель), в зависимости от индивидуальной переносимости.
По теме: Домашние способы снятия боли
Оперативное вмешательство
Показаниями для хирургического вмешательства являются (в комплексе):
Болевой синдром, не поддающийся консервативному лечению на протяжении 3-4 месяцев;
Выраженная неврологическая симптоматика;
Признаки дегенеративно-дистрофических изменений в дисках на рентгенограмме;
Изменения состава спинномозговой жидкости;
Двигательные нарушения;
Дисфункции тазовых органов.
Упражнения при радикулите
Лечебная физкультура является важной составляющей терапии. Заниматься ею нужно под контролем врача в хронической стадии заболевания и в подострые периоды, для профилактики рецидивов.
Перед тем, как приступать к занятиям, необходимо оценить состояние позвоночника, проверить походку, выявить переносимость вытяжения и движения, усиливающие боль. При дискогенном радикулите вытяжение спины является обязательной частью лечебной гимнастики и выполняется в начале и в конце комплекса.
Основные упражнения комплекса:
На растяжение;
На расслабление;
Дыхательные;
Пассивные и активные упражнения для ног в положении лежа на спине.
В вводный период основное внимание уделяется навыкам расслабления: мышцы рук, ног, туловища расслабляются в состоянии покоя и во время выполнения элементарных движений.
В основном периоде добавляют упражнения на растяжение. Каждое упражнение должно заканчиваться расслаблением мышц всего тела. Полезны висы на руках на турнике или гимнастической стенке в течение 30-60 секунд.
По мере угасания болей можно включать в занятия силовые упражнения (с предметами либо, когда роль отягощения выполняет вес собственного тела).
Корригирующие упражнения для исправления осанки можно делать только после полного прекращения болевого синдрома.
Небольшой комплекс для занятий можно посмотреть на следующем видео:
Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
