Рентген поясницы с остеохондрозом

Рентгенодиагностика остеохондроза позвоночных двигательных сегментов
… первым шагом на этом пути является точное рентгенологическое исследование, в основе которого лежит повторяемость, количественная оценка одновременно функциональных и морфологических признаков.
Остеохондроз – один из наиболее часто встречающихся видов поражения двигательных сегментов позвоночника и являющихся причиной спондилогенных заболеваний нервной системы. Рентгенодиагностика остеохондроза основана на оценке как ранних, так и поздних признаков, а также на изменении функции позвоночника. С этой целью наряду с обзорными рентгенограммами позвоночника, обязательно в двух проекциях, производятся функциональные рентгенологические исследования (сгибание, разгибание).
Рекомендуется сочетание проб в двух взаимно противоположных направлениях, так как это сопровождается эффектом усиления или ослабления скрытых смещений позвонков (нестабильность диска). Большая группа рентгенологических симптомов остеохондроза связана с нарушением статической функции позвоночника. На рентгенограммах это проявляется изменением оси позвоночника – выпрямление шейного и поясничного лордоза или усиление грудного кифоза. При поражении дисков С5 – С7 определяется обычно полное выпрямление лордоза, изменения дисков С3 – С5 вызывает лишь частичное выпрямление лордоза. Возможно образование кифоза. При этом расстояние между отростками на уровне кифоза увеличивается. В поясничном отделе позвоночника нередко наблюдается сколиоз. На рентгенограммах с функциональными пробами могут выявляться смещение позвонков вперед, назад. Одновременное смещение двух или более позвонков в одном направлении обозначают как лестничное смещение. Эти изменения свидетельствуют о потере фиксационной способности диска, о начальных проявлениях остеохондроза.
Принято выделять три типа нарушения подвижности в двигательном сегменте позвоночника: гипермобильность, гипомобильность и нестабильность.
Гипермобильность проявляется в условиях максимального сгибания в том, что в пораженном сегменте передние отделы смежных позвонков сближаются больше, чем соседние позвонки или высота переднего отдела диска уменьшается более, чем на ¼. В положении максимального разгибания при гипермобильности наблюдаются обратные соотношения. При этом оценивается состояние задних отделов дисков и смежных позвонков.
Гипомобильность проявляется сближением позвонков в меньшей степени, чем соседних сегментов или отсутствием изменения высоты диска при сгибании или разгибании – адинамия двигательного сегмента позвоночника.
Нестабильность – появление смещений позвонков вперед, назад, в сторону, несвойственное неизмененному двигательному сегменту. При нестабильности возникает угловая деформация на уровне дисков за счет смещения позвонков. Существует мнение, что смещение позвонка в пределах 2 мм является вариантом нормы. У детей существует повышенная подвижность сегмента С2 – С3, но оценивать нестабильность диска в пределах 2 мм следует с учетом клинических симптомов.
Гипермобильность двигательного сегмента позвоночника, по мнению большинства исследователей, может считаться достоверным признаком остеохондроза. Гипомобильность может быть проявлением болевого синдрома (болевая контрактура), так фиброза диска.
Появление нестабильности может быть проявлением остеохондроза, потери тургора и эластичности пульпозного ядра со снижением высоты межпозвонкового диска. Снижение высоты диска может наблюдаться и при воспалительных процессах в позвонках (туберкулез, остеомиелит) и при гипоплазии диска. Для уточнения характера изменений необходимо тщательно оценивать состояние замыкающих пластинок тел позвонков, отграничивающих этот диск. При воспалительном процессе замыкающие пластинки истончаются, а затем разрушаются частично или полностью. При гипоплазии диска четкая замыкающая пластинка прослеживается на всем протяжении тела или фрагмент ее. Иногда в дегенеративно-измененном диске прослеживается скопление газа – «вакуум симптом» или отложение извести.
Группа рентгенологических признаков остеохондроза отражает изменения в телах позвонков, которые проявляются в виде дегенеративно-атрофических изменений и дегенеративно-реактивных.
Дегенеративно-атрофические изменения отражают распад диска, разрушение замыкающих пластинок тел позвонков и внедрение распавшегося диска в тело в виде мелких узелков Поммера.
Дегенеративно-реактивные изменения в телах позвонков проявляются в виде краевых костных разрастаний (остеофиты) и субхондрального склероза. Краевые костные разрастания являются проявлением компенсаторной приспособительной реакции в позвонках на нагрузку, которая падает на измененный диск.
Особенностью таких остеофитов является перпендикулярное их расположение оси позвоночника. Они параллельны горизонтальным площадкам тел позвонков. Как известно, анатомической особенностью строения задне-наружных краев верхней поверхности тел С3 – С7, а также Т1 является наличие крючковидных (полулунных) отростков. На задней рентгенограмме они имеют вид треугольников, расположенных симметрично, проецируясь на боковые отделы межпозвонквого дисков. Высота отростков варьирует в норме от 3 до 7 мм. Структура их такая же как и тел позвонков. При развитии остеохондроза шейного отдела полулунные отростки удлиняются, заостряются, склерозируются, отклоняются в сторону. Щель между полулунным отростком и вышележащим позвонком сужается. В теле вышележащего позвонка развиваются реактивные изменения, формируется артроз унковертебральных соединений, как проявление остеохондроза.
Другим рентгенологическим признаком, отражающим функциональную перегрузку позвоночника является реактивный склероз тел позвонков (субхондральный склероз), иногда распространяющийся на треть его высоты.
К рентгенологическим признакам, связанным с изменениями в телах позвонков относится скошенность углов тел позвонков, которая может быть обусловлена дегенеративным процессом в краевом канте (лимбус) тела позвонка. Скошенность чаще проявляется в области передне-верхнего угла тела позвонка.
При остеохондрозе позвоночника наблюдается сужение и деформация межпозвонковых отверстий, особенно это отчетливо выявляется в шейном отделе. Можно выделить три причины, которые приводят к деформации межпозвонкового отверстия: (1) артроз унко-вертебральных соединений (сужение поперечного размера отверстия); (2) подвывих суставных отростков при снижении высоты диска, при этом верхний суставный отросток смещается вперед и вверх и упирается в ножку дуги вышележащего позвонка; а также (3) деформирующий артроз дугоотростчатых суставов (спондилоартроз).
Остеохондроз межпозвонкового дисков и спондилоартроз осложняются смещением позвонка (спондилолистез), который выявляется в нейтральном положении больного, но может усиливаться при сгибании или разгибании. В шейном отделе позвоночника спондилолистез чаще развивается выше измененных дисков и степень смещения позвонка колеблется в пределах 2-4 мм. В поясничном отделе позвоночника спондилолистез развивается на уровне измененных межпозвонковых дисков, чаще L4 – 5 и L5 – S1.
В таких случаях следует проводить дифференциальную диагностику между спондилолизом, осложненным спондилолистезом (истинный спондилолистез) и спондилоартрозом в сочетании с остеохондрозом, осложненным спондилолистезом (псевдоспондилолистез). При истинном спондилолистезе в междусуставной области позвонка выявляется щель (спондилолиз) врожденного или приобретенного характера. Травма, поднятие тяжести, силовые манипуляции в области поясницы способствуют разрыву спондилолиза и приводят к спондилолистезу части позвонка – тело, поперечные и верхнесуставные отростки. Вследствие этого увеличивается размер позвонка, от его передней поверхности до вершины остистого отростка. При псевдоспондилолистезе смещается позвонок полностью со всеми отростками. В основе псевдоспондилолистеза прежде всего лежат дегенеративные изменения в дугоотросчатых суставах, когда ось сустава приобретает косогоризонтальное положение.
Существует целый ряд предположений, когда учитываются такие признаки: нестабильность диска, степень снижения высоты диска и выраженность реактивных изменений в телах позвонков. Можно рекомендовать для практического применения модифицированную А.А. Скоромцом с соавт. схему, разработанную Ю. Н. Задворновым.
Схема оценки стадий процесса при остеохондрозе, разработанная Ю. Н. Задворновым, модифицированная А.А. Скоромцом с соавт.:
I стадия: на боковой рентгенограмме определяется выпрямление лордоза и, в ряде случаев, скошенность передне-верхнего края тела позвонка, а на задней – начало деформации одного или двух полулунных отростков, верхушки которых заострены или отклонены кнаружи. Верхушка отростка склерозированна, может быть склероз на смежной поверхности вышележащего позвонка. Иногда определяется незначительное снижение межпозвонкового диска.
II стадия: деформация полулунных отростков выражена больше, отчетливо определяется субхондральный склероз замыкающих пластинок, поражено большее число полулунных отростков, отчетливо выступает снижение межпозвонкового диска. Иногда определяются краевые костные разрастания, направленные кзади и кпереди.
III стадия: все симптомы выражены более значительно в большем числе позвонков. Выражено отклонение полулунных отростков кнаружи и кзади. Отчетливы симптомы приспособления измененных участков тел полулунных отростков, что может создать впечатление сустава.
Источник
Частой причиной болей в области позвоночника являются дегенеративные заболевания, к которым относится остеохондроз. Патология характеризуется изменениями в межпозвоночных дисках, которые теряют свою эластичность, деформируются и истончаются.
Это приводит к сужению межпозвоночной щели и сдавлению нервных пучков. Начальной диагностикой при клинических проявлениях является рентгенография. Что покажет рентген при остеохондрозе, и на каком этапе развития патологии изменения могут быть визуализированы?
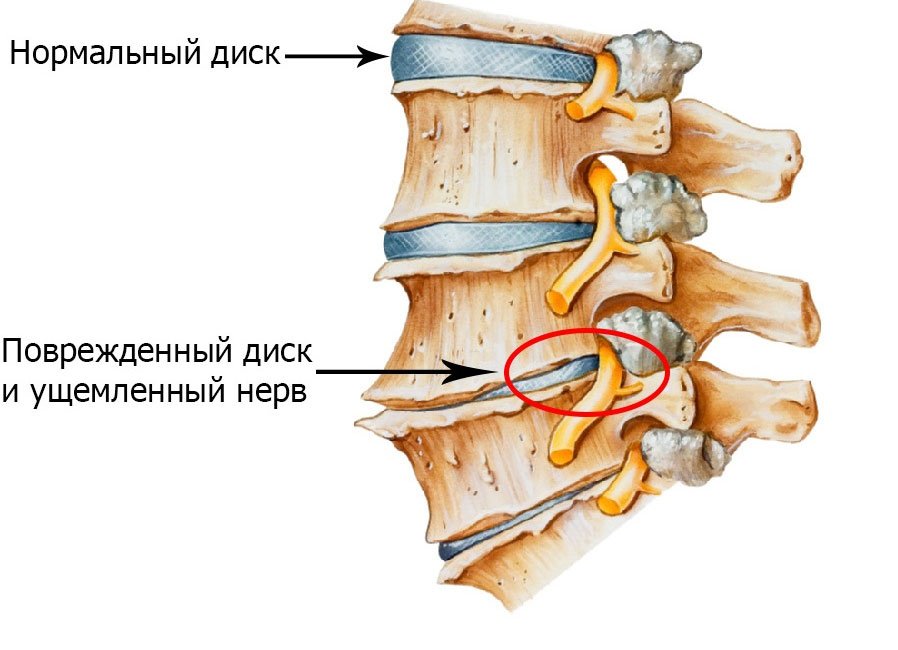 Остеохондроз
Остеохондроз
Видно ли остеохондрозные изменения на рентгене
Исследование помогает выявлять изменения костной структуры. Мягкотканные элементы не визуализируются или видны только грубые дефекты.
Остеохондроз поражает межпозвоночные диски, которые сами по себе не видны при обычном рентгенологическом исследовании.
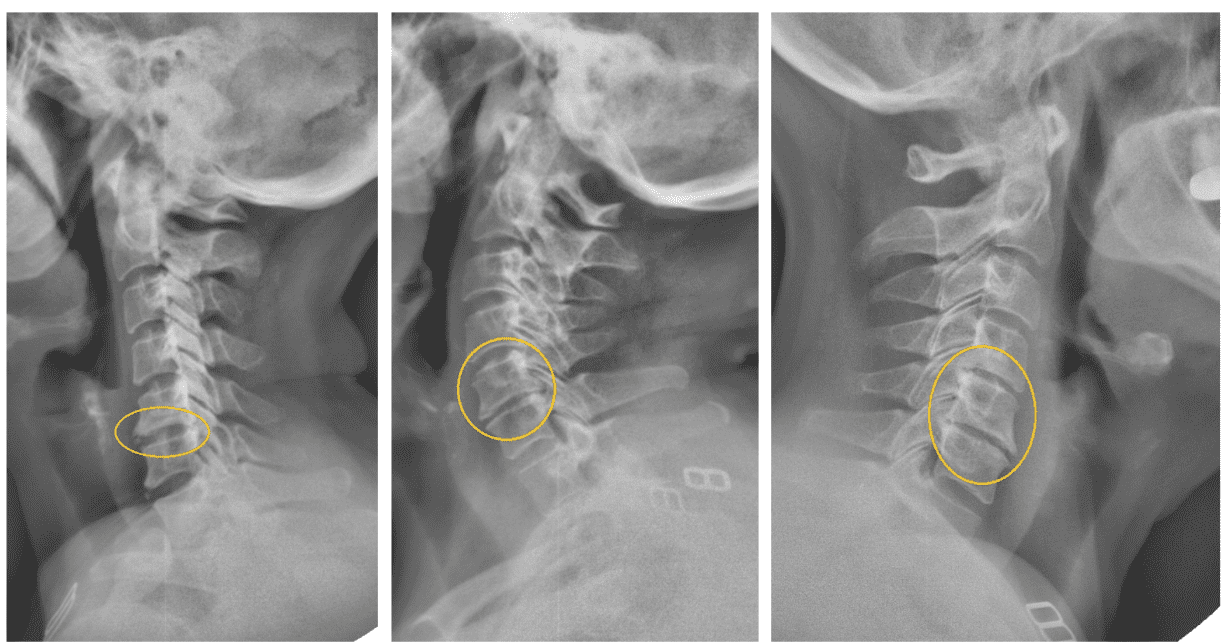 Остеохондроз на рентгене
Остеохондроз на рентгене
При дегенерации диска происходит его компрессия (эластичная и упругая ткань истончается, теряет свои амортизационные свойства), что на снимке выглядит как сужение межпозвоночной щели. Первый признак появляется только на второй стадии. Первую стадию дегенерации межпозвоночных дисков покажет рентген отдельного отдела позвоночника в функциональных пробах или рентгеноскопия.
Для диагностики проводят несколько снимков в разных положениях, в заключении рентгенолог выявляет нестабильность позвонков:
- позвонки смещаются по отношению друг к другу вперёд или в стороны;
- отклонение оси между двумя позвонками более 2 мм;
- выявляется угловая деформация в области поражённого сегмента позвоночного столба — патологическое искривление оси.
Симптомы на рентгенограмме
На поздних стадиях на обычном снимке выявляются следующие симптомы и признаки:
- сужение щели между позвонками;
- узелки Поммера — множественные выемки с волнистой чёткой границей, свидетельствующие о пролабировании диска в тело позвонка;
- краевые разрастания по углам тел позвонков (остеофиты) в поражённой зоне — присоединение спондилёза из-за трения между позвонками, лишёнными прослойки из диска;
- смещение позвонков или листез;
- ишемические изменения (истончение) мягких тканей;
- нестабильность позвоночного столба.
 Узлы Поммера
Узлы Поммера
Сравнение с другими диагностическими методами
Первую стадию остеохондроза можно выявить современными диагностическими методами: магнитно-резонансной томографией или компьютерной томографией с контрастированием.
В сравнении с обычной рентгенографией такие методы помогают визуализировать мягкотканные образования, к которым относится и межпозвоночный диск, благодаря чему показывают патологию даже на первой стадии развития. Они позволяют подтвердить осложнения и спрогнозировать тактику лечения.
Благодаря аксиальным срезам при КТ и МРТ выявляются сужения позвоночного канала, повреждения сосудисто-нервного пучка. Выявляются грыжи межпозвоночных дисков, их точная локализация и величина. Точность исследований позволяют нейрохирургу определить метод коррекции патологии.

Самый безопасный метод диагностики

Показания и противопоказания к рентгенограмме
Показаниями к проведению исследования, с целью выявить остеохондроз на рентгене, являются:
- боли в области поясницы, спины, шейного отдела позвоночника;
- ограничение подвижности в различных отделах позвоночного столба;
- нарушение осанки: сколиозы, кифозы, патологические лордозы;
- проявления радикулопатии (поражение пояснично-крестцового отдела), межрёберной невралгии (повреждение грудного сегмента), плексопатии (повреждение шейного отдела);
- при шейном остеохондрозе выраженные головные боли, головокружения, потемнения в глазах, шум в ушах;
- трофические нарушения при атрофии нервных корешков (нарушения кожной чувствительности, формирование мышечных атрофий, образование кожных язв).
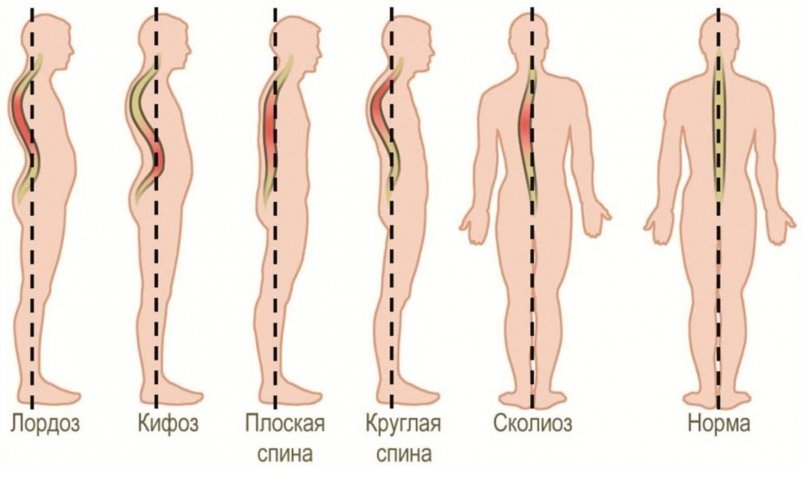
Проявления остеохондроза могут быть уже в подростковом возрасте. Пик заболеваемости приходится на женский пол 35-40 лет, когда дегенеративные изменения провоцируются гормональными перестройками. С возрастом развитие патологии учащается в связи с меньшим поступлением полезных веществ, вымыванием кальция. Регенераторные механизмы истощаются, разрушение дисков происходит быстрее.
Противопоказания к рентгенографии общие для всех видов исследования. Обследование категорически запрещено беременным, ограничено исследование у детей, лактирующих женщин. Это связано с ионизирующим воздействием рентгеновских лучей.
Что надо обследовать
Для выявления остеохондроза требуется проводить рентгенодиагностику отдела, где, вероятнее всего, локализовано повреждение. Остеохондроз показывает рентген:
- шейного отдела с функциональными пробами;
- грудных позвонков;
- поясничного отдела в функциональных пробах.
Рентгенографию крестца не проводят, так как в этом отделе анатомически нет межпозвоночных дисков, снимок малоинформативен для диагностики дегенеративной патологии межпозвоночных дисков.
Комплексное лечение остеохондроза
Для эффективной терапии остеохондроза необходим комплексный подход, включающий:
- Диетотерапию. Правильное питание с адекватным водным режимом замедляет дегенеративные процессы. Для дисков полезны продукты, содержащие желатин: заливная рыба, холодец, желе.
- Медикаментозное лечение. Основные группы препаратов необходимые для купирования приступов радикулонейропатии на фоне остеохондрозных изменений — противовоспалительные средства стероидного и нестероидного ряда. Для снижения мышечного спазма используют миорелаксанты. Они помогают снизить воспаление и отёчность вокруг нервных корешков, снизить боль. Затем проводят курс восстановительного лечения при помощи препаратов — хондропротекторов, содержащих гиалуроновую кислоту, хондроитинсульфат и глюкозамин. Для укрепления костных структур и профилактики дегенерации и костных структур применяют препараты кальция.
- Лечебную физкультуру. Необходима для нормализации двигательной активности, а также массы тела, так как ожирение способствует усилению нагрузки на межпозвоночные диски и ускорению их разрушения. Физкультура помогает нормализовать кровообращение в поражённом участке и укрепить мышечный корсет.
- Физиотерапевтическое лечение. С помощью электролечения, ультразвука, магнитотерапии, иглорефлексотерапии и других методов можно снизить дозы лекарственных препаратов, ввести лекарственные средства местно.
- Массаж. Проводится в восстановительный период для усиления кровообращения и активации регенераторных процессов.

Остеохондроз — распространённое заболевание, которое поражает межпозвоночные диски. Первичной диагностикой патологии является рентгенография участка.
К сожалению, метод малоинформативен и способен визуализировать патологию при функциональной диагностике только на второй стадии. Затем требуется уточнение при помощи современных томографических исследований.
Видео
Источник
Рентген поясничного отдела позвоночника является базовым лабораторным обследованием при первичном обращении пациента с жалобами на боли. Это обследование позволяет исключить патологию костной ткани и увидеть косвенные признаки сужения межпозвоночных промежутков, что характерно для стадии протрузии в развитии остеохондроза.
Рентген поясничного отдела позвоночника – это не безобидное обследование, как считают многие пациенты. Поэтому при его проведении лаборант должен защитить окружающие ткани пациента с помощью свинцовых накладок. Они не пропускают рентгеновские лучи и обеспечивают сохранность клеток и их ДНК. Избыточное рентгеновское излучение может действовать подобно слабой радиации – оно уничтожает генетический материал клетки, иногда запускает реакцию бесконтрольного деления. Поэтому делать рентгенографические снимки без контроля со стороны врача и слишком часто нельзя.
При проведении исследования рентгеновские лучи проходят через мягкие ткани пациента и фиксируют на специальной пластине отпечаток костной ткани. Затем лаборант переносит это изображение на пленку, проявляет и фиксирует. Описание снимка должен делать опытный врач рентгенолог. Он знает тонкости работы того рентгеновского аппарата, которым пользовалась лаборант при проведении обследования. Терапевт, ортопед и невролог могут лишь поверхностно оценить снимок и полученные с его помощью данные. Рентгенолог может поставить точный диагноз.
Подготовка перед рентгеном поясничного отдела
Никакая специальная подготовка к рентгену поясничного отдела не требуется – обследование проводится в специализированном кабинете, куда пациенту нужно прийти своевременно. Заблаговременно нужно снять с тела все металлические украшения. Если есть пояс или ремень с металлическими деталями, то его нужно снять. Цепочки, кольца также нужно оставить дома.
Непосредственная подготовка к рентгену поясничного отдела позвоночника заключается в том, чтобы принять ту позу, которую посоветует лаборант. В таком положении нужно застыть на несколько секунд. В процессе того как будет делаться снимок лучше стараться не совершать дыхательных движений. Любое смещение тела даже на несколько миллиметров может существенно исказить результаты проводимого обследования.
Делать клизму, отказываться от приема пищи перед рентгеном поясничного отдела не стоит – это никаким образом не влияет на качество изображения.
Другие рекомендации, если они будут, вам даст врач рентгенолог. Перед проведением обследования необходимо посетить рентгенографическую лабораторию и записаться на определённое время. Процедура обследования занимает на больше 10 минут. Снимок с описанием готов через несколько часов. Если он был назначен лечащим врачом из этого же лечебного учреждения, то снимок и его детальное описание будут ожидать пациента у данного доктора. Лаборанты рентгенографической лаборатории самостоятельно передают снимки и их описания.
Уточните у своего доктора – нужно ли вам заходить и забирать готовый рентгенографический снимок. Обычно это стоит сделать, если вас направили на срочное обследование с пометкой CITO! В этом случае доктору важно получить снимок незамедлительно, сразу же после того как он будет отпечатан и проявлен. Детальное описание рентгенолог сделает потом. Обычно срочные рентгенографические снимки назначаются при подозрении на перелом или трещину тела позвонка.
Что показывает рентген поясничного отдела позвоночника?
Существует ограниченный перечень того, что показывает рентген поясничного отдела и это знают все доктора. Поэтому они научились распознавать многие недуги по косвенным клиническим признакам.
Как уже говорилось выше, рентгеновские лучи не отображают состояние мягких тканей. В их поле зрения не попадают хрящевые межпозвоночные диски, связки и сухожилия, мышцы и т.д. Поэтому грыжу диска или остеохондроз на рентгенографическом снимке без предварительного введения контрастного вещества увидеть невозможно. Но опытный врач знает о том, что при остеохондрозе происходит дегенеративное дистрофическое изменение высоты межпозвоночного диска. Постепенно сокращается связочный аппарат и это приводит к тому, что межпозвоночные промежутки сужаются. Именно по этому признаку невролог может поставить диагноз поясничного остеохондроза после проведения рентгенографического обследования.
Вот, что показывает рентген поясничного отдела позвоночника:
- трещины, переломы, компрессию костной ткани тел позвонков и их остистых отростков;
- смещение тел позвонков при спондилолистезе;
- вывих, подвывих и ротацию тела позвонка;
- ограничение подвижности, например, при развитии анкилозирующего спондилеза (болезни Бехтерева);
- изменение осанки (сглаживание или усугубление лордоза, кифоза, развитие сколиоза);
- отложение солей кальция (остеофитов) на телах позвонков, межпозвоночных дисках и отростках;
- разрушение и деформацию межпозвоночных суставов;
- сужение межпозвоночных промежутков;
- изменение просвета спинномозгового позвоночного канала;
- образование костной мозоли;
- присутствие инородного тела (если оно металлическое, например, после путевого ранения или проникновения прута).
К сожалению, увидеть степень разрушения межпозвоночного диска, трещины на фиброзном кольце или уменьшение объема пульпозного ядра при проведении рентгенографического исследования невозможно. Также врач не сможет поставить точный диагноз растяжения или разрыва связочного и сухожильного аппарата, изменения в мышцах каркаса спины.
Остеохондроз поясничного отдела на рентгене
Можно ли увидеть остеохондроз поясничного отдела на рентгене и как определить данное заболевание по совокупности клинических признаков? Для начала стоит разобраться – что такое остеохондроз. По определению это дегенеративное дистрофическое заболевание хрящевой ткани межпозвоночных дисков на фоне нарушения диффузного питания.
Хрящевая ткань позвоночного столба не обладает собственной кровеносной сетью, она получает жидкость и растворенные в ней питательные вещества только с помощью диффузного обмена с окружающими её мышцами. Поэтому при остеохондрозе хрящевая ткань обезвоживается и постепенно утрачивает свой физиологический объем.
Между тем, стабильность положения тел позвонков на определённом расстоянии обеспечивается не только упругостью и амортизационной способностью межпозвоночных дисков. В первую очередь этому способствует развитый связочный аппарат.
Он состоит из длинных связок, проходящих от затылка до копчика и коротких, которые связывают между собой два соседних позвонка. При уменьшении высоты межпозвоночного диска эти структуры начинают деградировать и уменьшаться в длине. В результате этого формируется симптомокомплекс, который дает характерные рентгенографические признаки.
Поясничный остеохондроз на рентгене выглядит как тотальное сужение межпозвоночных промежутков. На поздней стадии видны остеофиты и костные наросты. Они образуются при сильном снижении высоты межпозвоночного диска. При этом соседние тела позвонков начинают при движении соприкасаться друг с другом. Начинается склероз замыкательных пластинок и появляются трещины и сколы костной ткани. Они заполняются отложениями солей кальция. Эти остеофиты также видны при проведении рентгенографического исследования при поясничном остеохондрозе.
Если врач подозревает неосложненный остеохондроз поясничного отдела, то рентген, скорее всего назначаться не будет, поскольку он мало результативен. Для исключения грыжи диска будет рекомендовано МРТ обследование. Это вид снимка позволяет увидеть реальное состояние всех мягких тканей позвоночного столба – связки, хрящевые межпозвоночные диски, мышцы и т.д.
Грыжа поясничного отдела на рентгене
В большинстве случаев грыжа поясничного отдела на рентгене не обнаруживается. Врач может увидеть лишь косвенные признаки её присутствия.
Так как грыжевое выпячивание пульпозного ядра является результатом длительного развития остеохондроза, то у пациента формируются классические признаки этой патологии:
- сужение межпозвоночных промежутков;
- отложение солей кальция на поверхности соседних позвонков;
- деформация спинномозгового канала;
- изменение положения тел позвонков, характерное для сглаживания физиологического поясничного изгиба позвоночного столба;
- также может наблюдаться боковое искривление позвоночника в виде сколиоза, связанное с неравномерным напряжением мышечного каркаса поясницы на фоне болевого хронического синдрома.
Опытный врач ни в коем случае не будет ставить диагноз грыжи диска или протрузии только по одному рентгенографическому снимку. Он назначит пациенту дополнительное КТ или МРТ обследование. Именно эти виды снимков позволяет с полноценной уверенностью ставить точный диагноз.
Как подготовиться и как делают рентген поясничного отдела позвоночника?
О том, как подготовиться к рентгену поясничного отдела, кратко уже рассказали выше. Нужно оставить дома все металлические украшения. Непосредственно перед самой процедурой необходимо слушать инструкции лаборанта.
Он расскажет о том, как подготовиться к рентгену поясничного отдела позвоночника и какие условия нужно соблюдать при проведении обследования. Чаще всего при болях в спине врач назначает рентгенографический снимок позвоночного столба в разных проекциях. Сделать их можно только при определённом положении тела пациента. Поэтому вам нужно быть готовым к тому, что доктор будет просить наклониться, повернуться, перевернуться, застыть на некоторое время в определённой позе.
Если у вас присутствует сильный болевой синдром, то можно перед проведением обследования принять таблетку обезболивающего препарата. Это поможет лучше выполнить все указания лаборанта. А от этого зависит качество исходных снимков.
Как делают рентген поясничного отдела позвоночника
А теперь поговорим о том, как делают рентген поясничного отдела позвоночника и что для этого необходимо. Перед тем, как делают рентген поясничного отдела, на окружающие ткани укладывают защитные фартуки. Они не позволяют излучению рентгеновских лучей проникать в важные органы. В учетной карточке пациента указывается количество рентгеновских лучей, которые он получил в ходе проведения данного обследования.
Затем на область обследования направляется пучок излучения. Он проходит через тело человека, оставляя все мягкие ткани не засвеченными (темными), а вот костные структуры отпечатываются на специальной платине с помощью светлых областей. Это связано с тем, что через костную ткань рентгеновские лучи не проходят и соответственно, не оставляют следа на пластине.
Перед тем, как делается рентген поясничного отдела, настраивается специальный аппарат, излучающий лучи. Без этого оборудования сделать снимок невозможно. Затем полученный отпечаток относится в затемненное помещение, где он проходит обработку проявителями и закрепителями. Впрочем, во многих современных больницах уже есть оборудование, которое сразу же оцифровывает полученное изображение и передает его в компьютер. Там происходит обработка изображения и печать с помощью специального принтера. Т.е. необходимость в закреплении и проявке снимка отпадает. Это исключает вероятность ошибки лаборанта, в результате чего может быть поставлен неточный диагноз.
Функциональный рентген поясничного отдела позвоночника
Функциональный рентген поясничного отдела необходим для определения степени подвижности позвонков. Обычно функциональный рентген поясничного отдела позвоночника назначается при острых болях, которые дают возможность доктору заподозрить смещение тела позвонка или его вывих.
Рентген поясничного отдела с функциональными пробами занимает примерно 30 минут. Сначала делается снимок в статичном положении стоя. Затем пациента просят сесть, повернуть в сторону туловище, наклониться. Следующий снимок делается в положении лежа на боку, спине и животе с разным углом скручивания туловища.
При сильных болях в спине сделать рентген поясничного отдела позвоночника с функциональными пробами не так просто. Поэтому рекомендуется обезболивание. Оценку полученных серий снимков должен проводить опытный врач рентгенолог.
Если вы не можете самостоятельно оценить заключение или сомневаетесь в компетенции своего лечащего врача, то можете записаться на бесплатный прием к неврологу в нашей клинике мануальной терапии в Москве.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники “Свободное движение”. На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Был ли полезен материал?
(4) чел. ответили полезен
Источник
