Упражнения при защемлении грушевидного нерва

Воспаление седалищного нерва неприятный недуг, который может спутать не только планы на вечер, но и на весь месяц, если несвоевременно начать его лечение. Составляющая качественной терапии— ЛФК. Физические и гимнастические упражнения при защемлении седалищного нерва играют важную роль в лечении ишиаса, однако, обо всем по порядку…
Общие сведения
Итак, воспаление (защемление или ущемление) седалищного нерва возникает в результате ряда факторов, которые в большинстве случаев связаны с позвоночником.
Так, основные причины развития ишиаса:
- спазм грушевидной или ягодичной мышцы;
- грыжа межпозвоночного диска;
- протрузия межпозвоночного диска (защемить нерв можно не только из-за грыжи, но и в состоянии, предшествующем ей);
- остеохондроз;
- новообразования в позвоночнике;
- искривление позвоночника;
- переохлаждение;
- инфекционные заболевания.
Кроме того, простой воспалительный процесс в мочеполовой системе может спровоцировать воспаление.
К признакам воспаления седалищного нерва относят:
- ощущение мурашек по ноге (обычно симптом имеет одностороннюю направленность, редко защемление происходит с двух сторон);
- онемение ягодиц, бедра (постепенно чувствительность теряется в нижней части ног);
- болезненное состояние, выраженное жжением, ноющей или давящей болью;
- хромота (постепенно данная форма может измениться до полной потери двигательной активности нижних конечностей).
При лечении ишиаса применяют следующие варианты терапии:
- применение лекарственных средств;
- иглорефлексоукалывание;
- массаж;
- физиотерапевтическое лечение;
- гимнастические упражнения;
- лечение народными средствами.
Указанные выше варианты лечения ни в коем случае не взаимоисключают друг друга. Современная медицина построена на системе взаимодополнения и усиления. К примеру, массаж в совокупности с гимнастикой осуществляет разогревающее влияние на организм, а лекарственная терапия закрепляет и усиляет эффект.
Также следует осознавать, что лечебная физкультура (ЛФК) не всегда будет полезна для больного, врач невролог может, и вовсе отказаться от ее применения, на острой или подострой стадии недуга. В случае с острым периодом пациенту действительно не до упражнений (ему необходимо оказать как можно скорее помощь), то подострая стадия требует щадящего режима. Смотреть и назначать тот или иной режим упражнений должен только врач, самостоятельно это делать категорически запрещено.
Также в случае с хроническим синдромом больному показаны упражнения любого из описанных ниже типов.
Лечебные упражнения
Гимнастика для седалищного нерва подразделяется на три комплекса, которые в свою очередь, выполняются лежа, сидя и стоя. Так, комплексы имеют следующие названия:
- Комплекс № 1 (выполняется в положении лежа).
- Комплекс № 2 (выполняется в положении сидя).
- Комплекс № 3 (выполняется в положении стоя).
Лечебный эффект от любого из данных комплексов сопоставим с приемом таблеток (но не исключает их), однако, для достижения необходимого эффекта и устранения неприятных ощущений потребуется больше действий, чем при употреблении медикаментозного средства.
Упражнения при воспалении седалищного нерва имею ряд рекомендаций, в том числе:
- на начальном этапе лучше заниматься под контролем специалиста (на худой конец близкого родственника или друга), который проконтролирует верность выполняемого упражнения;
- регулярность не только способствует укреплению организма, но и вырабатывает стойкий эффект к недугу (заниматься необходимо даже после того, как боль прошла, это позволит закрепить достигнутый эффект);
- при возникновении острой боли необходимо прекратить выполнение упражнения;
- резкие движения при занятиях исключены (любые движения должны быть медленными и осознанными);
- занятия должны проходить минимум два раза в день, а в идеале растянуты на весь день.
Упражнения с положения лежа
Первый комплекс представляет собой несложные упражнения, которые выполняются в положении лежа, без сильной нагрузки на организм. Тем не менее они позволяют снять не только нервное напряжение, но и мышечное.
Выполнять упражнения при защемлении седалищного нерва в ягодице или в другой части тела лучше на ровной и твердой поверхности. В идеале использовать специальную гимнастическую доску для занятий.
Подъем ног:
Исходное положение — лежа на спине, ноги ровные, сведены вместе.
Поочередно поднимаем одну ногу вверх в ровном положении, сгибаем в колене и притягиваем к груди. Повторять данное упражнение необходимо не меньше минуты. Постарайтесь максимально расслабить поясницу.
Импровизированный «велосипед»:
Исходное положение — лежа на спине, ноги ровно, ладони под ягодицами.
Поддерживая ягодицы, обе ноги поднимаются ровно вверх и поочередно начинается их сгибание в коленном суставе, изображая езду на велосипеде. Повторить упражнение не менее 15–20 раз для каждой конечности.
Отведение ног:
Исходное положение — спина прижата к полу, руки разведены по сторонам и тоже прижаты к полу, ноги согнуты в коленях на весу.
Необходимо поочередно отводить обе ноги влево и вправо, но не ниже 45 градусов. Повторить не менее 10–15 раз для каждой ноги.
Колени к груди:
Исходное положение — ноги прижаты к груди, бедра обхвачены руками.
Находиться в таком положении необходимо не менее минуты, после чего опустить ноги. Повторить до десяти раз.
Скручивание:
Исходное положение — человек на боку, ноги согнуты в коленях.
Необходимо притянуть оба колена к груди, сымитировать скручивание и вернуться в исходное положение (несмотря на то, что упражнение подразумевает резкое выполнение, не нужно забывать о правилах, указанных выше).
Полуласточка:
Исходное положение — лежа на животе, ноги ровно, руки вверху.
Необходимо выполнить сгибание и разгибание рук во время поднятия корпуса вверх. Упражнение выполняется по пять раз, постепенно частота увеличивается.
В комплекс упражнений в лежачем положении можно добавить то, которое позволяет лечить внезапную острую боль, однако, для его применения необходимо заранее проконсультироваться с врачом.
Исходное положение: лежа на животе, правая или левая нога поджата под живот, противоположная лежит ровно.
Необходимо начать отводить ровную ногу в сторону, таким образом, чтобы противоположная нога почувствовала натяжение на задней поверхности бедра. Повторить несколько раз, чередуя ноги.
Данный комплекс позволяет вылечить сильную боль, и закрепить результат медикаментозной терапии.
Все указанные упражнения можно проводить дома.
Упражнения в положении сидя
Гимнастика при защемлении седалищного нерва в положении сидя подразумевает под собой больше усилий для пациента, и включает следующие варианты:
Ходьба на ягодицах:
Исходное положение — сидя на попе, ноги в стороны.
Необходимо пройти на ягодицах вперед и вернуться в исходное положение. Тренировку лучше начинать с небольших расстояний, постепенно увеличивая время такой ходьбы.
Заведение рук за голову:
Исходное положение — сидя на ягодицах, ноги в стороны, руки разведены в стороны.
Нужно выполнить заведение рук за голову из исходного положения и возвращение их обратно. Движения должны быть плавными. Сделать не менее десяти заведений рук.
Повороты на стуле:
Исходное положение — сидя на стуле, ноги скрещены, руки за головой.
Необходимо выполнить по десять поворотов туловищем со скрещенными ногами, когда правая нога на левой и наоборот. Данный способ хорошо выполнять с поддержкой.
Стиль «собачки»
Исходное положение — стоя на четвереньках.
Необходимо выполнить прогибы в спине и вернуться в исходное положение. Упражнение выполняется не менее 10 раз.
Седалищная пружина:
Исходное положение — сидя на ягодицах, ноги вместе.
Необходимо лечь на спину, понять вверх прямые ноги и зафиксировать их в таком положении на несколько секунд, после чего вернуться в исходное положение. Повторить до десяти раз.
Упражнения в положении стоя
Упражнения в положении стоя выполняются в комплексе с предыдущими двумя и к ним необходимо переходить тогда, когда защемленный нерв перестает болеть.
Помните, что данное заболевание требует плавности и неторопливости, поэтому любые резкие движения исключены.
Наклоны туловища:
Исходное положение — стоя, правая рука вверх, левая вдоль туловища.
Необходимо выполнить по пять наклонов в левую и правую сторону, поочередно меняя руки. Если левая рука внизу, значит, наклоны выполняются влево и наоборот.
Выгибание таза:
Исходное положение — стоя, руки на ширине плеч.
Необходимо выполнять движения тазом вперед и назад. Повторить не менее десяти раз.
Двигаем стенку:
Исходное положение — стоя вплотную к стене, ноги на ширине плеч.
Необходимо выполнить прогиб в спине таким образом, чтобы это имитировало желание сдвинуть стенку ягодицами.
Выталкивание рук:
Исходное положение — стоя. Руки в замке ниже живота.
Необходимо выдавливать руки вперед с помощью движений тазом.
Приседания:
Исходное положение — стоя, руки на поясе.
Необходимо не меняя положения тела и не убирая руки выполнить десять приседаний (по мере усиления нагрузки количество приседаний увеличивается).
Упражнения на турнике
Упражнения для седалищного нерва можно выполнять не только в домашних условиях, но и на турнике. Естественно, начинать выполнять физические упражнения лучше дома, и постепенно, можно переместиться непосредственно к турнику.
Также турник можно оборудовать и дома.
Итак, физ зарядка на турнике в себя включает:
Выдох:
Исходное положение — вис на турнике
Необходимо сделать глубокий выдох и прочувствовать, как все мышцы расслабляются (за исключением кистей).
Колени к груди:
Исходное положение — вис на турнике
Необходимо полностью выпрямиться, после чего, колени подтягиваются к телу настолько, насколько это возможно. При этом поясница должна быть расслаблена.
Данное упражнение выполняют, когда необходимо расслабление для мышц ягодиц. Как правило, блокада ягодичных мышц создает дискомфорт, который больной ощущает в виде напряжения.
Для неподготовленного пациента, турник может стать зоной повышенной опасности, поэтому главное условия занятий физкультурой на снаряде — соблюдение требований безопасности.
Плавание
Отличным подспорьем в лечении недуга будет плавание. При плавании задействуются многие мышцы, а тело расслабляется, что плодотворно влияет на зажатые нервы.
Самый лучший вариант, это посещение бассейна после устранения острого периода болезни. Плавать полезно не только в качестве устранения симптомов недуга, но и для укрепления организма в целом.
Так, плавание решает следующие задачи:
- стабилизация тонуса мышц;
- укрепление позвоночника;
- декомпрессия сосудов и нервных окончаний;
- тренировка дыхания;
- поднятие настроения.
Как и при обычных упражнениях у плаванья имеются противопоказания, о которых вам должен рассказать врач.
Упражнения при беременности
Беременность — особый период в жизни любой женщины, но даже это время сопряжено с некоторыми неприятными моментами. Так, беременная девушка может испытывать защемление седалищного нерва в силу объективных причин. А так как снимать болевой синдром медикаментозными средствами не лучшее решение для девушки в положении, остается прибегнуть к помощи физической культуры.
Важно запомнить, беременная женщина должна выполнять все упражнения только с разрешения врача и под наблюдением. В случае наличия угрозы преждевременных родов и иных противопоказаний, как снимать нагрузку на нерв должен определить врач.
Прогиб:
Исходное положение — стоя на четвереньках (можно использовать гимнастический мяч).
Необходимо прогнуться в спине, зафиксировать такой прогиб не меньше чем на минуту и вернуться в исходное положение. Выполнить 5–10 раз.
Восстановительный прогиб:
Исходное положение — ноги на ширине плеч, руки вытянуты вперед
Из исходного положения необходимо прогнуться в спине и пояснице и зафиксировать такое положение на минуту, после чего вернуться в исходное положение.
Растяжение мышц бедра:
Исходное положение — нога на табуретке или ступеньке
Необходимо наклонить корпус тела к ноге, стоящей на возвышенности и потянуть заднюю поверхность бедра. Разработка данной мышцы не должно сопрягаться с рывками, все движения максимально плавные и аккуратные.
Даже после родов не всегда происходит освобождение от неприятных ощущений. Восстановление организма продолжается какое-то время, но если по прошествии 2–3 недель симптоматика сохраняется, необходимо сообщить об этом лечащему врачу.
Упражнения по Бубновскому
Разблокировка седалищного нерва по методу доктора Бубновского, это не просто комплекс упражнений, это целая наука. Данная методика получила название кинезитерапия.
Смысл методики заключается в отыскании скрытых резервов человеческого организма и задействование их в лечении недуга.
Для начала проводится комплексная диагностика, которая позволяет определить, что именно привело к защемлению нерва, после чего разрабатывается индивидуальная методика, которую человек пошагово, под присмотром специалиста проходит.
Бубновский разработал и специальный тренажер, который используют для профилактики и борьбы с данной болезнью.
Стоит понимать, что использование тренажера без специальных навыков и подготовки может не помочь, а скорее, наоборот, навредить, поэтому стоит подходить к данному вопросу внимательно.
Комплекс ЛФК упражнений по методу Бубновского особо не отличается от указанных выше, за тем лишь исключением, что для каждого пациента подборка гимнастических упражнений будет индивидуальна.
Итак, гимнастические упражнения при воспалении седалищного нерва отлично справляются со своей главной задачей, устранение болевых ощущений. Но не забывайте, что любая физическая нагрузка при защемлении должна проходить под присмотром специалиста.
Источник: https://nervivporyadke.ru/
Источник
Синдром грушевидной мышцы, симптомы которого описаны в этой статье, является тяжелой патологией, провоцирующей непрекращающийся болевой синдром. Заболевание относят неврологическим патологиям.
Признаки отмечаются у 80% пациентов, страдающих от дороспатий пояснично-крестцового отдела. Очень часто патология вовремя не диагностируется и лечение в этом случае проводится долго. Оно требует применения большого количества лекарственных средств.
В чем суть синдрома грушевидной мышцы
Синдром грушевидной мышцы – патологическое состояние, которое специалисты относят к группе компрессионно-ишемических невропатий. Заболевание вызывается ущемлением ствола седалищного нерва и близлежащей сосудистой системы. В качестве ведущего маркера заболевания выступает спазмирование и видоизмененная морфология мышечных волокон.
Мышца с парным строением находится в ягодичной области и представляет нижнюю часть седалищного отверстия в тазу. Обладает формой щели и очерчена крестцово-бугристой связкой. Через отверстие подгрушевидной мышцы проходит седалищный нерв, нерв бедренной части, ягодичный и половой пучок нервов. Они обладают фасциальными капсулами, но подвержены воздействию давления извне.

Болезненное сокращение мышцы вызывает ее утолщение, которое способствует сокращению диаметра отверстия. Проходящие в мышечных волокнах сосуды и нервы оказываются прижатыми к костной системе, что вызывает неприятную ноющую боль.
Причины развития
Синдром грушевидной мышцы, симптомы которого приносят дискомфорт, требует обращения за консультацией к невропатологу. Он проводит надлежащий осмотр и лечение. По механизму развития патология может носить как первичный, так и вторичный характер.
| Первичный | Вторичный |
|
|
Симптоматика синдрома
Ведущим маркером патологии является постоянная боль, которая не купируется даже при терапии. Болевые ощущения обладают несколькими патогенетическими механизмами, и проявляется параллельно с иными признаками. Болезнь начинается с болевых ощущений поясничного отдела (люмбалгии) и болей в области седалищного нерва (ишиалгии).
Патология заключается в нескольких признаках:
- Локальных. Они выражены в возникновении спазмов в мышцах.
- Нейропатических. Они спровоцированы компрессионным воздействием на область седалищного нерва. Включается нарушения движения вегетативной природы.
- Сосудистых. Они спровоцированы ущемлением сосудов в области ягодиц.
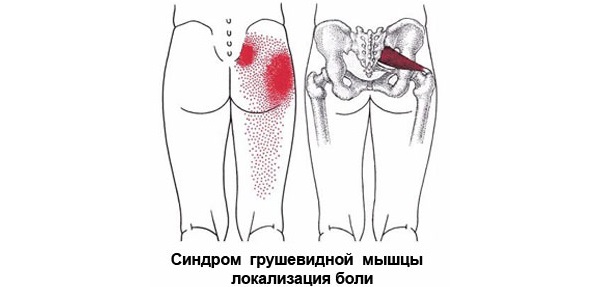
Боль носит тянущий и ноющий характер. При ходьбе, приседаниях провоцируется обострение боли. Сокращению неприятных ощущений способствует незначительное разведение ног в лежачем или сидячем положении. Устранить дискомфорт окончательно невозможно.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, осложняется ишиалгией.
Страдающие от недуга люди предъявляют жалобы на прострелы в бедре, которые сопровождаются:
- чувством озноба;
- жжением;
- онемением;
- чувством ползания мурашек.
Также предъявляются жалобы на болевые ощущения в голени и стопе, которые становятся более интенсивными при смене погодных условий, ходьбе и стрессе. К двигательной симптоматике следует отнести парезы голеностопных мышц.
Сосудистые нарушения заключаются в перемежающейся хромоте. При этом она провоцируется не только компрессией артерий, но и спазмом мелких артерий. Помимо перемежающейся хромоты пациента может беспокоить чувство холода в пальцах стопы, побледнение кожного покрова ноги.
Возможно развитие таких дополнительных проявлений, как нарушение функции сфинктера уретры и прямой кишки. При этом мочеиспускание сопровождается паузами, а дефекация — неприятными ощущениями.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение описаны в этой статье, требует проведения диагностики. Она должна осуществляться профессиональным специалистом, так как признаки патологии маскируются под другие заболевания. Для подтверждения применяется пальпация болезненных участков и близлежащих областей.
 В статье подробно рассмотрены симптомы и лечение синдрома грушевидной мышцы.
В статье подробно рассмотрены симптомы и лечение синдрома грушевидной мышцы.
Обычно исследуют:
- внутреннюю область вертела бедра;
- сочленение крестца;
- связочный аппарат крестцово-остистой области;
- область таза;
- грушевидную мышцу.
Одним из самых точных методов диагностики выступает пальпация трансректальной области. При напряженности функционально нарушенная мышца приобретает упругость. Также в качестве диагностики применяется новокаиновая инъекция, которая вводится в толщу мышцы. Если пациент чувствует облегчение, то имеется клинический спазм.
Дополнительные методы обследования предполагают проведение:
- ЭМГ;
- КТ;
- МРТ;
- рентгенографии.
Но основную роль в современной диагностике специалисты отводят клиническому тестированию.
Терапевтические рекомендации
При диагностированной патологии назначается медикаментозная терапия, которая зависит от первопричины заболевания. Они способствуют устранению спазмов и помогают вернуть привычный образ жизни. Также специалистом может быть назначена лечебная физкультура.
Обязательным компонентом лечения выступает:
- массаж,
- компрессы.
- физиотерапевтические процедуры.
Параллельно с медикаментами используются и рецепты народной медицины.
Лечебная физкультура
Лечебная физкультура должна проводиться на регулярной основе. Гимнастические упражнения способствуют расслаблению грушевидной мышцы и активации близлежащих мышц. Они подбираются в индивидуальном порядке. Лучше, если они будут выполняться в домашних условиях под руководством специалиста.

Он всегда сможет помочь и подсказать. С тренером эффект от упражнений будет выше. Возможно, что первый курс не принесет ощутимых результатов. Человек может жаловаться на чувство жжения, дискомфорт, а также боль, но через некоторое время наступает положительный эффект.
Обязательным условием является строгая последовательность упражнений:
- Лечь на спину с согнутыми ногами в области коленей и развести их. Одно колено резким движением оттолкнуть другим. Длительность давления составляет 2 секунд.
- Лечь навзничь с прижатыми к полу плечами. Ногу зафиксировать в выпрямленном состоянии, другую согнуть в колене. Противоположной к согнутой ноге ладонью прижать колено к полу через вторую конечность. Удерживать тело в этой позиции советуется примерно 30 секунд. Аналогичные движения осуществить со второй ногой.
- Лечь на спину с согнутыми в коленях ногами и удерживать их на весу. Такое упражнение способствует растяжению грушевидной мышцы. Пострадавшую конечность следует закинуть на здоровую, обхватить руками бедренную часть опорной ноги и подтянуть е себе.
- Сесть, расставив широко ступни, ноги согнутые в коленях соединить. Опереться рукой на кушетку, вторую потянуть вперед и начать подъем. При выпрямленном локте пациент сможет выпрямить тело. На этой фазе упражнения колени становятся разомкнутыми.
- Взять эспандер или эластичную ленту. Один конец ленты следует закрепить к жесткой опоре, второй конец накинуть на стопу с поврежденной стороны. Пациент должен встать к опоре боком и преодолевая сопротивление ленты, отводить ногу вбок на максимальное расстояние, при этом, не сгибая колено. В исходное положение ногу следует возвращать не спеша, сдерживая давление эспандера и перекладывая нагрузку на другую на ногу.
Специалисты рекомендуют выполнять упражнения 3 раза в день. Для получения максимального эффекта советуется отказаться от тренировок иного характера или понизить их интенсивность.
Самомассаж
Он способствует устранению спазмов, нормализации кровообращения, восстановлению функциональности мышц. Массаж вполне можно выполнять самостоятельно. Курс включает 12 процедур. Повторить его рекомендуется через месяц. Массаж не предполагает использование специальных приспособлений. Потребуется коврик, который постилается на жесткую поверхность.
Пациент ложиться поврежденной ягодицей вверх, расслабляет мышцу и массирует ее большим пальцем руки. Особое внимание советуется уделить существующим уплотнениям и областям, в которых ощущается боль.

Следует придерживаться следующих рекомендаций:
- Для обеспечения доступа к большей части мышцы нога при массаже должна находиться в слегка подогнутом состоянии.
- Для массажа можно применять теннисный мяч.
- Массаж направляется сверху вниз вдоль мускульных волокон.
- Движения отличаются плавностью и осуществляются без надавливаний.
Если при диагностированном воспалении массаж вызывает боль, то следует ограничиться разминаниями по кругу в области поражения. Массаж проводится каждые 4 часа.
Народная медицина
Средства, предлагаемые народной медициной, направлены на купирование болевых ощущений и воспалительного процесса. На них требуется достаточное количество времени. Параллельное применение с основной медикаментозной терапией усиливает эффект последней.
Предлагаются следующие рецепты:
- Берется 200 мл одеколона. Он смешивается с 1/2 частью настойки боярышника, таким же количеством валерьяны, двойной дозой настойки красного перца. Смесь настаивается сутки. Ее следует втирать в мышцу 3 раза в день. Средство способствует устранению болевых ощущений, воспалительного процесса и спазмов.
- Цветки калины, чабреца и календулы берутся в одинаковых пропорциях. Две ложки травяного сбора заливается кипятком и настаивается в течение 1 часа. Пьется по 13 стакана смеси перед сном.
- Смешивается лавровый лист с хвоей можжевельника в пропорции 6:1 и тщательно растереть до состояния порошка. Добавляется 12 частей растопленного сливочного масла. Полученное средство следует втирать в болезненный участок. При ущемлении нерва это средство способствует купированию болевых ощущений и снятию напряженности в мышечной системе.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, не должен устраняться только народными средствами лечения. Требуется консультация специалиста. Один и тот же метод не должен использоваться больше месяца.
Компрессы
В медицине применяются компрессы с димексидом, кортикостероидами и анестетиками. Они накладываются на полчаса крестец и ягодичную область.

Применение компрессов предлагает и народная медицина:
- Берется по 200 г корней хрена и редьки черной. Сырье измельчается до порошка и смешивается. К порошку добавляется 1 ст. л. соли, уксуса и очищенного керосина. Смесь настаивается неделю в темном прохладном месте. В дальнейшем ее хранят в холодильнике. Средство наносится на марлю и прикладывается к пораженной области, сверху накрывается бумагой или пищевой пленкой. Держится до ощущения легкого жжения. Долго держать компресс не рекомендуется во избежание ожога. Процедура проводится по утрам и вечерам до полного выздоровления.
- Берется 50 г цветков конского каштана, которые заливаются 500 мл винного уксуса. Марля пропитывается настоем и прикладывается к пораженному участку на ночь. Такой компресс способен устранить боль и спазмы.
Лекарственные средства
Для купирования синдрома применяются медикаменты следующих групп:
- Спазмолитики. Они снимают спазм и не допускают появление повторных приступов. Самым распространенными препаратами являются те, в состав которых включено вещество дротаверин.
- Миорелаксанты. Они применяются при малом эффекте спазмолитиков. Эффективными средствами являются Мидокалм, Сирдалуд, Баклофен.
- Противовоспалительные средства нестероидной группы. Они способствуют блокировке воспалительного процесса, препятствуют распространению патологии на близлежащие области, купируют болевые ощущения. Нередко лекарственные средства вводятся внутримышечно, что обеспечивает более быстрое действие на волокна. Популярны такие средства, как Диклофенак, Кетанол, Мелоксикам, Вольтарен. Если боли носят слишком интенсивный характер, то инъекции дополняются анальгизирующими препаратами.
- При интенсивных болях показана новокаиновая или лидокаиновая блокада. Вовлеченные в патологический процесс мышцы инфильтруются анестетиками. Зачастую для блокад используются глюкокортикостероидные средства двухфазного действия. Их применение способствует сокращению отечности и устраняет воспалительный процесс в мышечной системе и седалищном нерве. Прекрасным анальгезирующим и противовоспалительным эффектом обладает применение таких лекарств, как Новокаин, Лидокаин, Эуфиллин, Лидаза в совокупности с Дексаметазоном, Гидрокортизоном, Дексазоном, Дипроспаном.
- Витамины группы В. Показано применение препарата Мильгамма, а также препаратов Нейрорубин, Неуробекс, Нейромультивит.
Кинезотерапия для лечения мышечно-тонического спазма
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, устраняется посредством кинезотерапии. Метод является разновидностью лечебных упражнений. Упражнения способствуют восстановлению функциональности опорно-двигательного аппарата.
Положительным воздействием обладает:
- растяжение мышц бедра и ягодиц;
- упражнения с эластичным бинтом;
- выпады;
- приседания;
- разведение бедер;
- подъем с сидячей позиции на одной ноге;
- мостик;
- подъем тазовой области вверх с лежачего положения.

Для предупреждения нагрузки на грушевидную мышцу пациентами должны быть исключены спуски и подъемы, резкое изменение скорости, крутые повороты. Основополагающий момент — отказ от долгого пребывания в сидячем положении или ассиметричной позе при производственном процессе.
Физиотерапевтические процедуры
Физиотерапевтические процедуры способствуют устранению мышечного спазма и болевого синдрома.
Применяются следующие виды:
- прогревание посредством УВЧ;
- ультразвуковое воздействие;
- электрофорез с гидрокартизоном;
- наложение аппликаций с парафином;
- массаж посредством вакуума;
- динамические токи;
- фонофорез;
- амплипульс.
Сочетание физиотерапевтических процедур с миорелаксантами, глубоким массажем пораженной области, комплексом лечебной гимнастики, как правило, приносит результаты.
Рефлексотерапия
Рефлексотерапия предполагает использование различных методов.
Среди них следует выделить:
- массирование активных точек организма;
- блокаду;
- воздействие на точки лазером;
- прогревание точек;
- точено-линейный массаж;
- массирование точек на ушной раковине.

Рефлексотерапия способна:
- уменьшить клинические проявления патологии;
- увеличить продолжительность ремиссии;
- усилить функциональность клеток;
- улучшить проводимость нейронов и мышц;
- оптимизировать кровообращение.
Эффективность того или иного метода оценивается специалистом. Методика выбирается при учете стадии заболевания, общего состояния здоровья пациента, наличия сопутствующих заболеваний.
Хирургическое лечение
При хирургическом вмешательстве осуществляется разрез на 5 см. книзу и снаружи от верхней наружной части большого бедренного вертела. Их этой точки разрез продолжается в дистальном направлении на 2 см. Волокна ягодиц тупо отсепаровываются параллельно линии разреза на коже.
Грушевидная мышца располагается под нижним краем средней мышцы ягодиц.
Седалищный нерв выделяется от жировой ткани. Грушевидная мышца перерезается на месте крепления к большому вертелу и освобождается от спаек до седалищного отверстия. Седалищный нерв не должен быть поврежден. Рана зашивается слоями. Оперативное вмешательство проводится под общей, спинальной или местной анестезией. Пациент выписывается из стационара в первый день после операции.
Возможные осложнения
В запущенной форме синдром представляет опасность для жизни, не говоря о болевых ощущениях, которые приносят пациенту страдания. Заболевание носит затяжной характер, способствует ослаблению иммунной системы. Боли могут распространяться по всей конечности, провоцируя мышечные парезы.
Длительное защемление нерва провоцирует его ишемию, что ведет к утрате чувствительности, жжению и ухудшению рефлексов. Синдром грушевидной мышцы может спровоцировать воспалительный процесс органов в малом тазу, вызвать нарушение функциональности прямой кишки, а также нарушить работу системы мочевыделения.

Самолечение при данной патологии противопоказано. Терапию нервных патологий может проводить только врач. Следуя рекомендациям специалиста можно быстро поправить свое здоровье и продолжить нормальную жизнь.
Синдром грушевидной мышцы, симптомы которого устраняются в течение 2 недель или месяца, устраняется и занятиями спортом. Кроме специальных упражнений и медикаментозного лечения рекомендовано посещение плавательного бассейна, походы на тренажеры и велосипедная езда. Перед тем, как приступить к какой-то деятельности, необходимо проконсультироваться с невропатологом.
Полезные видео о синдроме грушевидной мышцы, его симптомах и методах лечения
Устранение боли при синдроме грушевидной мышцы:
Фрагмент передачи «Жить здорово» о синдроме грушевидной мышцы:
Источник
