Защемление глазного нерва у ребенка
Причины и механизм возникновения
Зрительный нерв состоит из аксонов сетчатки. Начинается с диска, который находится внутри глаза. Выходя из него, нерв тянется через костный канал в полость черепа, где соединяется с другим глазным нервом, формируя сплетение аксонов. Заканчиваются нервные структуры в задних отделах мозга. Если они повреждаются либо защемляются, нерв воспаляется: поступление импульсов к сетчатке и мозгу нарушается. Вследствие этого зрение ухудшается.
Чаще всего неврит – осложнение грибковых, вирусных либо бактериальных заболеваний. Может возникать при длительном течении:
- Ветряной оспы.
- Герпеса.
- Фарингита.
- Мононуклеоза.
- Ангины.
- Кератита.
- Гайморита.
- Менингита.
- Туберкулеза.
- Энцефалита.
- Гриппа.
- Сифилиса.
- Дифтерии.
- Гонореи.
- Малярии.
Есть и другие причины защемления или воспаления глазного нерва.
| Фактор, провоцирующий развитие неврита | Причина |
| Высокое внутричерепное давление | Опухоли мозга, глаза или самого нерва |
| Остеохондроз шейного отдела позвоночника | |
| Отек мозговых тканей | |
| Неправильное строение черепа | |
| Повреждения механического характера | Отравление химическими веществами, лекарствами или алкоголем |
| Травмы головы | |
| Аутоиммунные, демиелинизирующие заболевания | Рассеянный склероз |
| Красная волчанка | |
| Недостаточное кровоснабжение зрительного нерва | Повышенный уровень сахара в крови |
| Атеросклероз | |
| Гипертония | |
| Тромбоз |
Классификация
Неврит зрительного нерва делят на виды по определенным критериям.
| Критерий, согласно которому проводится классификация неврита | Разновидность патологии |
| Причина возникновения | Инфекционный |
| Параинфекционный | |
| Токсический | |
| Ишемический | |
| Аутоиммунный | |
| Демиелинизирующий | |
| Локализация | Интрабульбарный |
| Ретробульбарный |
Если защемлен и воспален аксиальный пучок нервных волокон, ставят диагноз «ретробульбарный неврит». Когда воспаляется и диск зрительного нерва, диагностируют интрабульбарную форму патологии. При длительном ее течении может поражаться сетчатка глаза.
Особенности проявления
Клиническая картина при защемлении глазного нерва зависит от степени его повреждения, выраженности воспаления. Сначала симптомы отсутствуют. По мере усугубления патологических процессов они становятся более явными.
Основной признак поражения зрительного нерва – ухудшение зрения: наблюдается в 90% случаях. Другие проявления неврита:
- Головная боль.
- Неправильное восприятие цвета.
- Болевые ощущения в глазу. При надавливании на него, его движении их интенсивность возрастает.
- Затрудненная адаптация к сумеркам. Глаза привыкают к темноте спустя 3 минуты и более.
- Повышенная чувствительность к свету.
- Снижение зрения в жару, во время приступов лихорадки.
- Фотопсия. Проявляется в виде вспышек, мерцающих пятен перед глазами.
- Уменьшение поля зрения: оно сужается по краям. Возможно появление слепых участков по центру.
Острый ретробульбарный неврит проявляется внезапно: зрение ухудшается в течение нескольких часов, иногда – на протяжении суток. Спустя несколько дней выраженность симптомов уменьшается, а зрительные функции – восстанавливаются.
При хроническом ретробульбарном неврите больные теряют зрение медленно: в течение 7 дней или нескольких недель. Оно возобновляется, но постепенно, иногда – частично.
При неврите чаще всего воспален один зрительный нерв. Но если его не лечить, поражается и второй. Воспаление двух нервов одновременно встречается редко.
Воспалился зрительный нерв. Причиной этого оказался рассеянный склероз. Беспокоили сильные боли в глазах, голове. Дома носила очки: не могла переносить яркий свет. Когда смотрела в окно (днем или утром), казалось, что от боли взорвутся глаза. После лечения интенсивность болевых ощущений постепенно уменьшилась, но четкость зрения ухудшилась
Скидка 30%
в течение 60 минут!!!
Диагностика
Начинается со сбора жалоб и анамнеза больного, проверки остроты его зрения. Диагноз ставят после прохождения пациентом дополнительного обследования. В него входят:
- Офтальмоскопия.
- Флюоресцентная ангиография глазного дна.
- Периметрия.
Если у больного неврит, во время исследований обнаруживают такие его признаки:
- Расширенные зрачки.
- Отсутствие реакции на свет.
- Отечность, покраснение диска глазного нерва, размытость его границ.
- Расширенные сосуды.
Чтобы исключить другие патологии глаза назначают эхо-энцефалографию, люмбальную пункцию, консультацию у невролога.
Для выяснения причины защемления и воспаления зрительного нерва проводят: МРТ головного мозга, анализы крови (общий и расширенный, иммуноферментный), ПЦР-исследование.
Методика лечения
Защемление глазного нерва лечат в стационаре. Выбор препаратов зависит от механизма возникновения неврита. Если он – осложнение заболеваний бактериальной природы, назначают антибиотики. Их применяют парентерально. Терапия длится 5-7 дней.
В случаях, когда воспаление нерва имеет вирусную природу, приписывают противовирусные средства.
Для остановки воспалительного процесса назначают кортикостероиды:
- Дексаметазон в виде раствора. Используют для инъекций. Вводят по 1 мл. Курс состоит из 15 инъекций. Их делают каждый день.
- Преднизолон (таблетки). Дозировка – 5 мг, частота приема – 4-6 раз в сутки. Препарат пьют 5 дней, постепенно снижая дозу до 1 мг.
Терапия неврита глазного нерва также может включать:
- Прием витаминов (тиамин, никотиновая кислота).
- Применение дезинтоксикационных препаратов (Реополиглюкин).
- Использование средств, стимулирующих кровообращение в мозге (Ницерголин, Пирацетам, Трентал).
При воспалении зрительного нерва, возникшем по причине отравления метиловым спиртом, проводят следующее:
- промывают желудок больного теплой водой либо 2% содовым раствором;
- дают ему принять активированный уголь, затем – 300 мл сернокислой магнезии;
- вводят: 20 мл глюкозы и 1 мл кофеина (внутривенно и подкожно, соответственно);
- дают выпить пациенту 30% этиловый спирт (водку). Первая доза – 100 мл, затем – 50. Частота приема – каждые 2-3 часа.
Если зрение у больного снижено, в ретробульбарное пространство вводят Дексаметазон (0,5 мл) вместе с раствором Атропина (1 мл).
При легком течении неврита и вовремя начатом лечении функции органов зрения удается полностью восстановить. При тяжелом поражении нерва, даже при своевременно оказанной помощи, исход менее благоприятный: нервные волокна разрушаются, замещаются глиальной тканью. Это приводит к атрофии зрительного нерва, возникновению необратимому снижению зрения.
Что говорят врачи о неврите зрительного нерва:
Медлить с лечением неврита или защемления зрительного нерва не рекомендуется: из-за него возможна потеря зрения. Простыми словами можно сказать, что это воспаление нерва, соединяющего головной мозг и органы зрительной системы. Причин, почему он воспаляется, немало, но у большинства пациентов неврит развивается при осложненном течении инфекционных заболеваний либо рассеянном склерозе. Лечение проводят в офтальмологических отделениях медицинского учреждения. Состояние больного контролирует невролог. Курс терапии определяется исходя из механизма возникновения воспаления, общего самочувствия пациента. Как правило, исход благоприятный. Но если «запустить» неврит, зрение снизится безвозвратно.
Использование народных средств
Помогает ускорить выздоровление, но в качестве самостоятельного метода лечения защемления глазного нерва народные средства неэффективны.
| Средства от неврита зрительного нерва | Составляющие | Количество | Приготовление, применение |
| Компресс | Алоэ (сок) | 1 ч. л. | Смешиваем воду с соком растения. Пропитываем в полученном растворе ватный диск, прикладываем к пораженному глазу. Через 15 минут компресс снимаем. Процедуру делаем 6-8 раз в день. |
| Прохладная, (предварительно прокипяченная) вода | 5 ч. л. | ||
| Капли | Мумие | 5 г | Добавляем в воду сок алоэ, растворить в жидкости мумие. Закапываем в глаз по 1 капле. Частота применения средства – 2 раза в сутки. |
| Сок алоэ | 10 мл | ||
| Вода | 90 мл | ||
| Сироп | Рута душистая | 50-70 г | Смешиваем руту и шишки, покрываем кипятком. Добавляем лимон (его предварительно разрезаем на 4 части), сахар, отправляем смесь на медленный огонь на полчаса, после чего оставляем настаиваться (20 минут). Сироп процеживаем и пьем перед едой. Дозировка – 1 ст. л. Частота приема – 3 раза в сутки. |
| Лимон | 1 шт. | ||
| Сосновые шишки (зеленые) | 100 г | ||
| Вода | 2 ст. л. | ||
| Сахар | 250 г |
Применение народных средств при защемлении нерва глаза, его воспалении должно быть согласовано с лечащим врачом. Без предварительной консультации специалиста прибегать к нетрадиционным методам лечения запрещено.
Выводы
- Головные боли, сопровождающиеся ухудшением зрения либо повышенной чувствительностью к свету, болевыми ощущениями в глазах – могут быть признаками защемления глазного нерва.
- Травмы головы и глаз, аутоиммунные заболевания, сахарный диабет, инфекции и вирусы, а также шейный остеохондроз – те факторы, которые могут вызвать воспаление зрительных нервов.
- При проявлении признаков патологии нужно обратиться к офтальмологу: узнать, почему она возникла без обследования невозможно.
- Лечат неврит зрительного нерва медикаментозно: таблетками, уколами. Во время лечения больной находится в стационаре.
- Можно дополнительно проводить терапию народными средствами. Их применение должно быть одобрено врачом.
Источник
Человек способен двигать глазным яблоком благодаря 3 черепным нервным путям. Основную роль в этом процессе играет глазодвигательный нерв, которые идет под номером 3. Он отвечает за движения века и глаза, а также за его реакцию на воздействие света. Отводящий нерв руководит отведением глазного яблока, а блоковой поворачивает его наружу и вниз. Эти нервные пути идут под номером 6 и 4. Любые нарушения в иннервации глазодвигательных мышц влияют на возможность полноценно видеть. Среди таких нарушений можно выделить парез глазных мышц у детей, так как у них, помимо основных причин, которые свойственны взрослым людям, часто проявляются врожденные аномалии. Лечение обычно проходит с помощью целого комплекса процедур, в особо тяжелых случаях используется оперативное вмешательство.

Причины и симптомы
Парез отводящего нерва проявляется как изолированный паралич. Человек при этом не может полноценно отводить глаз и у него проявляется двойная картинка одного объекта (диплопия). Такое явление возникает из-за нарушения иннервации латеральной мышцы, за которую отвечает отводящий нерв. Похожая симптоматика свойственна болезням глазницы, поэтому следует пройти детальную диагностику для постановки диагноза.
Повреждается отводящий нерв из-за следующих факторов:
- Аневризма;
- Повреждение сонной артерии;
- Черепно-мозговые травмы;
- Болезни инфекционного характера;
- Онкологические заболевания;
- Микроинфаркты и инсульты;
- Патологии нервной системы;
- Рассеянный склероз.
Отводящий нерв у детей также травмируется из-за перечисленных факторов. Однако для малышей свойственны и другие причины:
- Синдром Градениго;
- Синдром Мебиуса;
- Синдром Дуэйна.

Повреждение блокового нерва вызывает частичный паралич глаза и у человека раздваивается изображение в косой или вертикальной плоскости. Такой симптом усиливается при опущении глаза вниз, поэтому люди, страдающие от такой патологии, часто ходят, наклонив голову в здоровую сторону, чтобы уменьшить проявление диплопии. Во время диагностики следует исключить миастению (аутоиммунную патологию нервных и мышечных тканей) и заболевания глазницы.
Повреждение блокового нерва происходит фактически так же, как и отводящего, но в этом случае основной причиной являются травмы и микроинсульты. Онкологические патологии редко касаются этого нервного пути.
Парез глазодвигательного нерва обычно проявляется вместе со сбоями лицевого, отводящего и блокового нервного пути. Отдельная форма патологии проявляется крайне редко. Повреждается этот нерв преимущественно из-за аневризмы. Возникает она на задней соединительной артерии и постепенно сдавливает нервную ткань.
Повредить нерв может разрастающаяся опухоль, а также проявления инсульта и рассеянного склероза. В большинстве случаев такие факторы влияют на ядро нервного пути и задний продольный пучок. Иногда невропатия глазодвигательного нерва, вызванная вышеперечисленными причинами, проявляется в виде двухстороннего опущения век (птоза). В более редких случаях наблюдается парез верхней прямой мышцы глаза. Он локализуется на обратной стороне от основного места повреждения.
По статистике, повреждается глазодвигательный нерв часто из-за микроинфаркта. Он может возникнуть из-за сосудистых патологий, например, диабета и гипертонии. Такие болезни обычно не сразу приводят к сбоям в мозговом кровообращении и должны находиться они преимущественно в запущенном состоянии. Неврит этого нерва при этом не влияет на реакцию зрачка на свет, но в редких случаях она незначительно ослаблена. Возникает микроинфаркт рядом с пещеристым синусом или в области межножковой ямки. Восстанавливается глазодвигательный нерв после перенесенного нарушения около 3 месяцев.

Обратиться к врачу стоит при обнаружении нескольких симптомов свойственных парезу глазных мышц, особенно если дело касается детей. Среди общих проявлений нейропатии зрительных нервов можно выделить наиболее основные:
- Диплопия;
- Опущение века;
- Косоглазие;
- Снижение реакции зрачка на свет;
- Отсутствие возможности повернуть глазное яблоко вовнутрь;
- Потеря способности быстро разглядывать предметы, находящиеся на разном друг от друга расстоянии;
- Выпячивание глаза.
Диагностика
Распознать поражение проще всего, так как для этого патологического процесса свойственно опущение век, расширение зрачка и аномальные отклонения глаз. По таким признакам поставить диагноз не составит проблем, но зачастую они сочетаются между собой в различных комбинациях, поэтому у врача возникают подозрения на вторичную природу болезни. Для дифференцирования пареза глазных мышц среди других возможных недугов офтальмолог должен будет назначить обследование, которое состоит из следующих процедур:
- Проверка глазного дна;
- Определение остроты зрения и степень подвижности глазного яблока;
- Проверка рефлекса на свет;
- Ангиография (для выявления сосудистых патологий);
- Магнитно-резонансная томография (проверка тканей мозга на наличие отклонений).

Иногда может потребоваться консультация невролога. Если определить причину патологии так и не удалось, то пациент должен состоять на учете у врача и периодически обследоваться. Для предотвращения ухудшения состояния, врач может посоветовать специальные комплексы упражнений и другие методы лечения.
Курс терапии
Методы лечения пареза глазных мышц у детей особо не отличается от взрослых. Однако необходимо учитывать, что большинство врожденных аномалий устраняется с помощью хирургического вмешательства. В случае успешно выполненной операции глазодвигательные мышцы частично или полностью восстанавливаются. Если проблема заключается в сдавливании нервного пути, то основная задача заключается в устранении причины.
После ликвидации фактора, влияющего на развитие пареза мышц, лечение корректируется в сторону восстановления кровотока и поврежденных нервных волокон. Для этой цели часто используются упражнения, укрепляющие глазодвигательную мускулатуру. Они служат основой лечения незначительных повреждений и являются хорошим профилактическим средством. При тяжелом течении болезни лечебная гимнастика хорошо дополняет основной курс терапии.
В медикаментозную терапию при парезе могут входить такие средства:
- Витаминные комплексы;
- Препараты для укрепления глазодвигательных мышц и восстановления их иннервации;
- Глазные капли;
- Лекарства, улучшающие кровообращение;
- Корректирующие очки и повязки.

Лечить патологию медикаментами можно только по схеме, назначенной врачом, чтобы не усугубить ее течение и не ухудшить зрение, особенно если болен ребенок. Совмещать медикаментозную терапию рекомендуется и с другими методами, а именно:
- Стериокартинки. Благодаря их просмотру тренируются глазодвигательные мышцы и улучшается кровоток. Нервные ткани, которые иннервируют мускулатуру глаза во время процедуры крайне напряжены, за счет этого восстанавливается утраченная иннервация. Проводить процедуру необходимо под присмотром специалиста, чтобы не вызвать осложнений;
- Электрофарез. Такую физиотерапевтическую процедуру проводят с 1,5% раствором Нейромидина. Длительность одного сеанса электрофареза обычно не превышает 20 минут, а действует он непосредственно на синапсы (места соединения) мышечной и нервной ткани глазного яблока. После курса такой терапии у больного уменьшается степень выраженности пареза и улучшается иннервация мышц глаза.
Устранить некоторые причины пареза у детей, например, врожденные аномалии, без оперативного вмешательства невозможно. Их длительность и степень риска зависят от типа операции и фактора, повлиявшего на развитие патологии. В случае с тяжелым поражением зрительных нервов, полностью устранить проблему не получится, но появится шанс сохранить ребенку зрение.
Вследствие пареза глазодвигательных мышц развивается множество осложнений, таких как косоглазие, птоз и т. д. У детей этот патологический процесс часто является следствием врожденных аномалий. Проявиться он может не сразу, а лишь со временем. Именно поэтому важно наблюдаться у офтальмолога и у других врачей, особенно в первые годы жизни ребенка.
Источник
Неврит зрительного нерва у ребенка
Неврит зрительного нерва у детей создает офтальмологу многочисленные трудности. Во-первых, диагностика может быть затруднена. Во-вторых, доказательная база наших терапевтических решений основывается на результатах исследований взрослых пациентов.
Неврит зрительного нерва необходимо дифференцировать с нейромиелитом зрительного нерва (neuromyelitis optica, NMO) и нейроретинитом. Это разные заболевания, а не составные части одного патологического спектра, и каждое из них требует проведения разных исследований и методов лечения.
В лечении неврита зрительного нерва у детей должен принимать участие детский невролог.
а) Неврит зрительного нерва. Хотя диагностика неврита зрительного нерва у детей проводится на основании тех же критериев, что и у взрослых (подострое ухудшение зрения, боль при движении глаз, дефекты поля зрения и относительный афферентный зрачковый дефект), постановка диагноза может быть более трудной. Ребенок может быть не в состоянии описать типичное течение неврита зрительного нерва; ребенок может попасть к врачу уже с далеко зашедшими изменениями. Из-за нарушения яркостной чувствительности дети могут жаловаться, что все время темно, и просить не выключать свет даже днем.
При периметрии или при исследовании зрения контрольным методом по Дондерсу часто выявляется центральная скотома. Нарушение зрения и нарушение ориентировки может ошибочно трактоваться как нарушение походки. Большое значение имеет консультация детского невролога, поскольку поперечный миелит может быть первым проявлением нейромиелита зрительного нерва (neuromyelitis optica, NMO). Частота развития рассеянного склероза у детей с невритом зрительного нерва не установлена, качественно организованных длительных исследований не проводилось. Однако как и у взрослых, выявление изменений при МРТ в режиме Т2 характеризуется повышенным риском развития рассеянного склероза. Следующие факторы снижают риск развития рассеянного склероза; молодой возраст, двусторонний неврит зрительного нерва, отек диска зрительного нерва (ДЗН) и предшествовавшая инфекция.
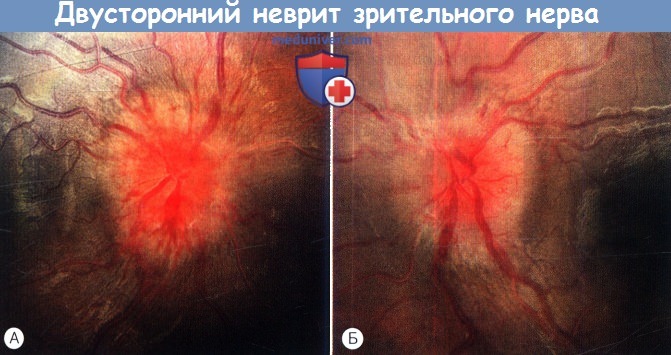
Двусторонний неврит зрительного нерва.
Выраженный отек (ДЗН) правого (А) и левого (Б) глаза у семилетней девочки с двусторонним невритом зрительного нерва.
При обращении к врачу она была слепа: через шесть недель остроте зрения составила 0,3 правого и 0,4 левого глаза.
б) Нейромиелит зрительного нерва. Нейромиелит зрительного нерва (neuromyelitis optica, NMO) или болезнь Devic — воспалительное заболевание центральной нервной системы, поражающее преимущественно зрительные нервы и спинной мозг. Данная патология является отдельным заболеванием, примерно в 70% случаев оно сопровождается выработкой аутоантител NMO-IgG, поражающих каналы аквапорина-4. AQP4 экспрессируются в клетках собирательных канальцев почек и астроцитах и стимулируются при поражении центральной нервной системы. Аквапорины участвуют в транспорте воды через клеточные мембраны.
При рассеянном склерозе антитела NMO-IgG отсутствуют и стандартная иммуномодуляторная терапия по схеме рассеянного склероза не может быть эффективной. При неэффективности иммуносупрессии может потребоваться плазмаферез. Основной целью лечения является профилактика будущих атак.
О нейромиелите зрительного нерва следует помнить в каждом случае тяжелой двусторонней нейрооптикопатии, особенно при наличии признаков поперечного миелита. При манифестации заболевания могут наблюдаться не все признаки нейромиелита зрительного нерва. Термин «заболевание спектра нейромиелита зрительного нерва» используется для обозначения случаев заболевания, сопровождающихся развитием некоторых, но не всех признаков заболевания. Со временем могут развиться и остальные диагностические признаки.
При МРТ перивентрикулярные изменения белого вещества, типичные для рассеянного склероза, обычно отсутствуют. Следует направлять пациента на прицельное исследование спинного мозга с целью поиска характерных для миелита продольных изменений, поражающих три и более сегментов.
Диагностические критерии нейромиелита зрительного нерва приведены ниже.
Диагностические критерии нейромиелита зрительного нерва:
1. Неврит зрительного нерва.
2. Острый миелит.
3. Два из трех дополнительных критериев:
– Протяженные изменения спинного мозга на МРТ > 3 вертебральных сегментов.
– Результаты МРТ головного мозга не соответствуют диагностическим критериям рассеянного склероза.
– Сероположительный NMO (антитела к аквапорину 4).
Заболевание чаще поражает женщин, нежели мужчин (соотношение более 4:1). Оно чаще встречается среди чернокожих, азиатов и населения Индии. В Европе нейромиелит зрительного нерва очень редок и большинство случаев не сопровождаются выработкой аутоантител NMO-IgG.
При отсутствии аутоантител к AQP4 чаще отмечается монофазное течение заболевания и обычно не требуется длительного лечения азотиоприном, микофенолатом или ритуксимабом.
Поскольку диагноз нейромиелита зрительного нерва часто ставится по прошествии значительного времени после манифестации заболевания, во всех случаях тяжелого неврита зрительного нерва, резистентного к терапии стероидами, следует назначать «терапию спасения» — плазмаферез.
в) Нейроретинит. Нейроретинит — обычно одностороннее, иногда двустороннее воспалительное заболевание, характеризуемое отеком диска зрительного нерва и формированием в макулярной области фигуры звезды. В основе патологического процесса лежит воспаление и увеличение проницаемости сосудов диска зрительного нерва, вызывающее просачивание жидкости в перипапиллярную сетчатку. Причина васкулита не ясна: в некоторых случаях заболевание имеет инфекционную этиологию, чаще всего Bartonella henselae (болезнь кошачьей царапины), а также сифилис, туберкулез, болезнь Lyme, лептоспироз и токсоплазмоз.
Поскольку фигура звезды в макулярной области формируется и при застое ДЗН, необходимо обследовать пациента на предмет симптомов повышенного внутричерепного давления, могут потребоваться дополнительные исследования, в том числе люмбальная пункция и МРТ. Также необходимо исключить злокачественную гипертензию.
При флюоресцентной ангиографии выявляется передний васкулит диска зрительного нерва. Диагноз уточняется с помощью серологических реакций, ферментного иммуноанализа или методом непрямой иммунофлюоресценции.
Доказательная база методов лечения слаба, часто наблюдается спонтанное выздоровление. Тем не менее, большинство офтальмологов при нейроретините, связанном с болезнью кошачьей царапины, применяют антибиотики.
г) Поствакцинальный неврит зрительного нерва. Описания неврита зрительного нерва в связи с введением различных вакцин, в том числе коревой, против краснухи, бешенства, менингококковой инфекции и гриппа основаны на наличии в анамнезе применения вакцины за несколько дней до развития неврита зрительного нерва. Убедительные эпидемиологические доказательства связи плановой иммунизации детей с невритом зрительного нерва отсутствуют. При консультации родителей необходимо проявлять осторожность и учитывать данные о связи «естественных» заболеваний и поражении нервной системы.
д) Инфекционная нейрооптикопатия. Многие возбудители инфекционных заболеваний могут вызывать нейрооптикопатию. Поражение передних отделов зрительного нерва и сосудов ДЗН обозначают термином нейроретинит (см. выше), тогда как поражение задней части зрительного нерва вызывает ретробульбарный неврит. Иногда при сифилисе наблюдается периневрит, характеризующийся отеком ДЗН без выраженной дисфункции зрительного нерва.
Нейрооптикопатия также может вызываться и другими спирохетами, в том числе Borrelia burgdorferi, вызывающей болезнь Lyme, и Treponema pallidum. При иммунодефиците может развиваться грибковая нейрооптикопатия — чаще всего вызванная Cryptococcus neoformans.
Хотя цитомегаловирусная нейрооптикопатия обычно сопровождается юкстапапиллярным ретинитом, описаны случаи нейрооптикопатии, не сопровождавшейся ретинитом, вызванные предположительно прямой инвазией возбудителя в ретроламинарную часть зрительного нерва. Другие причины поствирусной нейрооптикопатии включают в себя инфекцию varicella-zoster, характеризующуюся поздним развитием отека ДЗН и спонтанным выздоровлением.
Чаще развиваются первичные нейрооптикопатии, вызванные инфекцией ВИЧ-1, а не вторичными оппортунистическими инфекциями.
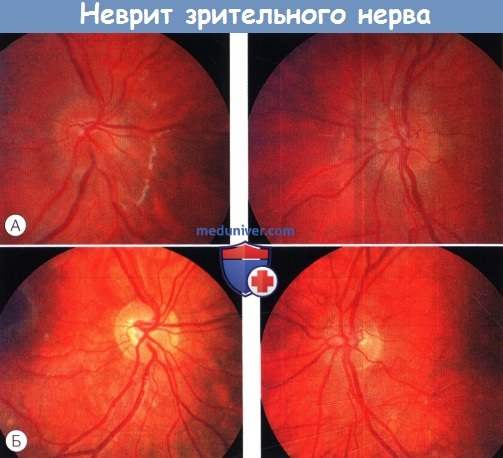
Двусторонний неврит зрительного нерва.
(А) Двусторонний отек диска зрительного нерва.
(Б) Нормальный диск зрительного нерва два месяца спустя. Полное восстановление зрения. Тот же пациент, что и на рисунке ниже.

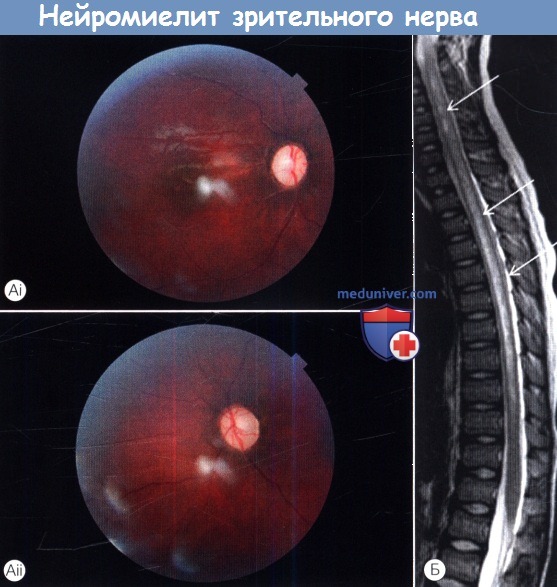
(А) Атрофия зрительного нерва и (Б) изменения спинного мозга у ребенка с рецидивирующим нейромиелитом зрительного нерва,
положительным на антитела AQP4; видны высокоинтенсивные изменения в шейном и нижнем грудном отделах.
После проведения терапии азотиоприном и преднизолоном перорально была достигнута двухлетняя ремиссия.
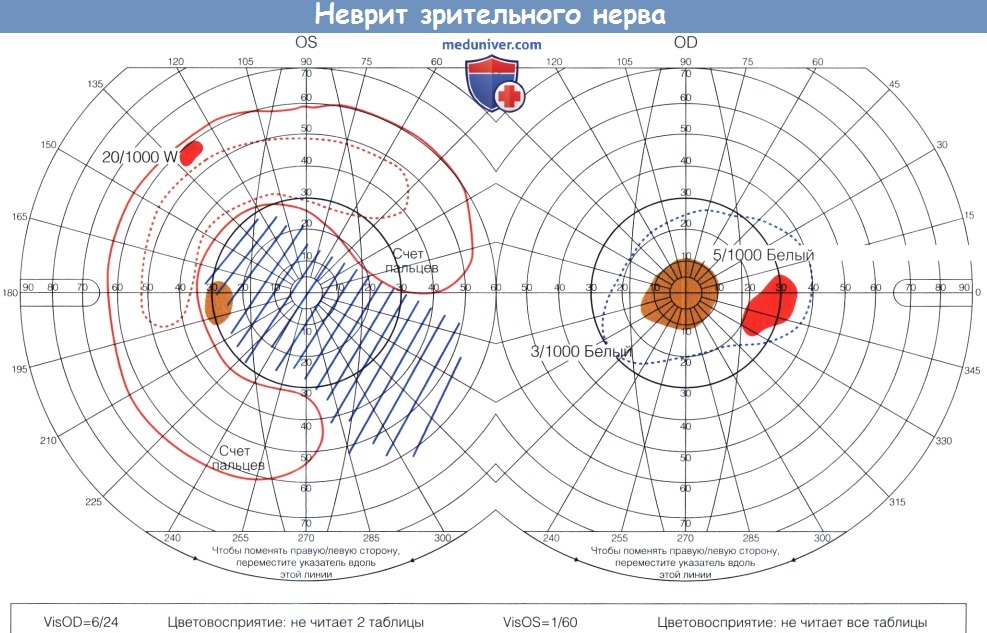
Неврит зрительного нерва у семилетнего мальчика.
Внезапное ухудшение зрения до 6/24 правого глаза, до 1/60 левого глаза. Центральные скотомы и ухудшение цветовосприятия.
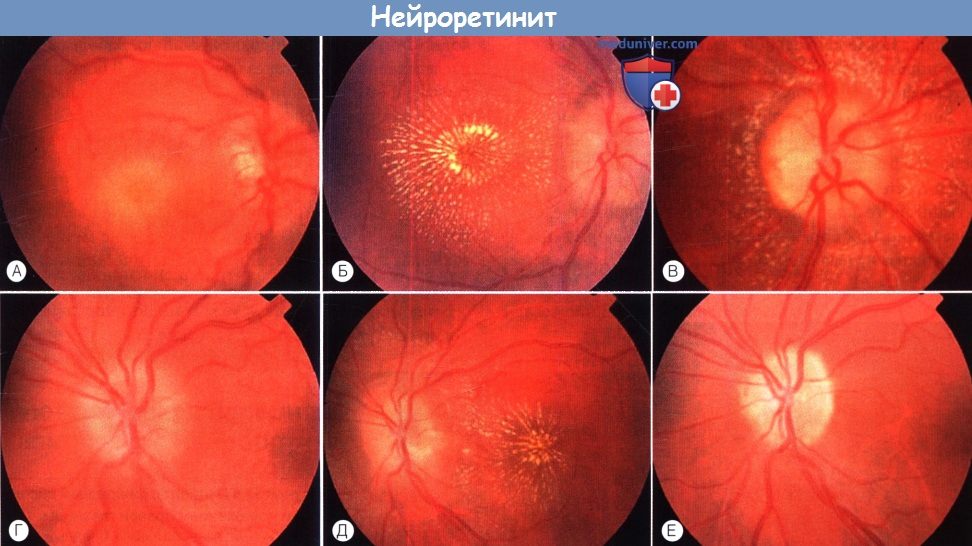
Эволюция картины глазного дна при нейроретините.
(А) При манифестации заболевания диск зрительного нерва отечен, макула тусклая.
(Б) Через три недели в макулярной области наблюдается сформировавшаяся фигура звезды.
(В) Позже течение болезни приводит к атрофии зрительного нерва.
(Г-Е) На парном глазу нейроретинит (на левой фотографии) привел к атрофии зрительного нерва.
– Также рекомендуем “Опухоли с поражением зрительного нерва у ребенка”
Оглавление темы “Патология зрительного нерва.”:
- Аплазия зрительного нерва
- Миелиновые нервные волокна диска зрительного нерва
- Диск зрительного нерва при альбинизме
- Псевдозастойный диск зрительного нерва
- Наследственная нейрооптикопатия Leber (Leber’s hereditary optic neuropathy, LHON)
- Доминантная, рецессивная и Х-сцепленная атрофии зрительного нерва (наследственные нейрооптикопатии)
- Наследственные атрофии зрительного нерва при неврологических и системных болезнях
- Неврит зрительного нерва у ребенка
- Опухоли с поражением зрительного нерва у ребенка
- Поражение зрительного нерва при фиброзной дисплазии и остеопетрозе
Источник
