Защемление седалищного нерва ударно волновая терапия

1200 / 1600 руб
Процедура лечения защемления седалищного нерва (ишиас) синий наконечник / красный наконечник
бесплатно
Консультация по лечению с помощью ударно-волновой терапии (УВТ)
Седалищный нерв — наиболее крупный нерв человеческого организма. Из-за этого его защемление вызывает действительно серьёзные боли и даже может привести к временной недееспособности.
Курс УВТ эффективно лечит защемление седалищного нерва: снимает боль, воспаление, чувство жжения, возвращает активность и подвижность. Без побочных эффектов и противопоказаний.
Причины появления ишиаса
К защемлению седалищного нерва приводит сдавливание его ствола или корешка, спровоцированное:
- Опухолевой патологией
- Остеохондрозом
- Грыжей м/п диска
Патология достаточно сильно распространена — в частности, ишиас наблюдается почти у 30% пациентов с радикулитом пояснично-крестцового позвоночного отдела.
Симптомы защемления седалищного нерва
Первым и основным признаком данного заболевания является выраженная боль. Может иметь приступообразный характер, усиливаясь при физической нагрузке и движении. Как правило, изначально локализуется в районе поясницы, впоследствии распространяясь на нижние конечности.
К другим симптомам ишиаса относятся:
- Специфическая походка, с перекосом в сторону здоровой ноги
- Слабость мышц с поражённой стороны
- Онемение кожи ног или ощущение жжения
- Нарушение чувствительности со стороны ущемления
При любом сотрясении туловища (например, при кашле) или при физической нагрузке выраженность симптомов резко возрастает.
Лечение защемления седалищного нерва
Справиться с проблемой вам поможет наш невропатолог.
В курс лечения может войти:
- Противовоспалительная терапия
- Блокада подверженного воспалению участка нерва
- Медикаменты, улучшающие обмен веществ в тканях
- УВЧ и электрофорез
- Физиотерапия
- Лечебная гимнастика, массаж
- Фонофорез
Если к ишиасу привело какое-либо заболевание или нарушение, его нужно будет вылечить.
В любом случае, справиться с защемлением седалищного нерва самостоятельно попросту невозможно. Обратитесь за квалифицированной медицинской помощью в сеть клиник «Здоровье», и мы поможем!

Акции
�
Просто распечатайте купон с сайта.
Специалист
Наши врачи
Физиотерапевт, специалист УВТ
Источник
От воспаления седалищного нерва не застрахован никто — этому заболеванию подвержены даже те, кто редко жалуется на здоровье. Боли и дискомфорт при ишиасе затрудняют движения, нарушают сон и выбивают из привычного ритма жизни. Поэтому очень важно при первых же симптомах заболевания обратиться к врачу и незамедлительно приступить к лечению.

Проблема усугубляется тем, что седалищный нерв является самым крупным в организме: начинается в области поясницы, далее следует через копчик, заднюю поверхность таза, ног и спускается к ступням. Когда ишиас прогрессирует, боли начинают охватывать всю зону его расположения. Важно помнить, что само по себе воспаление седалищного нерва болезнью не является. Это всего лишь следствие другие патологических процессов, проходящих в организме. Поэтому при лечении ишиаса нужно одновременно устранить причину его появления.
Симптомы и диагностика ишиаса
Различные признаки, указывающие на пояснично-крестцовую навралгию:
- Боли в области седалищного нерва. Причем болевые ощущения могут появляться только с одной стороны тела, а с другой будет наблюдаться онемение, чередующееся с покалыванием. Однако боль может появляться и в обеих ногах одновременно.
- На начальном этапе ишиаса болевые ощущения выражаются слабо. Их усиление происходит во время физических нагрузок, также они обостряются, если пациент начинает кашлять, сильно чихать или смеяться. В этих случаях боль обостряется в области поясницы.
- Происходит снижение подвижности суставов ступней и коленей, возникают неприятные ощущения при подъеме прямой ноги вверх, ослабевают неврологические рефлексы.
- Когда болезнь развивается, боль усиливается, особенно в ночное время. Во время таких обострений пациенты просыпаются от боли, она сковывает движения и не позволяет шевелиться.
- При запущенной форме болезни пациент с трудом находит положение, в котором чувствует себя более-менее комфортно — зачастую боль не позволяет ни стоять, ни сидеть, ни ходить, ни лежать.
Врач-невролог диагностирует ишиас седалищного нерва при общем осмотре пациента, пальпации, проведении тестов на неврологические рефлексы и анализе жалоб пациента. Подтвердить диагноз и установить степень прогрессирования болезни позволяет биохимический анализ крови, серия рентгеновских снимков, выполненных в разных проекциях, или магнитно-резонансная томография.
Причины ишиаса седалищного нерва
Как мы уже отметили, ишиас бывает вызван иными патологиями, появившимися в организме. Чаще всего это следующие явления:
- Смещение межпозвоночного диска, костные наросты на позвоночнике (остеофиты), сужение позвоночного канала. Все это вызывает защемление седалищного нерва.
- Межпозвоночная грыжа.
- Травмы и чрезмерные физические нагрузки.
- Инфекционные заболевания.
- Переохлаждение.
- Возникновение новообразований.
Также ишиас может спровоцировать токсическое отравление (алкоголем, ртутью, свинцом и т.д.). Иногда седалищный нерв воспаляется при беременности, гинекологических заболеваниях, артрите.
Методы лечения ишиаса седалищного нерва
Как уже упоминалось, одновременно лечат и причину ишиаса, и само воспаление седалищного нерва. При этом индивидуально подбирается комплексное лечение, исходя из клинической картины и состояния пациента. Наиболее действенными являются следующие методы.
- Медикаментозное лечение — прием по предписанной схеме нестероидных противовоспалительных препаратов, миорелаксантов, витаминов. Наружное применений мазей и гелей, снимающих спазм.
- Физиотерапия — электрофорез и фонофорез, лечение ультразвуком и лазером, компрессы и прогревания. Подобные процедуры снимают боль, улучшают кровообращение и питание тканей.
- Лечебная физкультура и массаж назначаются, когда острый период заболевания проходит. Комплекс упражнений для каждого пациента подбирается индивидуально, некоторые из них рекомендуется выполнять в воде.
- Ударно-волновая терапия (УВТ) — воздействие на пораженные участки тела акустическими волнами при помощи специального аппарата. Это позволяет стимулировать местное кровообращение, устранить боль и отек, улучшить обмен веществ в тканях, запустить восстановительные процессы. УВТ назначают курсами, их количество определяет врач. Для достижения эффекта необходимо минимум 5–7 процедур. Данный метод успешно применяют в клиниках «Здоровье Плюс».
Важно также учитывать, что во время обострения пациент должен соблюдать постельный режим. Спать нужно на удобной кровати с ортопедическим матрасом.
Профилактика ишиаса
Чтобы снизить риск заболевания ишиасом, рекомендуется следить за здоровьем спины. Для этого нужно держать в тонусе ее мышцы. Ежедневная утренняя гимнастика и контроль осанки во многом способствуют предотвращению воспаления седалищного нерва. Плавание также отлично укрепляет позвоночник, суставы и нервные волокна опорно-двигательного аппарата. Поэтому очень полезно регулярно посещать бассейн и плавать в естественных водоемах в теплое время года.
Следует контролировать свой вес, избегать физических перегрузок и переохлаждений, полностью пролечивать любые травмы и инфекционные заболевания, а также посещать врачей в профилактических целях.
При первых же симптомах ишиаса следует обратиться к врачу, это поможет избежать многих проблем.
Если же диагноз «ишиас седалищного нерва» поставлен, воспользуйтесь современными методами его лечения. Высокопрофессиональную помощь можно получить в медицинских центрах «Здоровье Плюс». УВТ здесь реализуется опытными специалистами, а цены на услуги гораздо ниже, чем в других клиниках Москвы без ущерба качеству лечения.
Источник

Ишиас – это воспаление или сдавливание седалищного нерва.
Седалищный нерв начинается в поясничном отделе позвоночника на уровне 4-го поясничного и 3 крестцового позвонков (крестцовое нервное сплетение), и через большое седалищное отверстие попадает в бедро.
Далее в колено здесь он переходит в малоберцовый нерв и ответвляется в икроножный нерв.
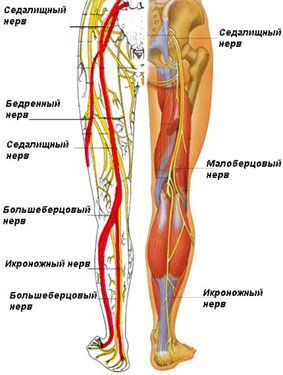
Потом в голеностопный сустав, голень, стопу и заканчивается в фалангах пальцев (подошвенные нервы).
Таким образом, седалищный нерв распространяется на всю ногу, обеспечивая её чувствительность (чувствительные волокна) и подвижность (моторные волокна).
Одновременно седалищный нерв оказывает существенное влияние на органы малого таза, это объясняется тем, что нерв начинается в нескольких (пяти) точках спинного мозга.
Одновременно седалищный нерв оказывает существенное влияние на органы малого таза, это объясняется тем, что нерв начинается в нескольких (пяти) точках спинного мозга.
Седалищный нерв – это самый больной нерв нашего тела и этим в значительной степени объясняется разнообразие его симптомов и подверженность нерва многочисленным заболеваниям.
В общем симптомы проявляются в нарушении чувствительности или наличия болей в нижних конечностях. Эти общие симптомы различаются по степени их проявления, продолжительности и месту нахождения (локализации).
Как правило, симптомы ишиаса первоначально проявляются только в одной ноге: возникают в области поясницы спускаясь постепенно вниз вплоть до фаланг пальцев. За боли и нарушения чувствительности пяточной области в основном отвечает икроножный нерв.
Наиболее характерная черта болей ишиаса – это приступообразность, усиление болей при ходьбе и смены положения тела, кашле. Боли могут быть стреляющими или ноющими. Приступы могут чередоваться со временными затишьями.
Основных нарушение чувствительности при ишиасе – потеря чувствительности (онемение) в бедре, голени, голеностопе или даже в пальцах ног. Подробнее об онемениях….
В зависимости от места расположения патологии различают дисковый и не дисковый ишиас. Дисковый означает проблемы с межпозвонковыми дисками поясничного отдела позвоночника, все остальное – это не дисковый ишиас.
Дисковый ишиас имеет три наиболее распространенные формы: затяжной, гипералгический (сильнейшая боль) и парализирующий.
- Опухолевые новообразования (злокачественные или не злокачественные).
- Артрит.
- Нарушение обменных процессов (трофика) прилегающих к нерву тканей.
- Травмы бедра, таза или позвоночника.
- Нарушение оболочки нерва.
- Излишний вес, чрезмерная физическая нагрузка.
- Перенесенные инфекционные заболевания.
- Переохлаждение или стресс.
Как было указано выше ишиас могут вызывать множество причин, более того схожие симптомы могут вызывать и некоторые патологии сосудистого характера никакого отношения к ишиасу не имеющие.
Поэтому диагностировать ишиас может только специалист невролог на основе сбора анамнеза, проведения специальных двигательных тестов и анализа результатов инструментальной диагностики:
- МРТ – определение причин дискового характера
- ЭНМГ (электронейромиография) – определение состояния самого седалищного нерва от позвоночника до пальцев, выявление возможных нарушений оболочки нерва- F волна и пр. Подробнее…..
- УЗИ доплерография – выполняется для дифференциации ишиаса от патологий сосудистого характера.
Все вместе называется дифференциальная диагностика.
Информация о Скидках и Акциях Клиники Здесь !!!
Лечение ишиаса исключительно медикаментозными средствами, как правило приносит лишь первоначальное облегчение, так как снимается лишь болевой синдром и то на определенное время и нередко только усугубляет проблему в будущем. Также только негатив приносит и самостоятельное лечение ишиаса без консультаций со специалистом.
Для полноценного лечения ишиаса необходимо не только снять боль и возможное воспаление, но и ликвидировать основную причину заболевания.
Как правило, комплексное лечение ишиаса практически в любой клинике проводится в четыре этапа (клиники отличаются друг от друга по методам осуществления каждого этапа):
- Уменьшение болевых ощущений
- Устранение возможных воспалений
- Устранение истинных причин ишиаса (туннельный синдром, спазм мышц, восстановление межпозвонкового диска, восстановление оболочки нерва, укрепление мышц спины, восстановление трофики тканей и др.)
- Восстановление потери чувствительности тканей.
В нашей практике по лечению ишиаса мы используем в основном немедикаментозные методы лечения:

ЮНИЦКАЯ АЛЛА АЛЕКСАНДРОВНА
Врач физиотерапевт высшей категории
В лечении использует приемы точечного, баночного и вакуумного массажа, гирудотерапию, стоунтерапию, моксотерапию, прижигание полынными сигарами, ароматерапию, иглорефлексотерапию (корпоральную, СУ-ДЖОК, аурикулярную, ЭКИВО)

Часы работы:
– Понедельник – пятница с 10-00 до 19-00
– Суббота – с 10-00 до 17-00
– Воскрессенье – выходной
Лицензия ЛО-77-01-002440
ИНН 7715785790
Наши контакты
г.Москва, ул. Бибиревская дом 17-Б,
тел. (495) 988-07-39 Схема проезда

Источник
Защемление седалищного нерва – очень неприятное состояние, которое сопровождается мучительными симптомами. Врачи в Клинике Бобыря помогут быстро с ними справиться с помощью классических и инновационных мануальных практик.
- Комплексное лечение без операции, без боли.
- Улучшение состояния уже после первых сеансов.
- Авторский метод лечения защемления седалищного нерва и других заболеваний позвоночника – дефанотерапия.
Для того чтобы эффективно справиться с приступом боли при защемлении седалищного нерва и предотвратить последующие обострения, в первую очередь нужно разобраться в причине заболевания.
По статистике, в 5–10% случаев можно обойтись консервативными мерами, без операции. Чаще всего симптомы защемления седалищного нерва бывают вызваны неопасными причинами, такими, как хронический спазм мышц, остеохондроз и другие дегенеративные заболевания позвоночного столба, межпозвонковые протрузии и грыжи. Но лечение нужно начинать как можно раньше. Со временем патологические процессы нарастают, могут возникнуть серьезные осложнения, которые потребуют хирургического вмешательства.
Врачи в Клинике Бобыря проводят точную диагностику и составляют для каждого пациента индивидуальную комплексную программу лечения. В нее могут входить медикаментозные препараты, физиопроцедуры, массаж, гимнастика, мягкие мануальные техники. Эффективность лечения помогает сильно повысить запатентованный метод, разработанный основателем нашей клиники – дефанотерапия.
Домашние средства
При остром приступе боли показан постельный режим, но многие люди им злоупотребляют. Если мышцы поясницы и нижних конечностей долго лишены хотя бы минимальных нагрузок, их состояние, а также состояние позвоночника, только ухудшается. Постельный режим при защемлении седалищного нерва должен продолжаться не больше трех дней, и лежать нужно на полу или на жестком матрасе. Затем нужно вернуться к обычным домашним делам. Естественно, исключая интенсивные физические нагрузки, поднятие тяжестей.
Холодные компрессы рекомендуются в течение нескольких дней. Это может быть пакет со льдом или просто с холодной водой из-под крана. И нужно прикладывать к больному месту на несколько минут в течение нескольких дней. Это помогает уменьшить воспаление и отечность тканей. Затем нужно переходить на горячие компрессы. Тепло улучшает приток крови к тканям, усиливаются обменные процессы, регенерация.
Медикаментозная терапия
Всем пациентам назначают обезболивающие средства из группы нестероидных противовоспалительных препаратов (НПВС). Обычно это ибупрофен, аспирин или напроксен. Эти лекарства продаются без рецепта, но их следует использовать строго в соответствии с инструкцией и рекомендациями врача. При приеме в больших дозировках и в течение длительного времени они могут приводить к серьезным побочным эффектам, осложнениям.
Другие препараты, которые используют при защемлении седалищного нерва:
- Миорелаксанты – для устранения мышечного спазма. Например, циклобензаприн.
- Антидепрессанты, например, амитриптилин, назначают для того, чтобы справиться с болью, депрессией и восстановить нормальный сон. Не все врачи согласны с применением этих препаратов при болях в спине и ноге, так как в ходе научных исследований были получены противоречивые результаты.
- Некоторым пациентам помогают противосудорожные препараты, такие как габапентин, но целесообразность их назначения в настоящее время также остается спорной.
При очень сильных болях врач может провести блокаду: ввести непосредственно в место, где находится пораженный нервный корешок или нерв, препараты глюкокортикостероидов.
Медикаментозная терапия при защемлении седалищного нерва является симптоматической. Препараты применяют для того, чтобы избавить пациента от боли и дискомфорта, но они не могут повлиять на причину заболевания.
Именно поэтому в Клинике Бобыря первостепенное внимание уделяется немедикаментозным методикам, которые помогают восстановить нормальное состояние позвоночного столба и надолго избавить пациента от симптомов защемления седалищного нерва, предотвратить новые обострения в будущем.
Физиопроцедуры
Физиотерапевтические методы широко применяются при защемлении седалищного нерва. Они помогают справиться с воспалением, мышечным спазмом, болью.
Врач может назначить следующие процедуры:
- Магнитотерапия предусматривает применение магнитного поля, помогает справиться с острой болью, уменьшить воспалительный процесс и сдавление нерва. При острых болях ее можно проводить несколько раз в день, пока больному не станет легче.
- УВЧ-терапия. Действие ультравысокочастотных волн на ткани организма зависит от их интенсивности. При защемлении седалищного нерва во время обострения применяют низкую интенсивность, так как она помогает ослабить воспаление. В результате уменьшается боль.
- Электрофорез – метод введения лекарственного препарата прямо через кожу с помощью постоянного тока. Во время процедуры на нужные места помещают электроды, обернутые материей, которая смочена раствором лекарства. Таким образом, препарат может сразу попадать туда, где он нужен, и оказывать свои эффекты.
- Фонофорез сильно напоминает электрофорез. Разница в том, что для введения лекарственного вещества в ткани вместо тока применяют ультразвук.
- Парафиновые аппликации. Во время этой процедуры пропитывают марлю в расплавленном парафине, охлаждают ее до 50 градусов, укладывают на больное место, накрывают сверху слоем вощеной бумаги, клеенкой и оборачивают теплым одеялом. Эффект от парафиновых аппликаций – глубокое прогревание тканей. Эту процедуру нельзя проводить в первые дни с начала обострения, так как из-за нее может усилиться воспалительный процесс.
Лечебный массаж
Массаж – важная часть лечения защемления седалищного нерва. Он обладает важными целебными эффектами:
- уменьшает или полностью устраняет боли;
- помогает поддерживать силу и тонус мышц;
- улучшает проведение импульсов по седалищному нерву;
- улучшает кровообращение, отток лимфы и венозной крови, уменьшает отечность тканей;
- активирует обменные процессы, регенерацию.
Курс массажа можно назначать только после того, как стихли острые симптомы. Поначалу применяют только легкие, расслабляющие приемы: поглаживания, растирания, неглубокое разминание. Постепенно подключают интенсивное разминание, похлопывания, поколачивания.
Во время массажа седалищного нерва специалист поочередно массирует три области:
- поясницу и крестец;
- ягодицы;
- заднюю поверхность ноги.
В среднем один сеанс такого массажа продолжается от 15 до 20 минут. Если пациент начинает жаловаться на боли, процедуру следует прекратить. Курс может состоять из 10–15 процедур. Для того чтобы поддерживать результат, в будущем нужно периодически проходить повторные курсы массажа, причем, не стоит дожидаться очередного обострения.
Лечебная гимнастика
В остром периоде при защемлении седалищного нерва любые физические упражнения противопоказаны. Лечебная гимнастика не помогает справиться с острыми болями, она может привести лишь к ухудшению состояния! После трех дней постельного режима можно начинать выполнять несложные упражнения в положении лежа, но заниматься стоит только под контролем опытного врача ЛФК. Специалист подберет подходящий комплекс упражнений, оптимальный уровень нагрузок.
Интенсивность занятий наращивают постепенно. Сначала пациент выполняет все упражнения лежа на спине. Если они даются легко и не вызывают боли, можно переходить в положение сидя. Если и этот комплекс упражнений пациент выполняет без затруднений и неприятных ощущений, можно начинать заниматься в положении стоя.
В будущем, когда обострение полностью стихнет, можно заниматься различными видами спорта. Для таких больных лучше всего подходят: упражнения на укрепление мышечного корсета поясницы и на растяжку, йога, плавание, аква-аэробика, занятия лыжами. Противопоказаны любые виды физической активности, которые предполагают осевые нагрузки на позвоночный столб: нельзя заниматься бегом, прыжками. Под запретом бокс, дзюдо и другие виды единоборств, контактные виды спорта (футбол, баскетбол и пр.).
Во время курса лечебной гимнастики при защемлении седалищного нерва нужно соблюдать некоторые правила:
- Занимайтесь под контролем специалиста. Например, в Клинике Бобыря работают опытные врачи ЛФК, они составляют для каждого пациента индивидуальную программу упражнений. Учитывается состояние позвоночного столба, тяжесть течения заболевания, сопутствующие патологии, общее функциональное состояние организма.
- Не стремитесь к максимальной интенсивности упражнений. Вы занимаетесь не для того, чтобы поставить рекорды, а улучшить состояние позвоночника, мышц, избавиться от боли и других симптомов.
- Если упражнения сопровождаются болью, дискомфортом, их нужно прекратить. Если вы устали, не нужно стремиться выполнить программу любой ценой, «через не могу». Сделайте перерыв, отдохните.
- Наращивайте нагрузки постепенно, следуйте запланированной программе, не форсируйте.
Остеопатия
Остеопатические техники можно применять самостоятельно, также они отлично работают в составе комплексного лечения защемления седалищного нерва. Это направление относится к мягким мануальным техникам, оно предусматривает предельно мягкое, щадящее, но в то же время строго целенаправленное воздействие на организм.
Во время первого сеанса врач-остеопат проводит диагностику с помощью своих рук, которые в процессе обучения и многолетней практики приобрели особую повышенную чувствительность. Этот специалист может обнаруживать мельчайшие патологические изменения, которые порой недоступны даже для современного диагностического оборудования.
Цель остеопатии – избавить не от симптомов, а от причины защемления седалищного нерва. В то время как другие врачи-специалисты лечат определенный диагноз, остеопат работает с телом пациента как с единым целым, пытается выявить и устранить все имеющиеся патологические процессы.
Основные цели, которых стремятся достичь во время сеанса остеопатии при защемлении седалищного нерва:
- вернуть позвонки и межпозвоночные диски в привычное, естественное положение;
- улучшить отток лимфы, уменьшить отечность;
- устранить воспаление;
- активизировать обменные процессы в тканях, естественные механизмы самоисцеления и самовосстановления;
- усилить приток крови к тканям;
- «освободить» защемленный седалищный нерв;
- Устранить все патологические процессы в организме, которые способствуют развитию заболевания.
Важное преимущество остеопатии в том, что это безопасный метод, он имеет минимум противопоказаний. Это один из лучших способов лечения симптомов защемления седалищного нерва во время беременности.
Мануальная терапия
Помимо мягких мануальных техник, для лечения защемления седалищного нерва успешно применяется классическая мануальная терапия. Врач-специалист использует специальные приемы, чтобы восстановить нормальные анатомические взаимоотношения в позвоночном столбе, естественный тонус мышц.
По поводу мануальной терапии существует много заблуждений. Типичный образ, который возникает в голове большинства людей – крепко сложенный доктор, который что-то «ломает», «вправляет», а пациент в это время кричит от боли.
Да, мануальная терапия предполагает использование несколько более грубых приемов, чем та же остеопатия. Тем не менее, специалист всегда действует в пределах физиологической подвижности позвоночника и суставов. Если процедуру проводит опытный мануальный терапевт – это совершенно безопасно и сопровождается минимальной болезненностью.
Постизометрическая релаксация
Постизометрическую релаксацию можно отнести к методам мануальной терапии и лечебной физкультуры. Ее суть состоит в том, что после напряжения мышц можно достичь максимально глубокого, полноценного расслабления.
Это помогает устранить мышечные спазмы, ослабить сдавление седалищного нерва. За счет расслабления мышц улучшается приток крови, отток лимфы, уменьшается отек и воспаление.
Сеанс постизометрической релаксации состоит из двух фаз. Сначала происходит изометрическое сокращение, то есть определенная мышца должна напрягаться, но при этом не меняется ее длина и не происходит движений. Например, когда пациент лежит на спине, врач поднимает его согнутую в колене ногу и просит ее распрямить, при этом сам оказывает сопротивление. После нескольких секунд такого напряжения пациента просят расслабиться.
Дефанотерапия: авторский метод лечения защемления седалищного нерва от доктора Бобыря
Дефанотерапия – уникальный метод, разработанный доктором Бобырем для лечения вертеброгенных (то есть связанных с патологиями позвоночника и окружающих его мышц) заболеваний. Можно сказать, что это мануальная терапия нового поколения. В нашей клинике работают опытные врачи, многие из которых обучались методу дефанотерапии непосредственно у его автора. Результаты нашей работы высоко оценивают как пациенты, так и коллеги. Многие доктора приезжают в нашу клинику, чтобы обучиться дефанотерапии.
Основные преимущества метода:
- Дефанотерапия позволяет избавиться от боли при защемлении седалищного нерва и других патологиях очень быстро. У многих больных улучшение самочувствия отмечается уже через 1–2 сеанса. Это помогает пациентам как можно быстрее возвращаться к привычной жизни, работе, сократить время и затраты на лечение.
- По сравнению с мануальной терапией, дефанотерапия – это более мягкий, щадящий метод. При этом в большинстве случаев она показывает более высокую эффективность.
- Многие пациенты отмечают, что во время сеансов мануальной терапии испытывают неприятные ощущения, болезненность. Дефанотерапия лишена этого недостатка.
- Врач устраняет не просто симптомы, а причину заболевания.
- Во время курса дефанотерапии предусмотрены специальные манипуляции, которые помогают создать крепкий мышечный корсет и тем самым достичь улучшений в долгосрочной перспективе.
Сеанс дефанотерапии состоит из четырех этапов:
- Сначала врач проводит кинестетическую диагностику. Он выявляет все места патологического хронического мышечного напряжения.
- Далее осуществляется воздействие на костно-связочный аппарат позвоночника специальным методом. Врач устраняет очаги патологического спазма, это позволяет разрушить неправильный двигательный стереотип и вернуть анатомические структуры в правильное положение.
- На третьем этапе применяются специальные техники массажа, рефлексотерапии, постизометрической релаксации. Уникальность дефанотерапии в том, что в ней сконцентрированы лучшие, наиболее эффективные мануальные техники, как классические, так и инновационные, уникальные.
- Завершающий этап сеанса дефанотерапии – аутопсихофизические упражнения. Они помогают сформировать правильные двигательные стереотипы. Иными словами, пациент получает установки, которые помогают ему поддерживать правильную осанку. В результате позвоночный столб всегда находится в физиологичном положении, между его элементами правильно распределяются нагрузки, и это помогает обеспечить оптимальную работу опорно-двигательного аппарата, замедлить нарастание дегенеративных изменений.
Рефлексотерапия и акупунктура
Зачастую большую роль в лечении защемлений седалищного нерва играет рефлексотерапия и ее более узкое направление – акупунктура, или иглорефлексотерапия.
Суть рефлексотерапии состоит в том, что врач воздействует разными способами на биологически активные точки на теле пациента. За счет нервных связей, это влияет на работу мышц, сердечно-сосудистой, нервной системы, внутренних органов.
Во время иглорефлексотерапии применяют специальные иглы, их вводят в определенных местах, богатых нервными окончаниями. Одни из них находятся вблизи самого седалищного нерва, другие в биологически активных зонах, например, на ушной раковине, стопе. Акупунктура – древняя методика, тем не менее, современные научные исследования показывают, что она эффективно снимает боль и обладает некоторыми другими полезными эффектами:
- уменьшает воспаление в тканях;
- оказывает расслабляющее действие на мышцы, снимает спазмы;
- в результате разгружается позвоночный столб;
- способствует усилению кровообращения, улучшению питания позвонков и межпозвоночных дисков;
- активирует обменные процессы;
- усиливает регенерацию тканей.
Врачи, практикующие иглорефлексотерапию, сегодня есть во многих клиниках. Они используют специальные тонкие стерильные иглы, поэтому процедура практически безболезненная и совершенно безопасная.
Хирургические вмешательства при защемлении седалищного нерва
К хирургическим вмешательствам при защемлении седалищного нерва приходится прибегать очень редко – примерно в 5–10% случаев. О том, что у пациента может быть серьезное заболевание и, скорее всего, потребуется операция, свидетельствуют некоторые симптомы – «красные флаги»:
- Очень сильная боль, с которой в течение длительного времени не помогает справиться консервативное лечение.
- Седловидная анестезия: сильное снижение или полная потеря чувствительности в области половых органов, заднего прохода, на внутренней поверхности бедер.
- Нижний парапарез – нарушение движений в ногах, ослабление рефлексов.
- Недержание мочи, стула.
- Заметная сильная деформация поясничного отдела позвоночника.
- Повышение температуры более 39 градусов.
- Боли, которые беспокоят не только во время физических нагрузок, но и в покое, усиливаются по ночам.
- Необъяснимая потеря веса.
В большинстве случаев приходится прибегать к одному из двух видов хирургических вмешательств:
- Дискэктомия. Удаляют часть межпозвоночного диска (иногда его приходится удалять целиком), костные разрастания на позвонках (остеофиты) и другие образования, которые сдавливают нерв.
- Ламинэктомия. Удаляют костную пластинку – часть дуги позвонка, из-за которой происходит защемление нерва.
Не стоит откладывать визит к врачу и дожидаться, когда болезнь приведет к серьезным изменениям со стороны позвоночника, осложнениям, из-за которых хирургическое вмешательство станет единственным выходом. Обратитесь к ?


