Боли в пояснице дикуль

Боль в пояснице нередко называют такими терминами как люмбаго или люмбалгия. Люмбаго или «прострелом» называют приступ острой боли в пояснице, которая, как правило, связана с переохлаждением и нагрузкой. Люмбаго встречается у множества людей и часто является причиной временной нетрудоспособности. Нередко причиной люмбаго могут быть спортивные травмы или растяжения, но иногда фактор, провоцирующий появления болей, остается неизвестным. Для люмбаго характерна боль без иррадиации в ноги. Боль в пояснице (люмбаго) может появиться остро и постепенно прогрессировать в течение дня. Нередко возникает скованность по утрам и постепенно скованность переходит в болевой синдром. Возможно также искривление позвоночника (антальгический сколиоз) в результате мышечного спазма. Боль сама может быть обусловлена мышечным спазмом, который в свою очередь связан с другими причинами. Это может быть избыточная нагрузка или растяжение связок, спортивные травмы, грыжа межпозвонкового диска, спондилоартроз (спондилез), заболевания почек (инфекции или камни почек). Иногда пациент точно определяет причинно-следственную связь появления недомагания с нагрузкой, переохлаждением, но нередко боль появляется без явных на то причин. Подчас боль в пояснице может появиться даже после чихания, наклоне туловища или при надевании обуви. Этому могут способствовать деформирующие заболевания позвоночника, такие как сколиоз.
В отличие от люмбаго термином люмбалгия обозначают боль не острую, а подострую или хроническую. Как правило, боль при люмбалгии появляется постепенно в течение нескольких дней. Боль может возникать и в утренние часы и по мере двигательной активности может уменьшаться. Для люмбалгии характерно усиление боли при длительных статических нагрузках (сидения, неудобного положения тела). Также для люмбалгии характерно, что боль уменьшается в положении лежа в определенной позе. Пациенты при люмбалгии испытывают затруднения при выполнении обычных действий, таких как умывание или надевание обуви из-за спазма мышц. Из-за недуга происходит уменьшение объема движений туловища (наклоны вперед или в меньшей степени наклоны в сторону или разгибание). Пациенту из-за болевого синдрома приходится часто менять положение, когда необходимо сидеть или стоять. В отличие от люмбаго мышечный спазм менее выражен и, как правило, не охватывает всю поясницу, и нередко имеются признаки превалирования спазма на одной стороне.
Причины боли в пояснице
Боль в спине является симптомом. Наиболее частыми причинами боли в пояснице являются заболевания (травмы) мышц, костей, межпозвонковых дисков. Иногда боли в пояснице могут быть обусловлены заболеваниями органов брюшной полости, малого таза и грудной клетки. Такие боли называются отраженными. Заболевания брюшной полости (например, аппендицит), аневризма аорты, заболевания почек (мочекаменная болезнь, почечная инфекция, инфекции мочевого пузыря), инфекции органов малого таза, яичников – все эти заболевания могут проявляться болями в пояснице. Даже нормально протекающая беременность может приводить к появлению боли в пояснице в связи с растяжением связок в области таза, спазма мышц вследствие нагрузки,раздражения нервов.
Чаще всего боль в пояснице связана со следующими заболеваниями:
- Компрессия нервного корешка, что вызывает симптомы радикулита и чаще всего обусловлено грыжей диска. Как правило, при компрессии нервного корешка боль носит острый характер, имеет иррадиацию и нарушения чувствительности в зоне иннервации нервного корешка. Грыжа межпозвоночного диска возникает в основном в результате дегенерации диска. Происходит выпирание студенистой части диска из центральной полости и давление на нервные корешки. Дегенеративные процессы в межпозвонковых дисках начинаются в возрасте 30 лет и старше. Но само наличие грыжи далеко не всегда приводит к воздействию на нервные структуры.
- Спондилез – дегенеративные изменения происходят в самих позвонках, возникают костные разрастания (остеофиты), которые могут воздействовать на близлежащие нервы, что приводит к появлению болей.
- Стеноз спинномозгового канала может возникать вследствие дегенеративных изменений в позвоночнике (спондилеза и остеохондроза). Пациент с наличием спинального стеноза в поясничной области может испытывать боли в пояснице с иррадиацией в обе ноги. Боли в пояснице могут появиться в результате стояния или ходьбы.
- Синдром конского хвоста. Это состояние требующее экстренной медицинской помощи. Возникает синдром конского хвоста в результате компрессии элементов конского хвоста (терминальной части спинного мозга). Пациент при синдроме конского хвоста может испытывать боль и нарушение функции кишечника и мочевого пузыря (недержание и атония мочевого пузыря). При этом синдроме требуется экстренная хирургическая операция.
- Болевые синдромы, такие как миофасциальный болевой синдром или фибромиалгия. Миофасциальный болевой синдром характеризуется болью и болезненностью в определенных точках (триггерных точках), снижение объема движения мышц в болезненных областях. Болевой синдром уменьшается при расслаблении мышц,расположенных в болевых зонах. При фибромиалгии боли, и болезненность распространены по всему телу. Для фибромиалгии не характерны уплотнение и боли в мышцах.
- Костные инфекции (остеомиелит) позвоночника крайне редко являются причиной заболевания.
- Неинфекционные воспалительные заболевания позвоночника (анкилозирующий спондилит) могут вызывать скованность и боль в позвоночнике (в том числе и самой поясницы), которые особенно усиливаются по утрам.
- Опухоли, чаще всего метастазы рака могут быть источником дискомфорта в пояснице.
- Воспаление нервов и соответственно болевые проявления (в грудной клетке или в области поясницы) могут быть обусловлены поражением самих нервов (например, при опоясывающем лишае)
- Учитывая разнообразие причин симптомов таких, как острая или подострая боль поясницы, очень важно полноценное обследование пациента и выполнение всех необходимых диагностических процедур.
Симптомы
Боль в пояснично-крестцовой области является основным симптомом люмбаго, люмбалгии, люмбоишалгии.
- Боль может иррадиировать вниз по передней, боковой или задней части ноги (люмбоишалгия), или она может локализоваться только в области поясницы (люмбаго, люмбалгия).
- Ощущение, что болит поясница, может усиливаться после нагрузки.
- Иногда боль может усиливаться ночью или при длительном сидении, например, во время длительной поездки на автомобиле.
- Возможно, наличие онемения и слабости в той части ноги, которая находится в зоне иннервации компримированного нерва.
Для своевременной диагностики и лечения особого внимания заслуживает ряд критериев (симптомов):
- Наличие в недавнем прошлом травм, таких как падение с высоты, дорожно-транспортное происшествие или подобные инциденты.
- Наличие незначительных травм у пациентов в возрасте старше 50 лет (например, падение с небольшой высоты в результате скольжения и приземления на ягодицы).
- Наличие в истории длительного приема стероидов (например, это пациенты с бронхиальной астмой или ревматологическими заболеваниями).
- Любой пациент с наличием остеопороза (в основном это женщины пожилого возраста).
- Любой пациент старше 70 лет: в таком возрасте высок риск заболеваемости раком, инфекций и заболеваний органов брюшной полости, что может быть причиной болей в пояснице.
- Наличие в анамнезе онкологии
- Наличие инфекционных заболеваний в недавнем прошлом
- Температура свыше 100F (37.7 С)
- Прием наркотиков: употребление наркотиков увеличивает риск инфекционных заболеваний.
- Боли в пояснице усиливаются в покое: как правило, такой характер болей связан с онкологией или инфекциями, также такие боли могут быть при анкилозирующем спондилите (болезни Бехтерева).
- Значительная потеря веса (без явных причин).
- Наличие любого острого нарушения функции нерва является сигналом для срочного обращения к врачу. Например, это нарушение ходьбы, нарушения функций стопы, как правило, являются симптомами острого повреждения нерва или компрессии. При определенных обстоятельствах такая симптоматика может требовать экстренной нейрохирургической операции.
- Нарушение функции кишечника или мочевого пузыря (как недержание, так и задержка мочи) может быть признаком неотложных состояний, требующих экстренной помощи.
- Отсутствие эффекта от рекомендованного лечения или усиление болей также может требовать обращения за медицинской помощью.
Наличие любого из вышеуказанных факторов (симптомов) являются сигналом для обращения за медицинской помощью в течение 24 часов.
Диагностика
История болезни имеет большое значение для постановки точного диагноза, так как причиной болей в пояснице могут быть различные состояния. Имеет значение время появления боли, связь с физическими нагрузками, наличие других симптомов, таких как кашель, подъем температуры нарушения функции мочевого пузыря или кишечника, наличие судорог и т.д. Проводится физикальное обследование: выявления болевых точек, наличие мышечного спазма, проводится изучение неврологического статуса. Если есть подозрения на заболевания органов брюшной полости или органов малого таза, то проводится обследование (УЗИ органов брюшной полости, УЗИ органов малого и таза, анализы крови мочи).
Если соматический генез болей в пояснице исключен, то тогда могут быть назначены такие инструментальные методы исследования, как рентгенография, КТ или МРТ.
Рентгенография является начальным методом обследования и позволяет определить наличие изменений в костных тканях и косвенные признаки изменений в межпозвонковых дисках.
КТ позволяет визуализировать наличие различных изменений, как в костной ткани, так и в мягких камнях (особенно с контрастированием).
МРТ наиболее информативный метод исследования, позволяющий диагностировать морфологические изменения в различных тканях.
Денситометрия необходима в тех случаях, когда есть подозрения на остеопороз (как правило, у женщин старше 50 лет)
ЭМГ (ЭНМГ) применяется для определения нарушения проводимости по нервным волокнам.
Лабораторные исследования назначаются (анализы крови, мочи, биохимия крови) в основном для исключения воспалительных процессов в организме.
Лечение боли
 После установления диагноза и подтверждения вертебрального генеза при люмбаго и люмбалгии назначается определенное лечение боли в пояснице.
После установления диагноза и подтверждения вертебрального генеза при люмбаго и люмбалгии назначается определенное лечение боли в пояснице.
При острой боли необходим покой в течение 1-2 дней. Постельный режим позволяет уменьшить нагрузку на мышцы и снизить мышечный спазм. В большинстве случаев, когда болевой синдром обусловлен мышечным спазмом, болевой синдром уменьшается в течение нескольких дней без применения лекарств, только за счет покоя.
Медикаментозное лечение. При болевом синдроме применяются препараты группы НПВС (мовалис ибупрофен вольтарен). Ингибиторы ЦОГ-2, такие как целекоксиб (Celebrex), имеют меньше побочных действий, но длительный прием этих препаратов имеет тоже определенные риски. Учитывая наличие у всех препаратов этой группы массы побочных эффектов, прием препаратов этой группы должен быть непродолжительным и под обязательным контролем врача.
Для снятия спазма могут применяться миорелаксанты (мидокалм, сирдалуд, баклофен). Но применение этих препаратов эффективно только при наличии спазма.
Стероиды могут применяться для лечения болевого синдрома, особенно когда есть признаки воспаления седалищного нерва. Но в связи с наличием выраженных побочных действий применение стероидов должно быть избирательным и непродолжительным по времени.
Мануальная терапия. Этот метод может быть очень эффективным при наличии мышечных блоков или подвывихов фасеточных суставов. Мобилизация двигательных сегментов позволяет уменьшить как мышечный спазм, так и боль в пояснице.
Физиотерапия. Существует много современных физиотерапевтических процедур, которые позволяют, как уменьшить болевой синдром, так и уменьшить воспалительные явления, улучшить микроциркуляцию (например, электрофорез, криотерапия, лазеротерапия и т.д.).
ЛФК. При острых болях в пояснице упражнения делать не рекомендуются. Подключение ЛФК возможно после уменьшения болевого синдрома. При наличии хронической боли физические упражнения могут быть очень эффективны так,как позволяют укрепить мышечный корсет и улучшить биомеханику позвоночника. Упражнения необходимо подбирать только с врачом ЛФК, так как нередко самостоятельные занятия могут привести к усилению болевых проявлений. Систематические занятия ЛФК, особенно при наличии дегенеративных изменениях в позвоночнике (остеохондроз, спондилез), позволяют сохранить функциональность позвоночника и значительно уменьшить риск болевых синдромов.
Источник

Причиной боли в спине могут быть различные заболевания и состояния, включая травмы. Лечение боли в спине зависит от тяжести, причины и связанных с ней факторов. Поэтому точная диагностика генеза боли имеет решающее значение для выбора тактики лечения. Диагностика боли в спине основана на изучение врачом симптомов, истории заболевания и данных физикального обследования. При необходимости врач может назначить методы визуализации ( рентген, КТ, МРТ ) ,лабораторные исследования, а также нейрофизиологические тесты ( при наличии признаков повреждения нервов).
Диагностика боли в спине
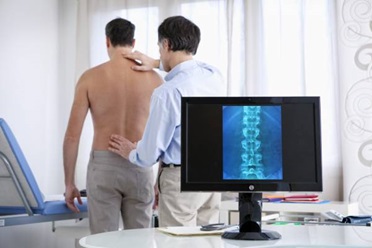
Рентгенография позволяет диагностировать травмы или дефекты костных тканей. Иногда они могут помочь найти проблемы в соединительной ткани.
КТ (МРТ) Для получения информации о морфологических изменениях в мягких тканях, включая проблемы с дисками, может потребоваться сканирование с помощью КТ или МРТ.
ЭМГ (ЭНМГ). Для определения возможного повреждения нерва или мышцы может быть полезной электромиограмма (ЭМГ).
Данные рентгенографии и МРТ не являются диагнозом, и полученные изображения должны быть интерпретированы в совокупности с клиническими данными. Нередко морфологические изменения на снимках не объясняют причину боли. Обычные инволюционные изменения позвоночника и дисков могут быть ошибочно приняты причиной боли в спине.
Часто боли в спине связаны не с позвоночником, а с мышцами спины, и поэтому нередко, истинный генез болей в спине не может быть определен с помощью методов визуализации.
Когда обязательно необходимо обратиться к врачу?
В большинстве случаев несколько дней отдыха и адекватной мобильности могут помочь в избавлении от боли в спине. Тем не менее, некоторые симптомы могут указывать на более серьезную патологию и требуют консультации врача. Эти симптомы включают:
- Потеря веса, без очевидных причин
- Лихорадка
- Отек и неподвижность спины
- Боль в конечностях
- Усиление боли в ночное время
- Онемение нижних конечностей или других частей тела, включая гениталии
- Потеря контроля мочевого пузыря или кишечника
- Нестабильность при стоянии
Методы лечения боли в спине
Только после определения генеза врач может начать лечение боли в спине.
Покой: значительное снижение двигательной активности (вплоть до постельного режима) – является эффективным способом снижения острых болевых проявлений в спине (при незначительной травме или напряжении). Иммобилизация, как правило, не рекомендуется более 48- 72 часов. Может быть полезно использовать пакет со льдом , а также аспирин или другой препарат из группы НПВС для уменьшения боли и воспаления.
Пациентам младше 18 лет не рекомендуется назначать аспирин из-за риска развития синдрома Рея.
После того, как воспаление снизится, возможно, применение тепла, что позволит расслабить скованные мышцы и связочный аппарат.
Долгосрочный постельный режим больше не считается необходимым в большинстве случаев боли в спине – а наоборот, имеет потенциальную опасность, так как это приводит к нарушению процессов восстановления и может вызвать дополнительные проблемы.
В большинстве случаев, пациенту необходимо возвращаться к обычной двигательной активности (например, ходьбе) в течение 24-72 часов. После снижения болевых проявлений необходимо подобрать с врачом ЛФК программу упражнений для укрепления мышц спины
Медикаменты
- Анальгетики. Для уменьшения боли возможно использование анальгетиков , например таких как аспирин или НПВС ( кетопрофен, ибупрофен (Advil, Motrin) и напроксен (Алеве). Для купирования сильной боли врач может назначить противовоспалительные средства / лекарства совместно с опиатами для усиления обезболивающего действия.
- В некоторых случаях врач может назначить миорелаксанты. Но необходимо учитывать, что некоторые из этих препаратов оказывают прямое влияние на мозг и часто вызывают сонливость.
- Опиаты могут вызывать привыкание, и их использование на длительной основе следует избегать, если не может быть установлена ??определенная причина боли в спине, связанная с травмой или заболеванием. Даже тогда, их следует использовать осторожно и под пристальным наблюдением врача.
Инъекции (блокады)
Использование инъекций и процедур в области позвоночника и вокруг него ограничено, поскольку такое лечение часто обеспечивает лишь временное облегчение. Тем не менее, инъекции могут быть важны, помогая диагностировать структурные причины боли и помогая провести физическую реабилитацию, в тех случаях, когда другие методы потерпели неудачу.
Блокады (инъекции) с анестетиком и стероидом могут выполняться как вслепую, так и под рентгенологическим контролем. Но их проведение имеет четкие показания и противопоказания ( например, такие инфекции или диабет).
TENS: В некоторых случаях при лечении боли в спине может быть использована чрескожная нервная электрическая стимуляция (TENS). Электроды, прикрепленные к телу, передают легкий электрический ток, который помогает уменьшить боль. После соответствующего обучения пациенты могут самостоятельно использовать TENS для уменьшения боли в спине.
Хирургическое лечение
Оперативные методы лечениянеспецифической боли в спине применяются достаточно редко и только при наличии значительного неврологического дефицита (парезы, нарушения чувствительности, утеря контроля над мочевым пузырем и кишечником).
В случаях, когда боль распространяется на конечности, и методы визуализации показывают компрессию или повреждение нервной ткани в позвоночнике, а также в тех случаях, когда болевой синдром резистентен к консервативному лечению, может быть рассмотрен вариант оперативного вмешательства.
Ризотомия: В случаях постоянной боли от значительного повреждения нерва, может потребоваться ризотомия – хирургическое отделение нерва – это позволяет прервать передачу боли в мозг.
Ризотомия может корректировать симптомы, вызванные трением между поверхностями в позвоночных суставах, но не эффективно для лечения других заболеваний, таких как грыжа межпозвоночного диска.

Мануальная терапия. Доказано , что спинальные манипуляции хиропрактиками( мануальными терапевтами) и остеопатами эффективны при острых болях в пояснице. Эффективность мануальной терапии для лечения хронической боли в спине менее обоснована. Некоторые исследователи предполагают, что раннее манипулятивное лечение острой боли в спине может предотвратить развитие хронических проблем. Спинальная манипуляция может рассматриваться как метод консервативного лечения острой и хронической боли в спине, поскольку мануальная терапия не является инвазивной и не использует медикаменты.
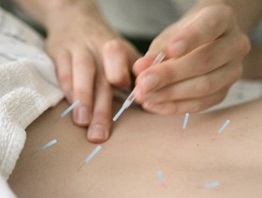
Иглоукалывание: этот метод лечения может помочь пациентам с хронической болью в спине, когда другие методы лечения не дают эффекта. Его можно использовать отдельно или в рамках комплексного плана лечения, включающего медикаменты и другие виды терапии. Однако пока еще недостаточно доказательств, чтобы рекомендовать его для острой боли в спине.
КПТ: когнитивная поведенческая терапия может включать в себя управление стрессом, адаптацию поведения, обучение и методы релаксации. КПТ может уменьшить интенсивность боли в спине, изменить восприятие уровней боли и даже снять депрессию.
Биологическая обратная связь: если боль в спине связана с напряжением мышц или спазмом, биологическая обратная связь может быть эффективной для уменьшения интенсивности боли, снижения потребления анальгетиков и улучшения качества жизни. Биологическая обратная связь может помочь тренировать мышцы, чтобы лучше реагировать на стресс или движение.
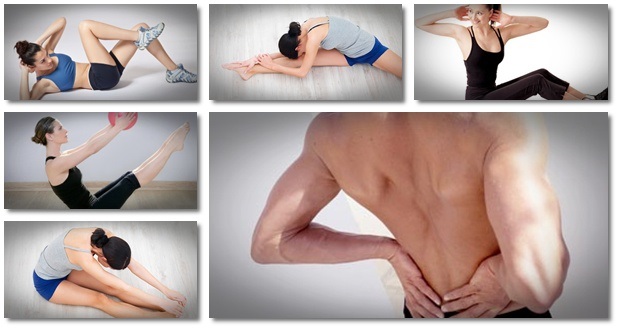
Физические упражнения: Техника Александра, Пилатес и метод Фельдденкрайза – это все специализированные формы работы с телом, которые помогут пациенту научиться двигаться более согласованно, гибко и грациозно. Они могут помочь пациенту лучше понять свои движения и снять стресс. Некоторые из положений йоги могут помочь уменьшить боль в пояснице, улучшить гибкость, силу и чувство равновесия. Йога также хороша для снятия стресса и может помочь с психологическими аспектами боли. Силовые упражнения укрепляют мышцы, которые поддерживают спину и помогают уменьшить боль.
Водная терапия: Водная терапия и физические упражнения также могут улучшить гибкость и уменьшить боль у некоторых пациентов с хроническими проблемами в спине. Вода позволяет снизить нагрузку на мышцы что очень важно для пациентов для которых физические упражнения на суше вызывают дискомфорт из-за возникающих после них болей.
Во многих случаях невозможно выяснить истинную причину боли. В этом случае основной задачей лечения болевого синдрома может быть предоставление возможности человеку двигаться как можно больше , несмотря на любой дискомфорт.
Изменения образа жизни как способ лечения боли в спине
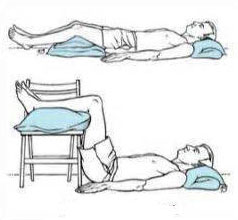
- Положение во время сна – поза в постели, и матрас могут способствовать появлению боли в спине. Изменяя положение сна и / или матрац, можно снизить или предотвратить боль. Пациенту советуют спать на боку и слегка приподнимать ноги к груди, а подушку укладывают между ног. Для тех, кто спит на спине, подушку можно поставить под колени для поддержания нормальной кривизны нижней части спины.
- Расслабление напряженности мышц – это может быть достигнуто глубоким дыханием и сознательным расслаблением мышц спины перед тем, как лечь спать.
- Поддержание регулярной физической активности. Длительные периоды бездействия плохо влияют на спину. Люди, которые остаются активными, как правило, быстрее выздоравливают . На раннем этапе острых болей в спине пациентам рекомендуется постельный режим. После этого пациентам рекомендуется постепенно расширять двигательную активность.
- Снижение веса – избыточный вес и ожирение являются фактором риска боли в спине. Наличие здоровой и сбалансированной диеты, наряду с регулярными упражнениями, помогает контролировать лишний вес.
- Снижение стресса
- Регулярные упражнения, активный образ жизни – это может быть достигнуто ходьбой, плаванием, йогой и пилатесом. Они помогают поддерживать гибкость и силу мышц спины и предотвращают рецидивы болей в спине
Источник
