Чем опасно защемление седалищного нерва

Защемление седалищного нерва – неприятность, которая может произойти неожиданно или быть спровоцирована различными факторами. В любом случае заболевание мешает привычному ритму жизни. Недуг ишиас, симптомы и лечение которого будут рассмотрены подробно в данной статье, чаще всего его диагностирует у людей старше 30 лет.
Общие сведения
Неблагоприятные условия труда, пренебрежение заботой о своем здоровье, беременность: все это может стать предпосылкой к развитию защемления или воспаления седалищного нерва. Вред нашему здоровью наносит также сидячая работа, если она не чередуется с физическими нагрузками. Этот фактор также частая причина ишиаса.
Для понимания, что это такое ишиас, обратимся к некоторым фактам из анатомии. Являясь самым крупным и длинным нервом, седалищный нерв спускается от пояснично-крестцовой области, иннервируя коленный и тазобедренный сустав. Доходя до колена, он разделяется на большой берцовый и малый берцовый нервы.
Причины воспаления
Повредить крупнейший нерв в организме не так просто ведь он расположен очень глубоко в теле человека. Но тем не менее это происходит довольно часто. Защемить нерв можно как справа, так и слева. Причинами ишиаса являются:
- Инфекции.
- Переохлаждения.
- Отравления.
- Травмы физические.
- Патологии позвоночника.
Оперативное вмешательство, когда происходит сдавление опухолью, попадание инородного предмета в нерв либо отравляющего вещества.
Ишиас может проявиться как посттравматический синдром, например, при сильном ушибе. Из-за поражения или воспаления нервных окончаний, у больных возникает проблема с движениями нижних конечностей. Они не могут выполнять привычные действия.
Степени ишиаса:
Острая.
После травмы или резких изменений состояния позвоночника. Именно в этом случае происходят опасные приступы, когда больной сам не может дойти до врача.
Мягкая.
Характеризуется в основном тем, что развивается постепенно, из хронических заболеваний.
Иногда люди не замечают развитие ишиаса, списывая периодически возникающие боли и дискомфорт на проявление усталости. Человек не меняет привычный образ жизни, продолжая работать в прежнем режиме, нагружая поясницу. Но заболевание при этом прогрессирует.
Психосоматика болезни связана с тем, что человека поражает страх за будущее, за свое имущество и блага. Он боится стресса, который может произойти из-за потерь. Такая тревога сказывается на здоровье.
Беременность и ишиас
Защемление седалищного нерва при беременности обосновано. Это бывает, если плод слишком тяжелый и давит на близлежащие органы. Причиной болезни могут быть и излишние килограммы будущей матери. Поэтому женщинам рекомендуется придерживаться диеты для беременных.
Симптомы заболевания
Заболевание ишиас, симптомы которого выражены довольно ярко, характеризуется в первую очередь болью. Она может быть как сильной, так и ноющей, сопровождаться покалыванием и онемением.
В основном боли резкие, простреливающие, приступообразные. Некоторым пациентам подобные ощущения напоминают удары ножом или током, настолько они сильны, терпеть их невыносимо. Ноющие боли более характерны для развивающегося заболевания, причиной которого служат инфекции.
Боль пациентом ощущается в разных местах: бедре, ягодице, пояснице, голени, подколенной ямке. Обычно она спускается по ходу нерва.
Часто пострадавший не может разогнуться, что при наклоне сделать легче. На ногу, где поражен седалищный нерв, больно опираться. Трудно проявлять даже небольшую физическую активность.
Для ишиаса характерно появление отека и покраснения в поврежденной области, а также повышение температуры тела до 38 градусов. Нужно отметить, что слабость, онемение, ощущение «бегающих мурашек» в болезненном месте может сохраняться годами.
Несмотря на сильные боли, некоторые люди долго терпят боль. Но врачи советуют не дожидаться всех проявлений ишиаса, не затягивать с лечением, а обращаться за помощью даже при малейшем дискомфорте. Ведь болезнь не только снижает качество жизни, но и может быть чревата краткосрочными и отдаленными последствиями.
Диагностика
Проблема диагностики заключается в том, что ишиас легко спутать с растяжением или перенапряжением мышц. При таких поражениях возникают болевые ощущения похожего характера.
Первоначально проводят осмотр. Основополагающим для определения ишиаса является болевой синдром. Он часто является единственным проявлением ишиаса.
Методом пальпации врач оценивает состояние мышц. Этим способом возможно определить есть ли мышечные спазмы. Также станет понятно, если имеют место нарушения кожной чувствительности.
Для недуга характерно проявление снижения определенных рефлексов, таких как ахиллового сухожилия и коленного рефлекса. Слабость в мышцах голени и стопы наружной стороны правой или левой ноги — также частый признак ишиаса.
Еще один распространенный способ определить защемление или воспаление седалищного нерва – согнуть ногу пациента в бедре и колене (в положении лежа). Если при этом конечность попытаться направить внутрь, пациенту становится больно в районе пояснично-крестцового отдела. Это метод имеет название метод Ласега.
Для диагностики заболевания применяют МРТ позвоночного отдела, а также рентген. Рентгенография позволит выявить причину заболевания, если ей стал остеохондроз или радикулит. Часто ишиас – последствие остеохондроза. Но бывает, что причина кроется в таких заболеваниях как грыжа межпозвоночных дисков, опухоли или таких болезнях, как, к примеру, ВИЧ. В этом случае врач назначит МРТ.
Методы лечения
Грамотное лечение ишиаса – то, чем нельзя пренебрегать при первых признаках болезни. Но к какому врачу обращаться, если есть подозрение на ишиас? Как лечить заболевание определяет специалист невролог. Но это может сделать и терапевт. Также нелишним будет обратиться за помощью к мануальному терапевту. Комплексный подход к лечению позволит избавиться от недуга быстро.
Если боли беспокоят уже давно, назначаются консультации сосудистого хирурга и ревматолога. Также врач должен обратить внимание на сопутствующие заболевания, например, диабет. В этом случае характер лечение может быть изменен.
Перед тем как доктор выпишет лечение, нужно до него добраться, а при остром приступе ишиаса это не всегда возможно. Простреливающие боли могут застать врасплох. Важно знать, что делать в таких случаях, и какие медикаменты должны быть дома.
Первая помощь
- Ограничить движения.
- Лечь на твердую поверхность. Если рядом есть люди, нужно заручиться их помощью. Важно разгрузить спину. Под ноги нужно подложить подставку либо подушку.
- Обернуть спину теплым платком или шарфом область поясницы.
- Выпить обезболивающий препарат.
Какие лекарства придут на помощь при ишиасе.
Спазмолитики
Препараты «Найз», «Ношпа», «Спазмалгон», «Брал» помогут уменьшить боль или вовсе ее ликвидировать.
Антигистаминные препараты
Способствуют обезболиванию, воспрепятствуют раздражению на коже, а также успокоят. Это «Супрастин», «Зиртек».
От отеков рекомендуется «Фуросемид». Однако в период обострения препарат принимать не следует.
Противовоспалительные препараты
Существуют в виде мазей, таблеток. Ишиас зачастую имеет воспалительную природу, поэтому назначение таких лекарств оправдано. К ним относятся «Диклофенак», «Вольтарен».
Лечение защемления седалищного нерва состоит из 3х этапов
- Терапия лекарствами.
- ЛФК, массаж, мануальная терапия.
- Физиопроцедуры, рефлексотерапия.
- Медикаментозное лечение
В первую очередь врач пропишет лечение медикаментами, которые снимут болевой синдром. Это нестероидные противовоспалительные препараты. Некоторые из них можно купить без рецепта (например, «Аспирин»), другие отпускаются только по назначению врача («Толектин», «Мотрин», «Мовалис»). Прописываются и миорелаксанты, оказывающие расслабляющий эффект («Диазепам», «Сирдалуд»).
Антибиотики выписывают в том случае, если болезнь появилась из-за какой-либо инфекции. Чаще назначают таблетки с широким спектром действия. Сколько по времени их нужно пить определит врач.
Иногда в терапии применяют стероиды, но только в случае, если лечение нестероидными средствами не подействовало. Процедура проводится с помощью инъекций опытным врачом.
В самом крайнем случае может быть назначено лечение препаратами, содержащими опиум и морфий. К такой практике прибегают только при самой тяжелой стадии болезни.
Чтобы укрепить организм врачи рекомендуют принимать витамины и витаминные комплексы.
- Витамины группы B (B1, B2, B3). Они способствуют уменьшению боли.
- Витамин С, Е обладает противовоспалительным действием.
- Укрепляет кости витамин D.
- Для костной ткани полезно принимать кальций, магний, медь, фосфор, селен.
- Медикаменты прописываются в острую фазу заболевания, после нейтрализации болей, связанных с ишиасам, можно приступить к расширению лечения.
ЛФК, массаж, мануальная терапия
Мануальная терапия — прерогатива опытного специалиста по назначению лечащего врача, который имеет специальный диплом.
Занятия по лечебной физкультуре должны проводиться по следующим правилам:
- Не нужно переусердствовать в совершении упражнений. Движения должны быть плавными, медленными.
- Нагрузку следует увеличивать постепенно. Начать следует с самых простых упражнений.
- Как выполнять те или иные движения, научит инструктор ЛФК.
Массаж считается наиболее безопасным методом лечения. Он бывает разных видов:
- лечебный (баночный, точечный);
Благоприятно воздействует на позвоночник, на нервную систему, назначается и при профилактике неврита
- расслабляющий (рекомендуют в основном при появлении острой боли).
Физиопроцедуры, рефлексотерапия
Среди физиотерапевтических процедур назначается:
- УВЧ;
- лечение парафином;
- магнитотерапия;
- электрофорез.
Магнитные волны, тепло и ток помогают снять отеки, способствуют улучшению кровообращения.
Рефлексотерапия представляет собой воздействие на определенные точки. Разновидность процедуры — иглоукалывание.
Широкое распространение в борьбе с ишиасом получили аппликаторы Лепко и Кузнецова. Они являются неплохой альтернативой иглоукалыванию. Находящие на их поверхности шипы воздействуют на биологически активные точки. Однако, несмотря на эффективность людям с высоким порогом чувствительности их применение может доставить боль и дискомфорт. Изделия продаются в виде ковриков, валиков, поясов.
Внешний вид аппликатораРаспространенные рецепты народной медицины
- Ванны (Рекомендуются для общего укрепления иммунитета, расслабления мышц. Популярны хвойные ванны).
- Компрессы (Популярен компресс с мякотью черной редьки и из ржаного теста, а также из капустного листа).
- Растирание больного места с помощью барсучьего или медвежьего жира, а также растирание скипидаром.
- Для остановки воспалительного процесса рекомендуют отвары ромашки, берёзовых почек, конского каштана.
- Терапия нагретыми камнями (альтернатива лечения парафином).
- Баня (нужно парить больное место березовым веником).
Физические упражнения при защемлении седалищного нерва
Физические упражнения, как и народные способы лечения нерва, рекомендованы на стадии реабилитации. В это время важна регулярность нагрузок. Но в то же время они не должны быть большими.
Хороший комплекс упражнений для восстановления активности конечностей после ишиаса представлен Бубновским. Это упражнения «велосипед», полуприсед с опорой, вращение бедрами. Существует даже тренажер Бубновского, на котором можно заниматься с инструктором.
Важно! После наступления улучшений, нельзя резко прекращать упражнения. Профилактические мероприятия нужно делать каждый день. Пусть это будет хотя бы элементарная зарядка.
Запреты
Некоторые вещи делать при ишиасе не рекомендуется.
- Важно понимать – то, что назначается врачом в период ремиссии (то есть, когда пациент пошел на поправку), нельзя делать в момент обострения заболевания. В это время нужно соблюдать постельный режим.
- При лечении ишиаса не рекомендуется спать на мягком матрасе, он должен быть средней жесткости.
- Заниматься самолечением на первой стадии болезни. Методы терапии должен обязательно скорректировать врач.
- Беспорядочно питаться. Рацион должен содержать необходимые витамины. На период лечение рекомендовано диетическое питание.
Последствия ишиаса
Восстановление седалищного нерва в основном проходит успешно. На это направлен целый комплекс терапевтических мероприятий. Часто заболевание удается вылечить надолго и даже навсегда.
Если нерв повреждён не сильно, выздоровление наступает через пару недель, при этом не нарушается двигательная активность. Если происходит сильный ушиб, его последствием может быть кровоизлияние, при котором поражается внутренняя оболочка нерва.
Однако бывают более серьезные случаи, когда защемление приводит к опасным осложнениям. Это случается чаще всего тогда, когда болезнь запущена. Если дело дошло до разрыва нерва, уже сложно что-то сделать для восстановления его работы. Происходит гибель нейронов, распад миелиновых волокон. Вскоре начинают атрофироваться и мышцы. Самые тяжелые случаи поражения нерва могут привести к инвалидности.
Профилактика заболевания
Чтобы не допустить защемления седалищного нерва, полезна растяжка позвоночного столба и его систематическое укрепление. Для поддержания правильного положения позвонков, нужно делать специальный комплекс упражнений. А также:
- контролировать осанку, делать упражнения для ее укрепления; полезна йога, гимнастика;
- если у вас сидячая работа, необходимо периодически делать зарядку; а в свободное от работы время побольше ходить;
- следить за условиями труда (сквозняки, а также опасности, которые могут повлечь травмы – негативные факторы, угрожающие здоровью);
- спать на матрасе средней жесткости;
- вести здоровый образ жизни, включающий правильное питание (не переедать), спорт, физкультура.
Пациенты, страдающие от ишиаса, преимущественно люди преклонного возраста. Однако болезнь может настигнуть любого. Временить с лечением не стоит, чтобы не усугубить ситуацию. А чтобы проблемы с седалищным нервом не появлялись в вашей жизни и не застали врасплох, достаточно просто следить за здоровьем и делать зарядку.
Источник: https://nervivporyadke.ru/
Источник
Приходилось ли вам сталкиваться с чувством бегающих мурашек по ногам, онемению и покалыванию нижних конечностей? Уверены, что не раз. Но никогда вы бы не подумали, что причиной подобных явлений может служить защемление седалищного нерва. Что такое воспаление седалищного нерва, симптомы и лечение данного недуга, а также некоторые тонкости профилактики рассмотрим в рамках этой статьи.
Общие сведения
Седалищный нерв находится в задней части тела человека, и является самым длинным из всех нервных отростков. Нерв должен проходить от нижней части позвоночника до самых пяток. В некотором роде именно его прямая структура может послужить причиной защемления (но это не самый распространенный вариант).
Данный нерв иннервирует тазобедренный сустав, нижние конечности и отвечает за их подвижность и чувствительность, а соответственно, в случае защемления (воспаления и т. п.) чувство, которое испытает больной приятным назвать сложно.
Защемление или невропатия седалищного нерва (ишиас) встречается у 10% пациентов в возрасте 40 лет и данная статистика говорит о распространенности заболевания.
Данное заболевание может называться радикулитом пояснично-крестцовой формы, ишиас или ишиалгия, однако, данные названия используется намного реже в современной медицине.
Формы
Несмотря на простоту недуга, у него имеется несколько вариантов, в зависимости от степени тяжести защемление может быть:
- Легкое.
- Средней степени тяжести.
- Тяжелое.
Отличаться данные формы друг от друга будут исключительно симптоматикой. Допустим, ущемление нерва легкой степени может практически не ощущаться пациентом, и он не будет обращать на него особого внимания, в то время, как тяжелое зажатие в состоянии обездвижить больного на некоторое время.
В зависимости от причины поражения различают:
- Неврит.
- Невропатия (нейропатия).
- Невралгия.
Неврит — характеризуется воспалением нерва, как правило, затрагивает миелиновую оболочку (в большинстве случаев данная оболочка не страдает). При неврите происходит полное воспаление нерва, по всей протяженности.

Красным указана локализация болевого синдрома
Невропатия — заболевание не воспалительного характера, может затрагиваться как обширная область, так и отдельное место в нерве. Зажать нерв при невропатии можно по причине травмы, нарушения кровоснабжения или иными, не воспалительными процессами, происходящими в организме.
Невралгия — напоминает неврит, за тем исключением, что болевой синдром может происходить не на всем протяжении нерва, а в каком-то отдельном участке. Главный признак невралгии — боль в месте защемления.
Помимо классификации непосредственного защемления, различают два вида боли при данном недуге:
- Дизестезическая (поверхностная) — проявляется при поражении нервных отростков седалищного нерва, характеризуется как жгучая, стреляющая, острая боль от ожога, ползание мурашек, удар током.
- Трункалная (глубокая) — давяще — тянущая, ноющая боль, глубокого характера.
Причины
Причин данного заболевания может быть несколько. Различают первичное и вторичное защемление седалищного нерва. К первичным относят следующие факторы:
- травма, ушиб, перелом (любое травматическое повреждение пояснично-крестцового отдела позвоночника является фактором риска и может задеть расположенный в данной области седалищный нерв, вплоть до разрыва. Банальное падение на пятую точку в состоянии вызвать боль);
- переохлаждение организма (длительное пребывание на холоде может спровоцировать не только простуду, но и более тяжелые последствия. Так, в результате воспаления, может произойти зажим нерва в канале, где он расположен, что приведет к обострению);
- наличие хронической инфекции в организме (защемлять седалищный нерв может, серьезное инфекционное заболевание);
- интоксикация организма (почему интоксикация в состоянии защемить седалищный нерв? Вредные вещества могут спровоцировать патологические изменения в организме человека, через которые произойдет закупоривание каналов либо обволакивание нервных корешков, что и приведет к воспалению);
- спазм большой грушевидной или ягодичной мышцы, в просвете седалищного отверстия (ход данного спазма отследить тяжело, поэтому эта причина выделена в отдельный пункт).
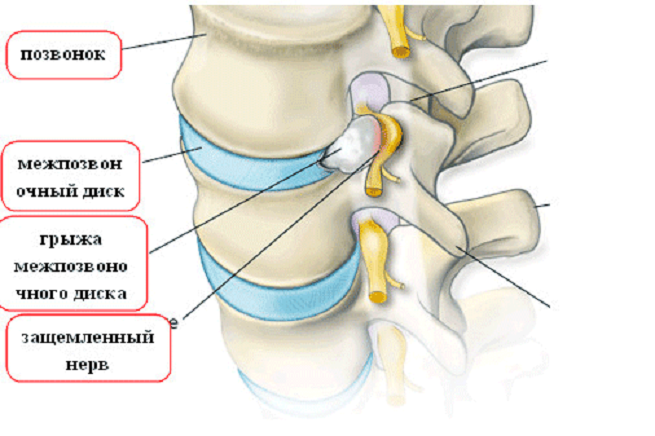
Вторичный вариант недуга предполагает наличие провоцирующего фактора, когда невропатия седалищного нерва является сопутствующим симптомом, но не основной болезнью, к таким причинам относят:
- грыжа межпозвоночного диска;
- абсцесс, опухолевый процесс, киста, миома и т. п. процессы в области нерва;
- остеохондроз позвоночника (воспаляться нерв может, по причине развития данного недуга именно в пояснично-крестцовом отделе);
- спондилолистез (смещение структур позвоночника);
- сахарный диабет;
- подагра;
- сепсис;
- рассеянный склероз;
- воспалительные процессы в прямой кишке или мочеполовой системе.
Миома — доброкачественная опухоль
К группе риска можно отнести женщин в особые периоды своей жизни — беременность и менопауза.
В ходе вынашивания плода организм беременной девушки испытывает двойные нагрузки — давление матки на позвоночник, неудобные позы, смещение центра тяжести и т. п. Все это может спровоцировать защемление. Кроме того, проблемы могут начаться во время родов, а также после них, когда при кормлении ребенка грудью, когда из-за статичного положения у женщины развивается симптоматика, схожая с воспалением нерва.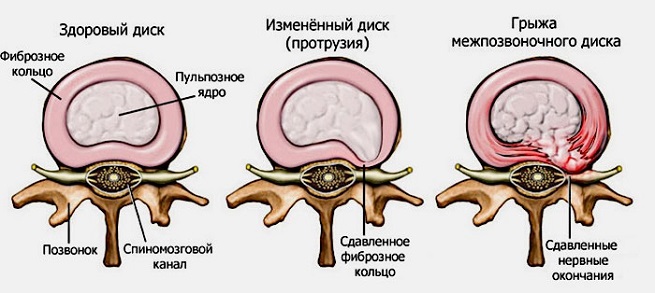
Что касается периода менопаузы, то женский организм под воздействием серьезных гормональных перестроек испытывает колоссальную нагрузку и одной из последствий может выступать невралгия седалищного нерва.
Помимо выше названного к факторам риска относят:
- злоупотребление алкоголем и табакокурением;
- опоясывающий герпес;
- отравление токсическими и наркотическими веществами;
- недостаток витаминов;
- избыточный вес.
Нередко, болезнь может передаваться по наследству.
Некоторые профессии считаются «опасными», в том числе:
- плотник;
- водитель;
- фермер;
- оператор станка.
Симптомы
Основной признак недуга — боль, которая может быть различной интенсивности, и продолжительности. В зависимости от степени тяжести недуга болевой синдром также различается.
Заболевание имеет нарастающий характер течения, что означает постепенное усиление болевой активности. К примеру, для начальной стадии характерна боль в ягодице справа или слева (в зависимости от того, с какой стороны произошло воспаление). По мере развития болезни болевой синдром усиливается, может отдавать в бедро или поясницу и опускаться ниже. Нередко пациенты жалуются на болевые ощущения в копчике и колене (коленях). Боль носит ноющий характер. Иногда пациенты отмечают покалывание или онемение части конечности, опоясывание болевого синдрома, вегетативные изменения нижней половины туловища. Отмечается нервное состояние больного (так называемый нервный синдром).
При более тяжелых вариантах недуга может полностью болеть одна сторона либо обе стороны ног, отмечается потеря чувствительности, больной может хромать или происходит полное обездвиживание человека.
Сильный приступ кашля, смех или чихание провоцируют усиление симптоматики.
Наиболее распространенные симптомы защемления седалищного нерва:
- слабость в мышцах нижних конечностях, их полная атрофия;
- снижение или увеличение чувствительности;
- сухость кожи;
- формирование патологических рефлексов (напоминают нервные тики);
- повышенное потоотделение стоп;
- мурашки;
- проблемы с двигательной активностью ног (сгибание и разгибание коленей);
- изменение походки.
Диагностика
В случае подозрений на наличие защемления (воспаления) нерва человек не должен временить с походом к врачу, так как затягивание лечения негативно скажется на самочувствии больного.
Обращаться к специалисту необходимо сразу. Понять, что именно мучает пациента не составит труда уже при первичном осмотре, независимо от опыта доктора, так как специфичность симптомов у данного недуга особенная.
Однако, основу диагностических мер составляет необходимость понять, по какой причине мог воспалиться седалищный нерв, и не является ли это свидетельством более серьезной патологии у человека.
В состав комплексной диагностики входят:
- общий и клинический анализ крови;
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- УЗИ;
- электронейромиография;
- рентгенография таза и поясничной области;
- радиоизотопное сканирование позвоночника;
- ряд невралгических тестов.
Данный перечень не является обязательным для всех пациентов, так как некоторые исследования назначаются при подозрении на наличие новообразований.
Неврологические тесты в себя могут включать:
- Тест для определения наличия симптома Бонне и Ласега (позволяет определять наличие защемления).
- Оценка чувствительности тела со стороны воспаления.
- Проверка ахилового, коленного и подошвенного рефлексов.
Симптом Бонне — пациенту сгибаю ногу в коленном суставе и отводят ее в сторону, в результате чего появляются болевые ощущения.
Симптом Ласега — из положения лежа прямую ногу поднимают вверх, в результате чего появляется боль в пояснице, которая проходит при сгибании ноги в колене.
Лечение
Лечение седалищного нерва может быть:
- Консервативным.
- Хирургическим.
Консервативное лечение в себя включает:
- медикаментозное лечение;
- физиотерапия;
- лечебная физкультура (ЛФК);
- рефлексотерапия;
- водолечение;
- народные способы.
Как лечить седалищный нерв с использованием народной медицины мы рассмотрим в отдельной статье, сейчас же остановимся на более традиционных способах терапии.
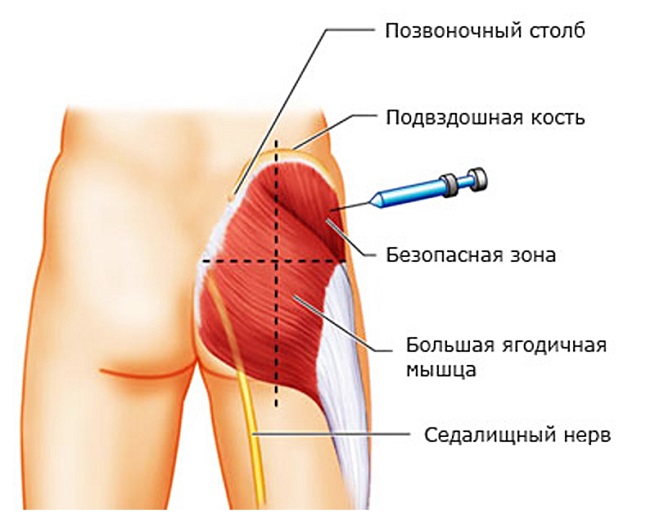
Безопасная зона для укола
Для того чтобы убрать болевой синдром и облегчить состояние больного, помимо обезболивания, могут назначаться специальные уколы, которые осуществляют блокаду нерва, тем самым быстро устраняя долго длившуюся боль.
Медикаментозное лечение в себя включает:
- препараты для улучшения кровообращения и устранение признаков воспаления (нестероидные противовоспалительные препараты, вазоактивные лекарства и антиоксиданты);
- противоотечная терапия (лазикс, фуросемид);
- препараты для снятия спазмов (милорелаксанты);
- лекарства, снижающие риск развития антиоксидантного стресса (производные тиоктовой кислоты, гинкго билоба);
- рассасывающие таблетки (пирогенал, лидазу, алоэ);
- в качестве местной терапии (противовоспалительные средства);
- прием витаминов.
В зависимости от выраженности болевого синдрома концентрация лекарственных средств также корректируется. Возможен прием лекарств как перорально, так и при помощи капельницы.
В качестве дополнительного лечения применяется физиотерапия, которая может включать:
- электрофорез;
- фонофорез;
- УВЧ-терапия;
- магнитотерапия;
- парафиновые аппликации;
- грязелечение;
- радоновые ванны;
- сероводородные ванны;
- лазерную терапию.
Неплохо себя зарекомендовала лечебная гимнастика, однако, для того, чтобы снять болевой синдром недостаточно двух или трех занятий, требуется регулярность и постепенное наращивание усилий больного.
К наиболее распространенным упражнениям относят:
- «велосипед»;
- «хождение» на ягодицах;
- Сгибание и разгибание ног в коленях;
- Полуприседания с опорой;
- Подъем ног в вертикальном положении.
Длиться комплекс ЛФК должен не менее 1.5–2 недель и все упражнения должны быть согласованы с лечащим врачом.
В случае регулярности можно говорить и о том, что пациент с помощью ЛФК сможет избавиться от недуга и восстановить двигательную активность (так как происходит тренировка атрофированных мышц).
Также вылечить защемление поможет массаж и мануальная терапия. Однако, необходимо осознавать, где и кто будет делать данные процедуры. Обычный массажист из массажного салона не подойдет, нужен врач. Любой лечебный массаж должен проходить в лечебном учреждении и человек, выполняющий данную процедуру должен четко понимать ответственность, которая на него возложена. При поверхностном подходе можно не просто не обезболить, но и усугубить ситуацию.
Помимо выше названных вариантов терапии можно применять такие нетрадиционные методы, как гирудотерапия (использование пиявок) и иглоукалывание. Самое малое, чего можно добиться данными способами — снятие болевого синдрома, который достигается, когда врач начинает колоть инъекцию, а наилучший результат — полное устранение проблемы.
Если указанный комплекс лечебных мероприятий не помогает, имеются показания к проведению хирургического вмешательства. Стоит понимать, что операция не самый распространенный способ лечения воспаления седалищного нерва, но в особо тяжелых случаях без нее не обойтись.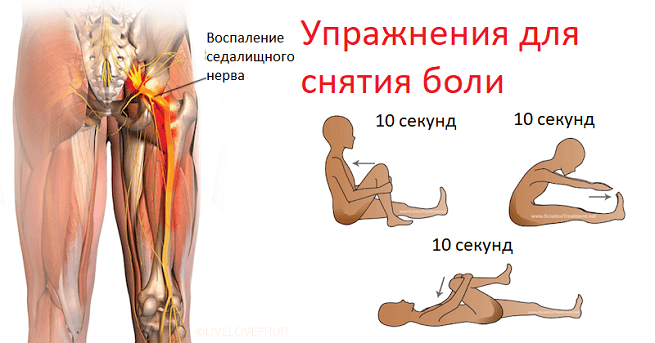
Операция включает в себя — хирургическую декомпрессию нерва.
Кроме того, в лечении данного недуга показан постельный режим, причем на ровной и умеренно твердой поверхности. Соблюдать данный режим можно дома, необязательно стационарное лечение. Но стоит понимать, что длительное нахождение в лежачем положении требует специальной диеты, которая не вызывает запоры (молочные каши, супы, овощи).
Осложнения и последствия
Несмотря на, казалось бы, не тяжелый характер заболевания, отсутствие должного и своевременного лечения может спровоцировать различные последствия, которые могут быть:
- перетекание болевого синдрома в хроническую стадию;
- нарушения работы внутренних органов;
- проблемы со сном;
- снижение либидо (вплоть до полной его потери);
- нарушения менструального цикла;
- бесплодие;
- проблемы с опорожнением кишечника и мочевого пузыря;
- обострение других болезней;
- снижение двигательной активности или полное обездвиживание больного.
Сколько времени требуется болезни для провоцирования указанных осложнений нельзя сказать. Кому-то потребуется несколько месяцев, а у кого-то последствия проявятся через несколько дней.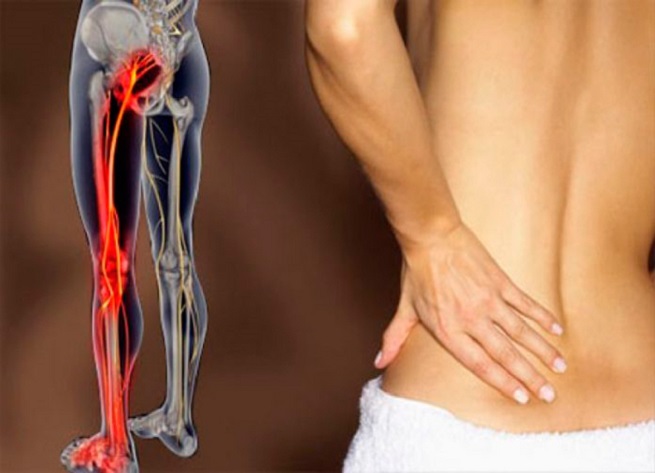
Прогноз
Несмотря на возможность развития неприятных последствий, своевременное и действенное лечение в состоянии обратить возникшие последствия. Прогноз болезни считается благоприятным.
Профилактика
Для профилактики защемления седалищного нерва рекомендуют:
- контролировать массу своего тела и при избыточном весе снижать его;
- не допускать длительное ношение тяжести (любые манипуляции с тяжелыми предметами необходимо производить при правильном распределении нагрузки);
- регулярно посещать сеансы массажа;
- контролировать положение спины (осанку);
- использовать для сна ровную и твердую поверхность.
Для тех пациентов, которые уже сталкивались с защемлением существует несколько рекомендаций, которые помогут избежать рецидива, в том числе:
- исключить длительное сидение (тем более на мягкой мебели);
- контролировать свое питание (оно должно быть сбалансированным);
- не допускать переохлаждения организма, тем более поясничной области;
- резкие повороты, наклоны исключены.
Итак, защемление (воспаление) седалищного нерва неопасное, но крайне неприятное заболевание, которое требует внимания со стороны больного во избежание формирования последствий. При появлении первых симптомов не затягивайте поход к врачу, так как это может стоить вам неприятными ощущениями.
Источник
