Дискогенная люмбоишиалгия слева на пояснице

Люмбоишиалгия – это болезнь, при которой отмечается боль в пояснице и в ногах вдоль седалищного нерва: от подъягодичной складки до пятки. Интенсивность боли бывает слабовыраженной или нетерпимо-острой. Люмбоишиалгия относится к группе заболеваний, сопровождающихся дегенеративно-дистрофическими изменениями тканей позвоночника, и называемыми дорсопатией.
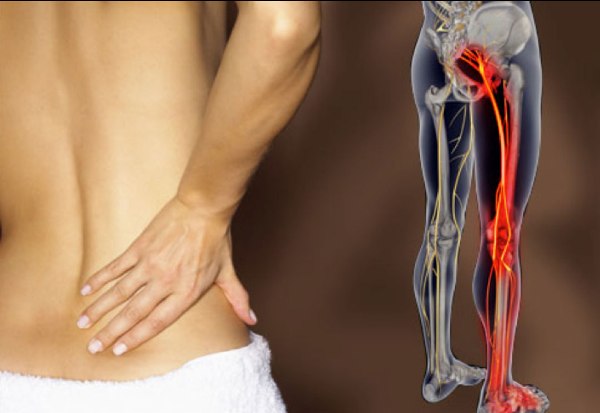
Фото с сайта backlanov.ru
Классификация
Люмбоишиалгия классифицируется по различным признакам. Так, по характеру течения заболевания может быть острая или хроническая форма.
По локализации патологического процесса в тканях различают следующие виды проявления заболевания:
- скелетно-мышечный;
- нейродистрофический;
- нейро-сосудистый;
- невропатический.
По генезу патология бывает:
- дискогенной;
- спондилогенной;
- корешковой.
По виду поражения различают двустороннюю и одностороннюю люмбоишиалгию.
Механизм развития
Изменения в тканях, вызванные люмбоишиалгией, зависят от генеза. Механизмы развития патологии могут быть следующими:
- Дегенеративно-деструктивные изменения в костной ткани позвоночника приводят к образованию межпозвоночной грыжи, сужающей просвет спинномозгового канала. За счет этого процесса происходит сдавливание, а затем и воспаление нервных корешков. Вследствие этого процесса развивается дискогенная люмбоишиалгия, которая сопровождается выраженной болью, отдающей в ноги.
- На фоне начальной стадии остеохондроза появляется раздражение нервной ткани. Это приводит к снижению объема в зоне поражения и повышению тонуса рядом расположенных мышц, прикрепляющихся к крестцу или пояснице. В процесс вовлекается и грушевидная мышца, которую прободает седалищный нерв (ишиас). По сдавленному нерву боли распространяются вниз по ноге, охватывая заднюю часть бедра и задне-боковые стороны голени. Такая боль, отмечаемая в крестце и отдающая в ногу, называется «тоннельный синдром» или люмбаго с ишиасом.
- Может развиться фасеточный синдром, при котором изменение подвижности в позвоночно-двигательном сегменте вызывает отраженные боли.
Люмбоишиалгия, связанная с изменениями структуры позвоночника, носит название вертеброгенная.
Причины и факторы риска
Основной причиной болезни являются дегенеративно-дистрофические изменения в позвоночно-двигательном сегменте.
Повышают риск развития люмбоишиалгии такие факторы:
- избыточный вес, создающий повышенное давление на межпозвоночные ткани в области поясницы;
- общее переохлаждение;
- респираторные болезни;
- хронические болезни внутренних органов;
- беременность, во время которой происходит смещение центра тяжести тела;
- работа с тяжелым весом на производстве или в тренажерном зале;
- возрастные изменения метаболизма в тканях;
- травмы в области спины.
Симптомы
Симптомы люмбоишиалгии могут иметь разную степень выраженности и включают в себя субъективные ощущения больного и данные объективного осмотра врачом.
Прежде всего, при развитии патологии присутствует синдром люмбоишиалгии, включающий боли в пояснице, отдающие в одну или обе ноги. Другие жалобы, предъявляемые больными:
- Острая боль, локализованная в пояснице, отдающая ногу и усиливающаяся при движениях или физическом напряжении. Иногда больные могут описывать болезненное состояние в пояснице или крестце, отдающее в ноги, словами «тянет» или «ломит».
- Пальпаторно определяется напряжение одной или нескольких мышц в зоне боли. При нажатии на мышцу боли резко усиливаются. В дальнейшем могут наблюдаться признаки мышечной дистрофии.
- Из-за сильной боли ограничивается объем движений в позвоночно-двигательном сегменте.
- Визуально отмечается сухость кожных покровов.
Больные отмечают мышечную слабость в области поясницы, отдающую в вовлеченную в процесс ногу, чувство покалывания в очаге боли.
К какому врачу обращаться при люмбоишиалгии?
Если появилась сильная боль в пояснице и в ногах, прострелы в позвоночнике, надо срочно обратиться к узкому специалисту, занимающемуся люмбоишиалгией. Прежде всего нужна консультация врача-вертебролога. При отсутствии доктора этого профиля, помощь можно получить у ортопеда, нейрохирурга, невропатолога.
Диагностика
Чтобы поставить диагноз «ишиас» и сопутствующее «люмбаго», врач сначала соберет необходимый анамнез и осмотрит область локализации боли.
Затем, для уточнения характера поражения, степени воспалительного процесса и с целью определения наиболее действенных методов терапии, доктор может назначить дополнительные диагностические процедуры:
- общие исследования крови и мочи;
- биохимические анализы;
- рентгеноскопию;
- компьютерную или магнитно-резонансную томографию;
- ультразвуковое исследование.
В сложных случаях врач может привлечь для консультаций других специалистов.
Лечение
На лечение люмбоишиалгии влияет форма течения заболевания. Так, в острый период в первую очередь требуется снять острую боль в пояснице, отдающую в правую или левую ногу, снять процессы воспаления. Для этого используются различные медикаменты, назначается постельный режим. При хроническом течении меры направляются на восстановление двигательной активности и предупреждение рецидивов заболевания.
Для устранения вертеброгенной люмбоишиалгии, локализованной справа, слева или с обеих сторон, используется консервативная терапия, хирургическое вмешательство и немедикаментозные методы терапии.
Медикаментозное лечение люмбоишиалгии
Фото с сайта apteka.rozetka.com.ua
Для устранения боли в пояснице, отдающей в правую или левую ногу, используются лекарства, относящиеся к различным фармакологическим группам.
Лекарства нестероидного противовоспалительного действия снимают воспалительный процесс и снижают болевые ощущения. Из этой группы используют:
- Индометацин. Назначаются по 1 таблетке трижды в сутки. При сильных болях дозировку увеличивают в два раза. Препарат пьют до полного прекращения проявлений люмбоишиалгии.
- Диклофенак натрия. При острых состояниях применяется парентерально дважды в день. В дальнейшем врач назначает по 1-2 таблетки на прием два раза в день.
- Вольтарен. Используется в инъекционной и таблетированной форме. Дозировку и длительность терапии доктор подбирает индивидуально, в зависимости от тяжести течения процесса.
При сильных болях на уровне поясничного отдела в лечении дорсопатии применяется терапия обезболивающими средствами:
- Нимесулид. Используется для перорального приема в виде таблеток или суспензии. Разовая доза составляет 100 мг. В течение суток возможно употребление до 4 доз лекарства.
- Ибупрофен. С сильными болями поможет справиться прием 2-3 таблеток дважды в сутки.
Снять мышечное напряжение помогут миорелаксанты:
- Сирдалуд. Назначается в острый период по 1 таблетке 2-3 раза в сутки.
- Толперизон. Терапевтическая доза подбирается врачом индивидуально, начиная с приема 1 таблетки дважды в день.
Для местного обезболивания применяются раздражающие мази и пластыри, такие как Фастум-гель, Диклобене, Фелоран. Повысить терапевтический эффект также поможет назначение витаминов группы В и хондропротекторов.
Хирургические методы лечения люмбоишиалгии
Лечение у хирурга проводится с целью снятия резко выраженного болевого синдрома, и в сложных случаях для устранения причины заболевания. При болях в спине, отдающих в левую или правую ногу, связанных с поражением позвоночника, врач проводит такие вмешательства:
- Блокада пораженного нерва. Хирург вводит анестезирующее средство в окружающие нерв мягкие ткани или (в сложных случаях) между остистыми отростками позвонков. Этот метод позволяет купировать сильный болевой приступ люмбоишиалгии, локализованный в пояснице и отдающий в ноги, и дает возможность использовать другие методы терапии.
- Введение противовоспалительных средств через катетер в пространство между внутренней поверхностью спинномозгового канала позвоночника и тканями спинного мозга. Такая эпидуральная фармакотерапия позволяет устранить воспалительный процесс за короткий период времени.
- Устранение межпозвоночной грыжи хирургическим путем.Такое оперативное вмешательство убирает основную причину развития люмбоишиалгии, связанную с ней сильную боль и ограничение движений.
В последнее время широкое распространение получил метод лазерной коррекции позвоночно-двигательных сегментов.
Физиотерапия при люмбоишиалгии
В случае люмбоишиалгии активно используют методы аппаратного лечения. Их использование устраняет воспаление, убирает болевой синдром, восстанавливает двигательную активность в пораженных позвоночно-двигательных сегментах поясницы. Для этого назначают терапию переменными токами, магнитными полями, УФО и УВЧ (курсами).
Аппаратное лечение проводят амбулаторно, пациент в указанное время приходит на процедуры в поликлинику. Находиться при этом в стационаре нет необходимости. Как правило, физиотерапию назначают в период ремиссии, после активного медикаментозного лечения.
Лечебная физкультура при люмбоишиалгии
Выполнение специальной гимнастики при люмбоишиалгии можно начинать через трое суток после купирования острого периода. В первое время все движения выполняются лежа на спине с подложенным под колени валиком. К каждому последующему упражнению приступают только после того, как предыдущее выполнено без болезненных ощущений:
- В исходном положении (лежа на спине с подложенным под колени валиком) надо не спеша сгибать и разгибать ноги в коленях и тазобедренных суставах. Амплитуда движений должна быть такой, чтобы не появлялось чувство дискомфорта в области поясницы.
- Скручивать позвоночник путем поднятия согнутых ног к груди и обхвата их руками. Грудную клетку также притягивают к коленям.
- Лежа на спине, поднять ноги перпендикулярно полу, согнуть их в коленях. Наклонять колени вместе с тазом вправо и влево. Амплитуду движений увеличивать постепенно, не допуская болевых ощущений.
Такие упражнения при люмбоишиалгии восстановят утраченную подвижность. В период реабилитации также показаны легкие силовые нагрузки и занятия в бассейне для формирования крепкого мышечного корсета.
Психотерапия при люмбоишиалгии
Пациенты с сильным болевым синдромом в пояснице, отдающим в ноги, и ограничением движений нуждаются в помощи психотерапевта. Такие сеансы с врачом при люмбоишиалгии помогут укрепить нервную систему, справиться со стрессом, вызванным болезненным состоянием, избавиться от депрессии и страха. Для усиления эффекта врач может использовать в своей работе лечебный электросон, методы иглорефлексотерапии.
Народное лечение люмбоишиалгии
Существует множество рецептов народной медицины, которые помогут ускорить выздоровление:
- Если сильно ноет поясница и боли при этом отдают в ноги, поможет йодная сетка. При нанесении йода на кожу надо следить за тем, чтобы сетка располагалась по обеим сторонам от позвоночника.
- Лечение люмбоишиалгии в домашних условиях можно проводить различными согревающими растирками. Для этого используют барсучий жир, смесь 1 части нашатырного спирта и 2 части растительного масла. Компоненты смешивают и наносят тонким слоем на пораженную часть, утеплив ее. Остатки мази хранят в прохладном темном месте.
- Компрессы из листьев лопуха или белокочанной капусты помогут окончательно справиться с воспалительным процессом. Кладут их на поясницу перед дневным отдыхом или оставляют на ночь.
Прохождение курса лечебного массажа поможет реабилитировать человека после люмбоишиалгии. Доверять его выполнение нужно только специалисту.
Прогноз
В подавляющем большинстве случаев при своевременном обращении к врачу и выполнении всех его рекомендаций заболевание полностью проходит. Однако при частых обострениях, когда периодически даже незначительно болит поясница или крестец и немеют ноги, в мышечно-связочном аппарате в области поражения начнутся деструктивные процессы.
Профилактика
Предупредить первичное развитие патологического процесса в пояснице помогут такие меры:
- равномерное распределение тяжести и физической нагрузки по всему позвоночнику;
- исключение ситуаций, требующих длительных статических напряжений мышечного корсета;
- выполнение гимнастики, разогревающей мышцы перед различными нагрузками;
- ношение на пояснице при работе с тяжестями специальных ортопедических корсетов или пояса штангиста;
- своевременная коррекция различных нарушений осанки;
- ежедневное выполнение утренней гимнастики, позволяющий привести опорно-двигательный аппарат в рабочую форму;
- занятие видами спорта, разгружающими позвоночник, например, плавание, упражнения на турнике.
Если появились первые признаки люмбаго с ишиасом, надо срочно обратиться к врачу для получения адекватного лечения. Только в этом случае боль, локализованная в спине и отдающая в ногу, пройдет быстро и без последствий для организма.
Автор: Ирина Рамазанова, врач,
специально для Vertebrolog.pro
Полезное видео про люмбоишиалгию
Список источников:
- Путилина М.В. Дорсопатии: дифференциальный диагноз и лечение // Справочник поликлинического врача . — 2007. — №5.
- Шмырев В.И., Крыжановский С.М. Лечение острой боли в спине // ТРУДНЫЙ ПАЦИЕНТ ЖУРНАЛ ДЛЯ ВРАЧЕЙ. — 2010. — №11.
- Алексеев В.В. Лечение люмбоишиалгического синдрома // Русский медицинский журнал. — 2003. — №10.
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма – низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма – высокая
Источник
Термин люмбоишиалгия включает два понятия: люмбаго и ишиас. Люмбаго означает болевой синдром по типу прострела, локализующийся в поясничной области. Ишиас – это боль по ходу седалищного нерва, который начинается в нижней части поясницы, спускается вниз по ноге и заканчивается в стопе, рядом с большим пальцем. Таким образом, при люмбоишиалгии боль охватывает поясничную зону и одну либо обе ноги.
Суть болезни
Механизм развития люмбаго всегда один и тот же, вне зависимости от причины. При смещении, деформации межпозвоночных дисков или позвонков возникает возбуждение многочисленных болевых рецепторов, которые расположены в фиброзном кольце диска и связочном аппарате позвоночника. Этим объясняется сильная болезненность и мышечный спазм.
Появление болевого синдрома при ишиасе связано с компрессией спинномозговых нервов, которые находятся на уровне поясничного отдела позвоночника. Основной причиной ишиаса является межпозвоночная грыжа.
Вертеброгенной люмбоишиалгия называется потому, что ее причиной являются повреждения позвоночника и околопозвоночных, или вертебральных структур. Эта патология бывает также невертеброгенной, обусловленной поражением сосудов нижних конечностей, мышц или фасций, а также суставов и внутренних органов.
Вертеброгенная люмбоишиалгия может протекать в острой и хронической форме. Острая форма возникает, как правило, впервые и сопровождается выраженной клинической симптоматикой. Для хронической люмбоишиалгии характерно длительное и волнообразное течение – периоды обострений чередуются с фазами ремиссии.
Вертеброгенная люмбоишиалгия подразделяется на два типа – дискогенную и спондилогенную. Дискогенный подвид развивается вследствие образования межпозвоночных протрузий и грыж. Спондилогенный – вследствие повреждения фасеточных суставов позвоночника.
Дегенеративно-дистрофические процессы при грыже вызывают сужение просвета позвоночного канала, что приводит к сдавливанию и воспалению волокон седалищного нерва. Из-за этого раздражаются двигательные (моторные) и чувствительные участки нервного ствола, что, в свою очередь, провоцирует болевые ощущения.
Спондилогенный или фасеточный синдром формируется на фоне остеохондроза, когда в позвоночном столбе возникает либо патологическая подвижность, либо скованность движений. В результате нарушается функция фасеточных суставов и появляются боли.
Люмбоишиалгия классифицируется также по месту поражения – она бывает левосторонней, правосторонней и двусторонней (билатеральной). Боль, вызванная защемлением нервов, называется нейропатической. Причиной мышечно-скелетной боли является спазм мышц, спровоцированный болезнями позвоночника.
Причины и факторы риска
К причинам вертеброгенной люмбоишиалгии относятся:
- остеохондроз и его последствия – грыжи, протрузии;
- искривление позвоночника – сколиоз, кифоз, кифосколиоз;
- краевые разрастания позвонков – остеофиты;
- остеопороз – снижение костной плотности костей;
- врожденные аномалии развития позвонков;
- абсцессы и новообразования в поясничной области;
- неудачные эпидуральные инъекции;
- болезни соединительной ткани;
- осложнения после оперативных вмешательств.

Факторами риска, которые могут спровоцировать болевой приступ, являются следующие:
- поднятие и переноска тяжестей;
- неудачный, резкий поворот или наклон туловища;
- длительное нервное перенапряжение, хронический стресс;
- лишний вес;
- продолжительное пребывание в неподвижной, статичной позе;
- беременность;
- переохлаждение;
- возрастные изменения в позвоночных тканях.
Симптомы
Болевой синдром возникает внезапно и локализуется в области поясницы. Боль имеет жгучий, стреляющий, пронзительный или ноющий характер. Болевые ощущения вызывает давление или раздражение нервных корешков, расположенных рядом с поясничными и крестцовыми позвонками. В то же время мышцы рефлекторно сокращаются, еще больше усиливая боль.
Болезненность чувствуется также справа или слева в бедре – в зависимости от места поражения. При защемлении нерва с обеих сторон болят обе ноги. Боль может распространяться только на ягодицу или спускаться до колена. Зачастую болит вся задняя поверхность конечности, от поясницы до стопы.
Характерный признак вертеброгенной люмбоишиалгии – ограниченность движений. При попытках сменить позу или наклониться боль усиливается, поэтому человек вынужден принимать полусогнутое положение. Во время стояния или ходьбы опираться на больную ногу затруднительно, и из-за смещения центра тяжести возникает перекос туловища в сторону пострадавшей стороны.
Изменение статики и моторики приводит к стойкому мышечному спазму в районе поясницы. Позвоночник может деформироваться, искривляясь во фронтальной плоскости (сколиоз) или распрямляясь в поясничном изгибе. В отдельных случаях наблюдается гиперлордоз, при котором таз смещается назад.
Типичным проявлением люмбоишиалгии является так называемый симптом треножника, когда пациент не может сидеть совсем или вынужден опираться руками на края сиденья. Если нужно сменить позу, он сначала поворачивается на здоровую сторону, а затем руками подтягивает больную ногу.
Кожный покров пораженной конечности приобретает бледный, мраморный оттенок и становится холодным на ощупь. Расстройство чувствительности также является типичным признаком люмбоишиалгии – неметь могут отдельные участки или вся та зона, которая иннервируется пораженным нервом.
В тяжелых случаях ухудшается общее состояние: повышается температура тела, возникает лихорадка, утрачивается контроль над отправлениями организма.

Читайте также:
Лечение
Для постановки диагноза в большинстве случаев достаточно осмотра невролога и проведения рентгенографии. Терапия заболевания направлена на устранение болевого синдрома и борьбу с его причиной – межпозвоночной грыжей, остеохондрозом. В острой фазе необходим постельный или максимально щадящий режим, исключающий активные движения и физические нагрузки. При необходимости назначается ношение фиксирующего корсета.
Всем пациентам рекомендуется лежать или спать на жесткой и упругой постели, желательно на ортопедическом матрасе. Для избавления от боли используются анальгетики и нестероидные противовоспалительные препараты (НПВП) – Анальгин, Арамадол, Апизол, средства на основе Диклофенака и Ибупрофена. Эти лекарства могут вводиться внутривенно или внутримышечно, а также использоваться в таблетках или ректальных суппозиториях.
При недостаточном эффекте обезболивающих и средств НПВП назначаются стероидные лекарства, наиболее действенным из них является Преднизолон. Выраженный болевой синдром купируется посредством лечебных блокад. В ходе такой процедуры, проводимой только в условиях стационара, инъекции делаются непосредственно в позвоночные суставы. Для блокад может применяться несколько средств – Дипроспан, Гидрокортизон, Депомедрол, Новокаин, Лидокаин, Бупивакаин.
Если есть отечность, ее устраняют с помощью инфузий (капельно) Хлорида Натрия, способствующего выведению лишней жидкости. Для борьбы с мышечным спазмом используются миорелаксанты – Сирдалуд, Клоназепам, Диазепам, Мидокалм и др. Чтобы улучшить внутритканевую микроциркуляцию, назначают Актовегин, Трентал, Эуфиллин.
В комплексное лечение люмбоишиалгии могут также входить седативные препараты – Реланиум, Феназепам, витамины группы В и средства для местного применения. Хорошо справляются с болью как противовоспалительные (Фастум-гель, Диклак), так и местнораздражающие мази (перцовый пластырь, мазь Капсикам).
В отдельных случаях пациентам показано скелетное вытяжение, чтобы отдалить межпозвоночные диски друг от друга.
В качестве дополнительного, но весьма эффективного метода используются физиопроцедуры:
- электрофорез и микротоки;
- магнитотерапия;
- иглоукалывание;
- парафиновые и грязевые аппликации;
- лечебный сон;
- массаж;
- бальнеотерапия – радоновые, йодобромные, хрлоридно-натриевые и сероводородные ванны;
- мануальная терапия;
- массаж и ЛФК.
Массаж пояснично-крестцовой зоны позволяет добиться снижения интенсивности болевого синдрома, восстановления функции позвоночного столба, улучшения местного кровообращения и замедления прогрессирования остеохондроза.

Иглоукалывание не вызывает побочных эффектов и аллергических реакций; после сеансов не только стихает боль, но и повышается эластичность связок, расслабляются мышцы спины, а позвоночник становится более подвижным
Сеансы мануальной терапии помогают устранить спастические явления в мышцах, активизируют восстановительные процессы, нормализуют кровоток и избавляют пациента от боли и воспаления.
Если консервативные методы не приносят результата, проводится оперативное вмешательство. Показаниями к операции являются стойкий болевой синдром, не поддающийся купированию медикаментами, признаки сдавления спинного мозга, нарушение работы органов малого таза, парезы и параличи нижних конечностей. Чаще всего хирургический метод применяется при грыжах дисков, которые частично или полностью удаляются.
Лечебная гимнастика
Лечебные упражнения особенно полезны при рецидивирующей боли в пояснице. С помощью несложной гимнастики можно укрепить мышечный корсет спины, что существенно снизит риск смещения позвоночных костей и повысит их устойчивость к физическим нагрузкам.
Заниматься ЛФК лучше под руководством опытного инструктора, работающего в поликлинике или медицинском центре. При самостоятельном выполнении есть риск потянуть мышцы, спровоцировать воспаление и болезненность. В дальнейшем, после привыкания к нагрузкам и освоения основных движений, можно переходить к занятиям дома.
Упражнения в остром периоде выполняются в положении лежа:
- Исходное положение – лежа на спине. Поднять руки вверх, положить их за головой и потянуться, стараясь вытянуть позвоночник в длину.
- Притянуть одну ногу к себе, сгибая ее в колене и не отрывая пятки от постели. Поменять ногу.
- Сгибать и разгибать ноги в голеностопном суставе.
- Согнуть ноги в коленях и поворачивать их то в одну сторону, то в другую.
- Ноги согнуть, притягивать к животу сначала одну ногу, затем другую. Чтобы усилить эффект растяжки, можно помогать себе руками.
- Исходное положение – лежа на боку. Медленно поднять руку, лежащую сверху, затем опустить.
- Согнуть ногу, которая лежит вверху, так, чтобы в тазобедренном и коленном суставе образовался прямой угол, и плавно разогнуть.
- Ноги согнуть так же, как в предыдущем упражнении и поднимать одну ногу вверх, плавно возвращаясь в исходное положение.
Три последних упражнения нужно повторить, лежа на другом боку.
После стихания острой симптоматики упражнения усложняются:
- Исходное положение – лежа на спине. Одну или обе руки положить на живот и «дышать животом»: на вдохе он максимально поднимается вверх, на выдохе – втягивается внутрь.
- Поочередно отводить согнутые в коленях ноги в стороны.
- Поднять прямые ноги вверх и рисовать пятками круги – сначала движения направлены внутрь, затем – наружу.
- Велосипед – вращать ногами воображаемые педали. Чем ближе к полу будут ноги, тем сложнее выполнять это упражнение.
- Полумостик. Согнуть ноги в коленях, руки положить вдоль туловища, уперевшись ладонями в пол. Медленно и плавно поднимать таз максимально вверх.
- Исходное положение – лежа на животе. Поочередно отводить ноги в стороны.
- Кобра. Опираясь на ладони, поднимать корпус вверх, прогибаясь в поясничном отделе.
- Вытянуть руки за головой и положить их параллельно друг другу. Одновременный подъем противоположной руки и ноги.
- Приподнимая корпус, делать руками «плавательные» движения, имитируя стиль «брасс».
- Исходное положение – стоя на четвереньках. Поочередно поднимать то одну, то другую ногу, выпрямляя ее.
- Садиться на пятки, опустив голову между колен и вытянув руки вперед.
- Кошка. Прогибаться в грудном и поясничном отделе сначала вверх, округляя спину, а затем вниз.
Народные методы
В копилке народных рецептов есть много средств для борьбы с поясничными прострелами. Однако применять их следует с осторожностью, чтобы не вызвать усиления симптомов. Перед использованием того или иного средства лучше всего посоветоваться со специалистом, поскольку большинство методов традиционная медицина одобряет.
Барсучий жир – это мощное средство для лечения остеохондроза. Нанесенный на больное место, он способен снять неприятные симптомы в течение нескольких часов. Чтобы получить эффект быстрее, можно делать с ним растирки. Жир не должен быть холодным или горячим, лучше всего использовать теплый продукт.
При использовании компрессов необходимо обязательно утеплить пораженный участок с помощью шарфа, платка, шерстяной повязки или пледа. Жир впитывается в кожу примерно за полчаса, в течение которого лучше лежать или сидеть.
Жиром можно растирать спину и ногу там, где болит, или делать компрессы. Для аппликаций продукт нужно растопить и пропитать им ткань. Приложив ее к больному месту, утеплить и оставить на 3–4 часа. Процедуру делают 1–3 раза в день. Курс лечения – 3–4 недели.
Очищенную редьку измельчить на терке или в мясорубке, выложить на марлю или бинт и положить на пораженный участок. Закрыть сверху пищевой пленкой, зафиксировать бинтом и утеплить. Держать компресс нужно до ощущения сильного тепла.
Красную глину развести водой до густоты сметаны, добавить примерно 1/3 стакана скипидара, хорошо размешать и нанести смесь на тело. Накрыть компресс теплой тканью и держать около трех часов. Процедуру можно делать дважды в день.
От боли в спине хорошо помогают обычные горчичники. Для того чтобы усилить эффект, рекомендуется смачивать их не в воде, а в растворе фурацилина с медом. В стакане воды растворяют 2 таблетки фурацилина и добавляют 1–2 ложки меда. Подойдет и готовый фурацилиновый раствор, который продается в аптеках. Держать горчичники на теле нужно в течение 15–20 минут.

Основным эффектом аппликаций является прогревание, благодаря чему улучшается питание и кровоснабжение пораженных тканей
Рецепт настоя из трав: взять одинаковое количество мяты, ромашки, шишек хмеля, брусничного листа, корня дягиля и крапивы. Залить кипятком из расчета 2 ст. л. сырья на ½ л воды. Лучше всего заваривать эти травы в термосе, настаивать около 12 часов. После процеживания пить перед едой по половине стакана 2 раза в день. Курс лечения – неделя.
Для приготовления следующего целебного настоя понадобится:
- боярышник;
- шиповник;
- тимьян;
- цветы липы и синеголовки.
Каждого компонента нужно взять примерно по 20–30 г и залить их поллитра кипятка. Для настаивания достаточно 20–30 мин, после чего средство принимают 3 раза в день по ½ стакана.
Из трав и растительного масла можно сделать мазь, которой обрабатывать больное место дважды в день. Смешать полынь, тополиные почки, корневища аира, окопник и около 50 мл нерафинированного подсолнечного масла. Емкость закрыть крышкой и убрать в холодильник на 20 дней. После этого мазь готова к применению.
Хороший эффект дают ванны с отваром дубовой коры, корневищ аира и плодов конского каштана. Принимать лечебные ванны рекомендуется ежедневно или через день, в вечернее время.
Прогноз и профилактика
В подавляющем большинстве случаев вертеброгенная люмбоишиалгия хорошо поддается лечению. Если заболевание часто рецидивирует или пациент не выполняет рекомендации врача в полном объеме, возможно нарушение обменных процессов и образование узлов в глубине мышц.
При своевременном обращении за медицинской помощью с острой симптоматикой удается справиться за 1–2 дня, полное выздоровление наступает обычно через 2–3 недели. Для профилактики болей в пояснице необходимо избегать продолжительного напряжения мышц спины, поскольку это приводит к застойным явлениям и развитию деструкции в межпозвоночных дисках.
Всем пациентам рекомендуется заниматься лечебной физкультурой для укрепления мышечного каркаса и избегать нагрузок на неподготовленные мышцы (поднятие и переноска тяжестей, резкие наклоны и повороты туловища). Важно также поддерживать нормальный вес тела и по возможности проходить санаторно-курортное лечение. Будьте здоровы!
Источник
