Рак копчика и прямой кишки

Рак прямой кишки – злокачественная опухоль, которая развивается в конечном отделе пищеварительного тракта, прямой кишке. Такие злокачественные новообразования объединяют с опухолями толстой и сигмовидной кишки под термином «колоректальный рак». В современном мире это один из самых распространенных типов рака.
Рак входит в число наиболее распространенных типов злокачественных опухолей. Он развивается при неоплазии (злокачественном перерождении) клеток слизистой оболочки прямой кишки – конечного отдела пищеварительного тракта. Риск заболеть в течение жизни для каждого человека составляет 4-5%. В случае своевременной диагностики и адекватно подобранной терапии данное онкологическое заболевание относительно легко поддается лечению и обладает хорошим прогнозом в отношении 5-летней выживаемости пациентов.
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
Достоверно изучена только часть факторов, способствующих развитию злокачественных опухолей прямой кишки. Так, ряд веществ, образующихся в процессе переваривания животной пищи, в первую очередь мяса (индол, скатол) являются канцерогенами, и при длительном контакте со слизистой кишечника они способствуют метаплазии эпителия. Этот контакт увеличивается при обеднении пищи по пищевым волокнам, что нарушает естественный пассаж пищи и способствует хроническим запорам, вследствие длительного пребывания кала в ампулярном отделе прямой кишки.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже – до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

По данным биопсии, от 0,2 до 11% всех аденом кишечника, удаленных во время эндоскопии, содержат раковые клетки. Поначалу развивается «рак на месте», внутрислизистая карцинома, дисплазия высокой степени или инраэпителиальная неоплазия. Этими терминами обозначают злокачественные опухоли, которые находятся в самых поверхностных слоях слизистой оболочки. Их обозначают как Tis или рак на стадии 0. Такие злокачественные опухоли не метастазируют.
Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины.
В зависимости от этих характеристик, выделяют пять стадий:
- 0 — Опухоль находится в слизистой оболочке (иногда внутри полипа) и не распространяется глубже (Tis). Такие новообразования называют “раком на месте” (in situ).
- I — Опухоль распространяется за пределы слизистой оболочки – в подслизистую основу (T1) или мышечный слой (T2). При этом раковые клетки отсутствуют в лимфатических узлах (N0), нет отдаленных метастазов (M0).
- II — Опухоль прорастает через стенку прямой кишки, может распространяться на соседние ткани. На стадии IIa рак распространяется глубоко в стенку кишки, но не прорастает ее насквозь (T3). На стадии IIb опухоль прорастает стенку кишки, но не вторгается в окружающие ткани (T4a). На всех этих подстадиях не поражены лимфоузлы (N0), отсутствуют метастазы (M0). На стадии IIc рак прорастает в соседние органы (T4b), либо не прорастает через стенку кишки (T1-2), но поражены 1-3 регионарных лимфоузла (N1), либо жировая ткань в области лимфоузлов (N1c).
- III — опухоль распространяется в соседние органы и в лимфоузлы, которые находятся рядом с прямой кишкой. При этом отсутствуют отдаленные метастазы (M0)
- IV — имеются отдаленные метастазы. На стадии IVA метастаз всего один (M1a), на стадии IVB – более одного (M1b), на стадии IVC раковые клетки распространяются на отдаленные участки брюшины (M1c).
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение, что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего – в аноректальном отделе (5-8 %).
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак – аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин “колоректальный рак”, врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
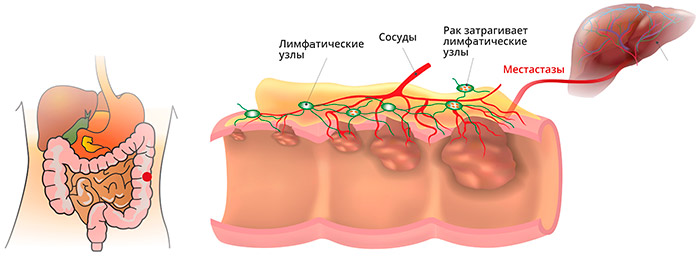
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:
- Рак прямой кишки метастазирует в регионарные лимфоузлы, расположенные в жировой клетчатке вокруг кишки (параректально) и в промежности, по ходу сосудов и нервов.
- Из-за особенностей венозного оттока из верхних отделов прямой кишки в систему воротной вены печени, очень часто метастазирование происходит непосредственно в печень.
- Кроме того, из-за обильного кровоснабжения нижних отделов прямой кишки, опухоль метастазирует по системе нижней полой вены в легкие, кости и другие органы.
Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры, развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Прямая кишка отделена тонкими фасциями и небольшим количеством рыхлой клетчатки от мочевого пузыря, семенных пузырьков и предстательной железы у мужчин, матки и задней стенки влагалища — у женщин. Поэтому при увеличении размеров опухолевого очага в дополнение к нарушениям функции прямой кишки относительно часто наблюдаются нарушения функции окружающих органов, вплоть до недержания мочи.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию.<
- После 50 лет пройти колоноскопию рекомендуется каждому человеку. Если во время исследования не обнаружено никаких патологий, его нужно повторить через пять лет.
Продолжительность жизни
Прогноз и продолжительность жизни напрямую зависят от стадии рака. Эффективность лечения определяется показателем пятилетней выживаемости. Согласно данным Американского Онкологического Общества (American Cancer Society), процент выживаемости при раке прямой кишки составляет:
- I стадия — 87%.
- II стадия — 49–80%.
- III стадия — 58–84%.
- IV стадия — 12%.
Цены на лечение рака прямой кишки
- Передняя резекция прямой кишки с регионарной лимфаденэктомией — 205000 руб.
- Брюшно-промежностная экстирпация прямой кишки с мезоректумэктомией и регионарной лимфаденэктомией – 240000 руб.
- Проведение системной химиотерапии у пациентов с диссеминированным колоректальным раком — 553000 руб.
- Проведение системной химиотерапии у пациентов с выявленной мутацией гена BRAF— 713000 руб.
Источник
Заболевания, которые проявляются болями в области промежности, копчика и заднепроходного отверстия, объединены под названием «анокопчиковый болевой синдром».
В Юсуповской больнице врачи применяют современные методы диагностики, которые позволяют выявить причину кокцигодинии. Обследование пациента проводят с использованием высокотехнологичной аппаратуры ведущих фирм мира. Для лечения анокопчикового болевого синдрома применяют инновационные методы лечения.
Пациенты, которые обращаются в Юсуповскую больницу, предъявляют жалобы на боль в области копчика на приёме у гинеколога, травматолога, уролога, проктолога. Врачи проводят осмотр, назначают дополнительное обследование. Наиболее тяжёлые случаи обсуждаются на экспертном Совете, в состав которого входят кандидаты и доктора медицинских наук, врачи высшей категории. Они коллегиально ставят диагноз и назначают комплексное лечение.
Причины анокопчикового болевого синдрома
Пациенты часто связывают начало заболевания с травмами таза, копчика, крупных суставов. Причиной боли у женщин могут быть тяжёлые роды. Анокопчиковый болевой синдром развивается у пациентов, страдающих заболеваниями органов малого таза.
Кокцигодиния часто сочетается со следующей патологией:
- поллакиурией;
- недержанием мочи;
- хроническими и рецидивирующими заболеваниями половых органов, мочевого пузыря, прямой кишки;
- висцероптозом (опущением внутренних органов);
- кистозными образованиями малого таза.
Боль в области копчика возникает у пациентов с патологией крестцово – копчикового нервного сплетения, изменениями околосуставными и околокостными изменениями в этой области, последствиями травмы. Кокцигодиния может быть проявлением опухолевого процесса в крестцово-копчиковой области. При подозрении на наличие опухоли врач, к которому пациент пришёл на приём, направляет его на консультацию к онкологу Юсуповской больницы.
Причиной анокопчикового болевого синдрома могут являться:
- нарушение мобильности в копчиковом сочленении, которое возникает в результате травмы;
- ишемизация копчикового, подчревного и пресакрального нервных сплетений, в результате чего формируется внутритазовый симпатический плексит, туннельные невропатии, реактивные невриты;
- травмы крестцово-копчикового сустава в родах крупным плодом;
- аномалии развития или приобретенные дефекты таза и поясничной области;
- патологические процессы в органах и клетчатке малого таза, вызывающие рефлекторные болевые мышечно-тонические реакции или раздражения нервов;
- хирургические вмешательства в аноректальной области, на промежности или органах малого таза.
В 30% случаев врачи диагностируют идиопатическую кокцигодинию. Она не связана с травмой или органической патологией органов малого таза. Болевой синдром может развиться в связи с патоморфологическими проявлениями в гипогастральном и пресакральном нервных сплетениях, затруднённым венозным оттоком, снижением порога болевой чувствительности.
Симптомы анокопчикового болевого синдрома
Пациенты предъявляют жалобы на боли в области копчика, крестца и околоанальной области. Они не могут точно охарактеризовать свои болевые ощущения. Чаще всего боль бывает ноющей, тупой, распирающей, тянущей, иногда жгучей. Она локализуется в области копчика или близлежащих зонах – промежности, паху, заднем проходе, половых органах, нижней части поясницы, крестце, задних отделах бёдер и тазобедренных суставах. Боль исчезает или становится менее интенсивной в положении пациента стоя и усиливается при сидении. Усиление боли происходит при лежании на спине, вставании, физических нагрузках и ходьбе, наклонах туловища, во время полового контакта и акта дефекации.
Пациенты вынуждены сидеть на одной ягодице. Их движения становятся плавными и осторожными. Болевые кризы провоцирую физические факторы, переутомление, обострение хронических заболеваний, переохлаждение, психический стресс или травма. Нередко во время обострения отмечаются расстройства кишечника, периферический спазм сосудов, рвота, потоотделение, поллакиурия. Развиваются функциональные расстройства органов малого таза и брюшной полости.
Со временем формируется асимметрия опороспособности при сидении, развивается сколиоз. На ранних стадиях заболевания у пациентов появляются депрессивные и астено-невротические реакции:
- раздражительность;
- бессонница;
- утомляемость;
- снижение эмоционального тонуса и работоспособности.
У пациентов появляется страх неизлечимого заболевания. В ряде случаев болевой синдром настолько выражен, что человек не может присесть, согнуть ноги, развести бёдра. Его походка становится неестественной, он передвигается мелкими шажками в вынужденном полусогнутом положении. В связи с тем, что пациент из-за болей сдерживает позывы на дефекацию, у него развиваются запоры. Посттравматический анокопчиковый болевой синдром проходит через сутки после травмы и возвращается спустя несколько недель или месяцев.
Методы диагностики анокопчикового болевого синдрома
Врач Юсуповской больницы для того чтобы установить причину кокцигодинии используют все методы обследования, применяемые в колопроктологии:
- пальцевое исследование прямой кишки;
- ректороманоскопию;
- рентгенографию крестцово-копчикового отдела позвоночника в двух проекциях;
- компьютерную томографию;
- магнитно-резонансную томографию.
В случае необходимости пациента направляют на урологическое, гинекологическое, психоневротическое и ортопедическое обследование.
Всем пациентам проводят ультразвуковое исследование органов малого таза и брюшной полости. Ирригография с проктодефектографией позволяет выявить патологические изменения в стенке прямой кишки или наличие новообразования толстой кишки. В неясных случаях выполняют электрофизиологическое исследование мышцы тазового дна и запирательного аппарата прямой кишки.
Диагностировать кокцигодинию непросто. Проктологи Юсуповской больницы сначала исключают все заболевания, которые также проявляются болями в области копчика и ануса: анальную трещину, парапроктит, геморрой, неврит седалищного нерва, пояснично-крестцовый радикулит. Пациенты могут получить консультацию специалистов ведущих профильных медицинских институтов, клиник-партнёров. После анализа результатов исследований врач составит индивидуальную схему лечения.
Лечение кокцигодинии
Эффективность лечения анокопчикового болевого синдрома во многом зависит от того, насколько точно выявлена причина кокцигодинии и правильно подобрана комплексная терапия. Врачи Юсуповской больницы используют следующие методы лечения:
- медикаментозную терапию;
- мануальную терапию;
- массаж;
- иглорефлексотерапию;
- физиотерапевтические методы воздействия на область копчика.
В клиниках-партнёрах хирурги выполняют малоинвазивные оперативные вмешательства. Лечение кокцигодинии начинается с диеты. Она направлена на предотвращение появления запоров или борьбу с уже имеющимися проблемами с дефекацией.
Пациентам проводят бальнеологические, тепловые и электрические процедуры:
- диатермию;
- соллюкс;
- местную дарсонвализацию;
- токи УВЧ;
- электрофорез с новокаином.
Эффективны лекарственные клизмы, минеральные грязи, душ. Чаще при комплексном лечении терапевтический эффект достигается через достаточно короткий промежуток времени. Пациентам также назначают специальные обезболивающие свечи, согревающие мази, лазеротерапию, лечебную физкультуру. Боли исчезают после массажа пояснично-крестцовой и крестцово-копчиковой областей, мышц тазового дна. Данные процедуры вызывают расслабление диафрагмы таза и устраняют спазм мышц.
При наличии заболеваний органов малого таза реабилитологи применяют иглорефлексотерапию. Врачи Юсуповской больницы выполняют при болевом синдроме околокопчиковую новокаиново-спиртовую блокаду. Манипуляция проводится наряду с ректальной дарсонвализацией, электрофорезом с новокаином на крестцово-копчиковую область или диатермией.
Для уменьшения болей назначают пациентам нестероидные противовоспалительные средства в виде ректальных свечей или таблеток. При выраженном болевом синдроме препараты вводят внутримышечно. Они уменьшают боль, но не влияют на причину заболевания.
При посттравматическом анокопчиковом болевом синдроме пациентам в остром периоде назначают постельный режим на 1 – 1,5 недели, и только после этого им разрешают садиться. Закрытую репозицию копчика через прямую кишку не выполняют, поскольку она мало эффективна, а иногда приводит к серьёзным осложнениям. Во время проведения манипуляции сохраняется высокий риск ранения прямой кишки.
При переломе или вывихе копчика проводят хирургическое лечение. Операция кокцигэктомия позволяет если не полностью, то хотя бы значительно купировать болевой синдром. В последние годы с целью лечения синдрома кокцигодинии проводят удаление крестцово-копчикового диска методом радиочастотной абляции и термокоагуляцию непарного ганглия. Во время оперативного вмешательства хирурги удаляют деформированный копчик. Достаточно эффективными оперативными методами лечения кокцигодинии являются радикотомия и крестцовая ламинэктомия.
У детей при травматических повреждениях копчика восстанавливают анатомическую конфигурацию и положение копчика с помощью остеосинтеза скобой с термомеханической памятью формы. Также хирурги используют малоинвазивный метод закрытой репозиции сегментов копчика с их последующей фиксацией капроновыми нитями к специальной шине.
Позвоните по телефону и запишитесь на приём к врачу Юсуповской больницы. После всестороннего обследования он организует консультацию смежных специалистов и, в зависимости от причины анокопчикового болевого синдрома, назначит индивидуальное лечение.
Источник
