Подколенное сухожилие и поясница
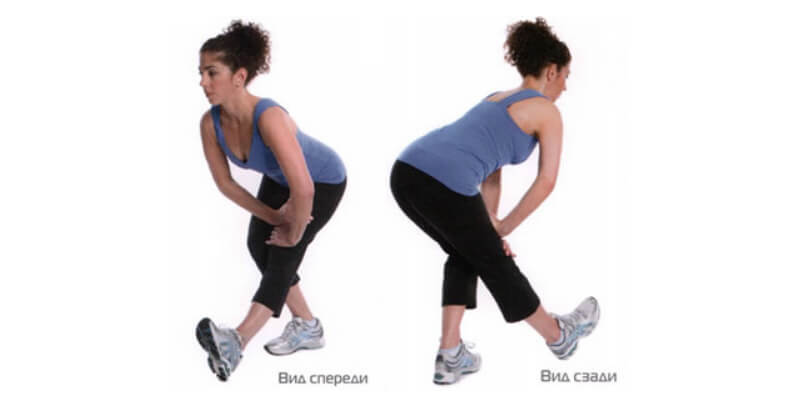

Боль под коленом наиболее часто связано с поражением поясничного отдела позвоночника или связочного аппарата коленного сустава. При наличии варикозного расширения вен боль может быть связана с тромбозом.
Боль под коленом: что это такое и есть ли повод для беспокойства?
Колено является самым крупным суставом нашего тела. Травмы и повреждения колена весьма распространены. Оно состоит из костей, которые могут сломаться или сместиться, а также из хряща, связок и сухожилий, которые могут растянуться или порваться.
Некоторые травмы колена могут зажить сами по себе, другие требуют операции или медицинского лечения. Иногда боль под коленом может быть симптомом хронического заболевания, такого как артрит. Боль под коленом также может быть вызвана защемлением нерва в поясничном отделе позвоночника.
Причины боли под коленом
1. Ишиас
Седалищный нерв образуется из корешков спинного мозга на уровне поясничного отдела позвоночника, проходит через бёдра и ягодицы и затем спускается в ноги. Седалищный нерв является самым длинным нервом нашего тела и одним из самых важных. Он напрямую влияет на нашу возможность контролировать и чувствовать нижние конечности. Если этот нерв защемлён, то возникают симптомы ишиаса.
Сам по себе ишиас — это не отдельное заболевание, а комплекс симптомов. Защемление седалищного нерва может приводить к боли различной интенсивности в спине, ягодицах и ногах. Кроме того, Вы можете ощущать онемение и слабость в этих областях. Ишиас — это симптом, вызванный повреждением седалищного нерва или области, соприкасающейся с седалищном нервом, например, позвонка или межпозвонкового диска.
Ишиасом чаще всего страдают люди в возрасте от 30 до 50 лет.
Симптомы ишиаса
Типичные симптомы ишиаса включают боль, иррадиирующую в ягодицы и нижние конечности. К другим симптомам ишиаса относятся:
- боль, усиливающаяся при определённых движениях;
- онемение или слабость в ногах или стопах по ходу седалищного нерва;
- покалывания в ягодицах, ногах и стопах;
- недержание мочи или кала (при синдроме конского хвоста).
Каковы причины ишиаса?
Ишиас может быть вызван целым рядом заболеваний и болезненных состояний, а также травмами и опухолью.
К распространённым причинам ишиаса относятся:
- грыжа межпозвонкового диска;
- стеноз позвоночного канала;
- спондилолистез;
- синдром грушевидной мышцы.
Лечение ишиаса может быть либо консервативным (вытяжение позвоночника, массаж, гимнастика), либо хирургическим. Как правило, пациенты с ишиасом хорошо отвечают на консервативные методы лечения.
Наиболее частая причина ишиаса- межпозвонковая грыжа. При этом боль под коленом может быть изолированным симптомом грыжи межпозвонкового диска (редко), наиболее часто при грыже диска боль под коленом сочетается с болью в пояснице, бедре, голени или в стопе. При таких симптомах необходимо срочно сделать МРТ поясничного отдела позвоночника и обратиться к врачу.
2. Спазм в ногах
Спазм — это сжатие мышцы. Наиболее распространёнными причинами спазма являются тренировки и беременность. Другие возможные причины включают:
- проблемы с нервами ноги;
- обезвоживание;
- инфекции, например, столбняк;
- токсины, такие как свинец или ртуть;
- заболевания печени.
Во время спазма Вы ощущаете внезапное болезненное сокращение мышцы. Боль при спазме может длиться от нескольких секунд до 10 минут.
3. «Колено прыгуна»
«Колено прыгуна» — это повреждение сухожилия, то есть тяжа, который соединяет коленную чашечку с большеберцовой костью. Альтернативное название «колена прыгуна» — тендинит надколенника. Основной причиной «колена прыгуна» является прыжок со сменой направления, например, во время игры в волейбол или баскетбол.
Эти движения могут вызвать крошечные разрывы в сухожилии. В конечном счёте сухожилие отекает и ослабевает.
«Колено прыгуна» вызывает боль ниже коленной чашечки. Боль усиливается со временем. Другие симптомы включают:
- слабость;
- скованность;
- проблемы при выпрямлении и сгибании колена.
4. Тендинит двуглавой мышцы бедра (травма подколенного сухожилия)
Подколенное сухожилие состоит из трёх мышц, расположенных с задней стороны бедра:
- полусухожильной мышцы;
- полуперепончатой мышцы;
- двуглавой мышцы бедра.
Эти три мышцы отвечают за сгибание колена.
Повреждение одной из этих мышц называется растяжением или разрывом подколенного сухожилия. Растяжение подколенного сухожилия происходит в том случае, когда мышца была растянута слишком сильно. Кроме того, мышца может полностью порваться. При полном разрыве сухожилия восстановление может занять несколько месяцев.
При повреждении подколенного сухожилия человек чувствует внезапную боль. Повреждение двуглавой мышцы бедра (тендинопатия двуглавой мышцы бедра) вызывает боль по задней стороне колена.
Другие симптомы растяжения подколенного сухожилия включают:
- отёк;
- гематомы;
- слабость по задней стороне ноги.
Этот тип травмы весьма распространён среди спортсменов, которые должны быстро бегать: футболистов, баскетболистов и теннисистов. Растяжка мышц перед игрой может помочь предотвратить травматизацию подколенного сухожилия.
5. Киста Бейкера (киста подколенной ямки)
Киста Бейкера — это заполненный жидкостью мешочек, который формируется позади колена. Жидкость в кисте — это синовиальная жидкость. В норме эта жидкость работает как смазка, но если Вы страдаете от артрита или травмы колена, Ваше колено может производить слишком много синовиальной жидкости. Лишняя жидкость может накапливаться и формировать кисту.
Симптомы кисты Бейкера включают:
- боль в колене и позади колена;
- отёк по задней стороне колена;
- скованность и проблемы со сгибанием колена.
Эти симптомы могут усиливаться, когда Вы активны. Если киста разорвётся, то Вы почувствуете острую боль в колене.
Иногда кисты Бейкера проходят сами по себе, но для лечения большой болезненной кисты Вам могут понадобиться стероидные инъекции, физиотерапия или высушивание кисты. В некоторых случаях причиной кисты Бейкера может быть другое заболевание, например, артрит. Если это так, то Вам необходимо заниматься лечением основного заболевания.
6. Тендинит икроножной мышцы
Икроножная и камбаловидная мышцы формируют голень. Эти мышцы участвуют в сгибании колена и движении пальцев ног.
Любой вид спорта, включающий резкий переход на бег из положения стоя — как теннис или сквош — может привести к растяжению или разрыву икроножной мышцы. Растяжение икроножной мышцы сопровождается острой внезапной болью по задней стороне ноги.
Другие симптомы включают:
- боль и отёк в голени;
- гематому в области голени;
- проблемы при вставании на цыпочки.
Скорость заживления напрямую связана с величиной разрыва. Постельный режим и прикладывание льда к повреждённой области могут ускорить процесс восстановления.
7. Разрыв мениска
Мениск — это клиновидный хрящ, который амортизирует и стабилизирует коленный сустав. В каждом колене есть два мениска, расположенных справа и слева.
Разрыв мениска — нередкая травма среди спортсменов. С возрастом мениск слабеет и изнашивается, что может привести к разрыву во время вращения.
Во время разрыва мениска Вы можете услышать треск. Сперва травма может не болеть, но через несколько дней боль появляется. Другие симптомы разрыва мениска включают:
- скованность в колене;
- отёк;
- слабость;
- «заклинивание» сустава.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. Если разрыв не заживает сам по себе, то может потребоваться операция.
8. Травма передней крестообразной связки
Передняя крестообразная связка расположена с передней стороны коленного сустава. Она соединяет бедренную кость с большеберцовой и обеспечивает движение и стабильность колена.
Большинство травм передней крестообразной связки происходит, когда человек замедляется, останавливается или меняет направление во время бега. Растяжение или разрыв передней крестообразной связки также может произойти в результате неудачного приземления после прыжка или удара.
Травма передней крестообразной связки может сопровождаться хлопком. Позже колено становится болезненным и отекает.
Постельный режим и физиотерапия могут помочь залечить растяжение. Если связка порвалась, то Вам может потребоваться операция.
9. Травма задней крестообразной связки
Задняя крестообразная связка — это ещё одна связка, соединяющая бедренную кость с большеберцовой костью. Задняя крестообразная связка травмируется не так часто, как передняя.
Травма задней крестообразной связки может произойти, если Вы сильно ударили колено, например, во время аварии. Иногда задняя крестообразная связка травмируется в результате пропуска шага во время прогулки.
Другие симптомы разрыва задней крестообразной связки включают:
- отёк;
- скованность;
- проблемы при ходьбе;
- слабость в колене.
Постельный режим, прикладывание холода и фиксация ноги в поднятом состоянии могут помочь облегчить симптомы и ускорить заживление. При повреждении нескольких связок, нестабильности колена или повреждении хряща Вам может понадобиться операция.
10. Хондромаляция коленного сустава
Хондромаляция — это разрушение суставного хряща. Хрящ представляет собой эластичный материл, который амортизирует трение между костями.
Причинами хондромаляции могут быть постепенное изнашивание хряща, артрит или чрезмерное использование. Наиболее часто хрящ изнашивается под коленной чашечкой.
Основным симптомом хондромаляции является тупая боль под коленной чашечкой. Боль может усиливаться, когда Вы поднимаетесь по лестнице, или же после длительного пребывания в сидячем положении.
Другие симптомы включают:
- боль, которая усиливается во время физических нагрузок;
- отёк;
- отчётливый хруст в коленном суставе.
Прикладывание холода, приём обезболивающих препаратов и физиотерапия помогут справиться с болью. Тем не менее, хрящ невозможно восстановить консервативными методами.
11. Артрит
Артрит — это дегенеративное заболевание, при котором происходит постепенное изнашивание хряща. Существует несколько типов артрита:
- остеоартрит — наиболее распространённый тип. Остеоартрит является следствием старения организма;
- ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система начинает разрушать суставы;
- системная красная волчанка — аутоиммунное заболевание, характеризующееся воспалением коленных и других суставов;
- псориатический артрит, болезнь Крона также может стать причиной боли в суставах.
Обычный артрит лечится при помощи упражнений, инъекций и обезболивающих препаратов. При воспалительных формах артрита пациентам прописывают противовоспалительные лекарства, а также средства, ослабляющие иммунный ответ.
12. Тромбоз глубоких вен
Тромбоз глубоких вен — это формирование тромба в глубокой вене. При тромбозе глубоких вен пациент ощущает боль в ноге, особенно, когда он встаёт. Другие симптомы тромбоза включают:
- отекание ноги;
- повышение температуры в области возникновения тромба;
- покраснение кожи.
Лечение тромбоза глубоких вен должно происходить в экстренном режиме, так как тромб может оторваться и дойти до лёгкого. Если тромб попадёт в артерию лёгкого, то возникнет состояние, называемое лёгочной эмболией. Лёгочная эмболия может привести к смерти.
Тромбоз глубоких вен лечится с помощью препаратов, разжижающих кровь. При большом тромбе врач может дать пациенту тромболитик.
Источник
Подколенное сухожилие сформировано тремя мышцами, которые проходят по задней стороне бедра и под коленом. Они являются обычным источником проблем как у спортсменов, так и у людей, не занимающихся спортом.
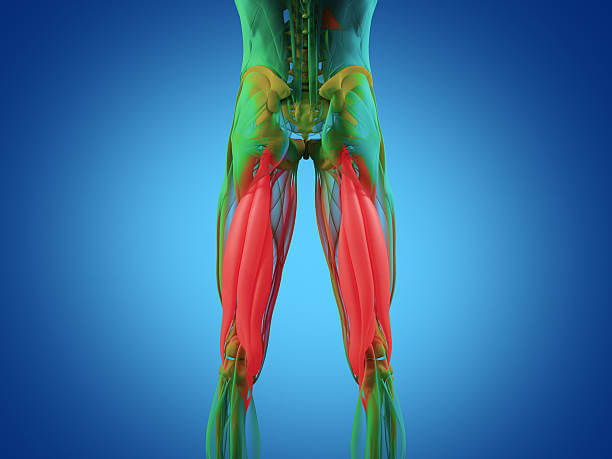
Чаще всего из-за повреждений в подколенном сухожилии многие не могут достать пальцами до носков, когда нагибаются вперед. Жесткость подколенного сухожилия приводит к выравниванию нормального изгиба поясницы и делает жесткими мышцы нижней части спины. Эта проблема имеется как у взрослых, так и у детей.
Упражнения для подколенного сухожилия
Вы можете самостоятельно проверить, жесткое ли у вас подколенное сухожилие. Лягте на спину и вытяните ноги. Затем поднимите одну ногу как можно выше, но чтобы колени не сгибались, а низ спины находился на полу. Шея и плечи должны быть расслаблены. Надо поднять ногу так, чтобы носок был направлен в потолок, но даже угол 80° вполне нормален, Вce, что меньше этой нормы, а также вынужденные изгибы спины и согнутые колени говорят о том, что у вас жесткие подколенные сухожилия.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Все три мышцы подколенного сухожилия — двуглавая, полусухожильная и полумембранная— присоединены к седалищным костям таза. Двуглавая мышца бедра снизу соединена с головкой малоберцовой кости. Полумембранная и полусухожильная мышцы также проходят через коленный сустав и присоединяются (одна поверх другой) к головке большеберцовой кости.
Мышцы сгибают ногу в колене и подтягивают пятку к ягодице. Кроме того, они распрямляют бедро (движение, которое особенно важно при подъеме по лестнице) и помогают держать спину в вертикальном положении. Подколенное сухожилие не дает упасть вперед во время ходьбы.

Сдавливание подколенного сухожилия часто становится причиной появления точек напряжения. Так, сиденье стула или автомобиля давит на заднюю сторону бедра, занятия спортом, в которых приходится бегать (футбол, баскетбол, peгби и т. п.), — все это способствует появлению точек напряжения.
Когда точки напряжения возникают в двуглавой мышце бедра, боль ощущается с задней стороны коленного сустава. Когда напряжение присутствует в полусухожильной и полумембранной мышцах, боль ощущается в нижней части ягодиц и верхней части бедер. Боль может распространяться вниз — в заднюю часть бедра и лодыжку. Во время ходьбы боль бывает такая сильная, что может привести к хромоте. В положении сидя тоже проявляется дискомфорт — сдавливание бедер весом тела усиливает боль.
Неудивительно, что точки напряжения в подколенном сухожилии часто принимают за ишиас. Мышцы подколенного сухожилия находятся очень близко от комплекса четырехглавой мышцы бедра, поэтому точки напряжения, имеющиеся в первых, также воздействуют на вторые. Это часто приводит к возникновению боли в передней части колен и бедер. Боль не проходит до тех пор, пока жесткость подколенного сухожилия и комплекса четырехглавой мышцы не будет ослаблена.
Крепление мышц подколенного сухожилия можно нащупать во время сидения на стуле — их верхние концы прикреплены к седалищным костям. Если поместить руки под ягодицы ладонями вверх, а потом подвигаться взад-вперед, то можно почувствовать движение седалищных костей. Для того чтобы ощутить нижние крепления подколенного сухожилия, обхватите правое колено правой рукой с внешней стороны, а левой — с внутренней стороны так, чтобы кончики пальцев оказались в углублении позади коленного сустава в так называемом подколенном пространстве. В этом положении вы сможете нащупать правой рукой сухожилие двуглавой мышцы, а левой — сухожилие полусухожильной мышцы. Сухожилие полумембранной мышцы проходит под полусухожильной мышцей, потому вы не сможете его нащупать.
Подписывайтесь на наш канал Яндекс Дзен!
Над точками напряжения в подколенном сухожилии можно поработать, сидя на стуле или на столе, протянув в сторону от себя ногу. Поместите маленький твердый мячик (такой как теннисный) под бедро в самом мягком месте (где-то посередине, но можно чуть вправо или влево, в зависимости оттого, какая из мышц поражена). Сжатие растянет тугие тяжи мышц и расслабит точки напряжения. Сохраняйте это положение до полного расслабления. Добейтесь расслабления всех точек напряжения. В этом вам поможет и растяжка мышц.
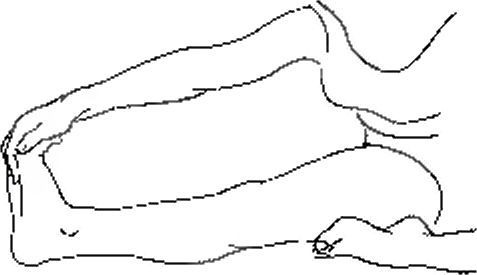
Растяжка 1 подколенного сухожилия
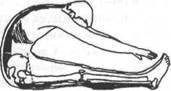
Растяжку 1 можно делать сидя на полу и вытянув ногу в сторону от себя. Можно делать это с одной ногой или с двумя ногами сразу. Не сгибая колена, дотянитесь ладонью до основания стопы. Потяните на себя большой палец (как это показано на рисунке). Сохраняйте это положение в течение 15—20 секунд.
Растяжка 2 подколенного сухожилия
Растяжка 2: точно так же можно растянуть мышцы, поставив пятку на возвышение или на сиденье стула. Следите за тем, чтобы при этом бедро не было вывернуто, а носки были направлены в одну сторону (как это показано на рисунке). Сохраняя угол между бедрами, слегка наклонитесь вперед. Если позиция выполнена верно, вы почувствуете натяжение Сохраняйте это положение 15— 20 секунд. Повторяйте растяжку несколько раз в день.
После того как вы избавитесь от боли с помощью самолечения, необходимо удлинить подколенное сухожилие растяжкой, чтобы избежать повреждений, которые могут принести укороченные мышцы. Вы должны быть терпеливы и упорны — на настоящую растяжку могут уйти недели и месяцы, но она стоит труда и усилий. Поскольку мышцы, формирующие подколенное сухожилие, очень схожи с аддукторами (приводящими мышцами), важно растянуть их до полного расслабления. Для этого используйте приемы растяжки для аддукторов.
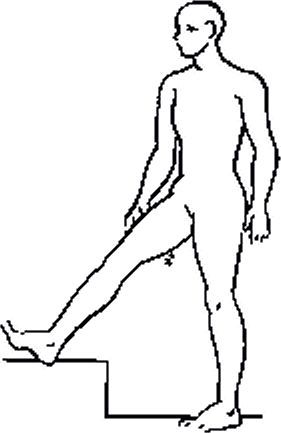
Дополнительно. Растяжка подколенных сухожилий в положении стоя

Тренируются:
- Бицепс бедра
- Полусухожильная мышца
- Полуперепончатая мышца
Цель:
- Подколенные сухожилия
Уровень:
- •Для начинающих
Преимущества:
- Помогает повысить гибкость подколенных сухожилий.
Противопоказано:
- При проблемах с поясницей
- При проблемах с коленями
1. В положении стоя согните одну ногу в колене, а другую вытяните перед собой, упираясь пяткой в пол.
2. Наклонитесь в сторону вытянутой ноги, положив обе руки над коленом. Переместите большую часть вашего веса на пятку впереди таким образом, чтобы прочувствовать натяжение мышц на задней стороне бедра. Задержитесь в таком положении на 30 секунд.
3. Поменяйте ноги и повторите упражнение. Сделайте по три 30-секундных подхода на каждую ногу.
Подписывайтесь на наш канал VIBER!
Правильно:
- Нога должна быть вытянута.
- Носок вытянутой вперед ноги должен быть натянут по мере растяжения.
Неправильно:
- Спина не должна прогибаться или выгибаться колесом.
- Не следует сутулить плечи.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание – мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник
• Одним из наиболее часто выполняемых и потенциально опасных упражнений или тестов на определение гибкости мышц заднебедренной группы и поясницы является сгибание тазобедренного сустава при вы-
Глава 18. Анатомия и гибкость позвоночного столба
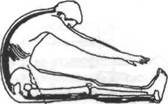

Нормальная длина мыши спины,
подколенных сухожилий,
камбал о видной и икроножной мышц
нормальная длина мышц спины и подколенных сухожилий, короткие икроножная и камбаловидная мышцы
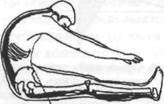
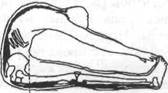
Растянутые мышцы верхней части спины и подколенных сухожилий, несколько укороченные мышцы поясницы, нормальная длина икроножных и камбаловидных мышц
: ■-■1.-..W. .=> И” > -,- .
Растянутые мышцы верхней части спины, несколько укороченные мышцы поясницы, короткие подколенные сухожилия, нормальная длина икроножных и камбаловидных мышц
Нормальная длина мышц спины и подколенных сухожилий, короткие икроножные и камбаловидные мышцы
Нормальная длина мышц верхней части спины, подколенных сухожилий и камбаловидных и икроножных мышц, короткие мышцы поясницы
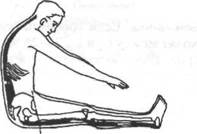
Нормальная длина мышц верхней части спины, контрактура мышц поясницы с параличом мышц конечностей
Нормальная длина мышц верхней части спины, короткие мышцы поясницы, подколенных сухожилий, икроножные и камбаповидные мышцы
Рнс. 18.7. Тест наклона вперед для определения длины тыльных мышц (Kendall, Kendall,
Wadsworth, 1971)
Наука о гибкости
 прямленных коленях. Это упражнение выполняют в одном из следующих четырех положений: стоя, сидя, лежа на спине или в положении «растягивания барьериста».
прямленных коленях. Это упражнение выполняют в одном из следующих четырех положений: стоя, сидя, лежа на спине или в положении «растягивания барьериста».
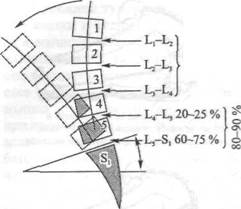
Рис. 18.8.Сегментный участок и степень сгибания в поясничном отделе. Степень сгибания, отмеченная в поясничном отделе позвоночника, указана как процент общего сгибания спины. Основная часть сгибания (75%) осуществляется в люмбосакраяьном суставе, 15-20% — между L4 И Ц, оставшиеся 5-10% распределяются между Ц и L4 (Cailliet, I98I)
Выполняя это упражнение, следует быть очень внимательным при определении нормальной, напряженной и растянутой мышцы. Следует также обратить внимание на то, чтобы растягиванию подвергались лишь нужные мышечные группы. Нередко действительные результаты тестирования гибкости оказываются замаскированными (Kendall, Kendall и Wadsworth, 1971; рис. 18.7). Поэтому требуются дополнительные знания об участвующих структурах.
Большая часть переднего сгибания (если не все) осуществляется в поясничном отделе позвоночника. Если говорить более конкретно, то 5-10 % сгибания происходит между L, и L4, 20-25 % — между Ц и L, и 60-75 % — между Ц и S, (рис. 18.8). Более того, основное сгибание позвоночника имеет место при его наклоне вперед на 45°. В сущности, сгибание в поясничном отделе ограничивается степенью реверсирования кривой лордоза (Caillief, 1988). Кайет подчеркивает, что если бы человеку пришлось наклониться вперед, чтобы коснуться пальцев ног, не сгибая их ни в коленях, ни в тазобедренном суставе, требовалось бы больше гибкости, чем та, на которую способен поясничный отдел позвоночника. Поэтому, если бы сгибание осуществлялось исключительно благодаря реверсированию кривой поясничного отдела, человек не мог бы наклониться и наполовину того, что он обычно совершает. Таким образом, имеется дополнительная гибкость. Это гибкость тазобедренных суставов.
Считают, что уровень гибкости тазобедренных суставов напрямую зависит от подвижности тазового пояса. Из главы 17 мы помним, что тазобедренный сустав представляет собой шар и впадину, образованные закругленными головками бедренных костей, которые помещены в чашеобразные вертлужные впадины. Следовательно, таз способен вращаться вокруг оси двух латеральных тазобедренных суставов. Таким образом, при сгибании тазобедренного сустава передняя часть таза опускается, а задняя — поднимается. При повторном выпрямлении таз возвращается в исходное положение (рис. 18.9).
Оптимальное и безопасное выполнение упражнений на растягивание требует сочетания адекватного уровня гибкости, силы и механики. Например, при выполнении сгибания в тазобедренном суставе с выпрямленными
Г л as a 18. Анатомия и гибкость позвоночного столба
в коленных суставах ногами ряд факторов может существенно ограничи
вать диапазон движения. Чаше всего это тугоподвижность мышц поясни
цы и задней группы мыши бедра. Вполне понятно, что при тугоподвижных
мышцах поясницы сгибание в поясничном отделе позвоночника является
ограниченным. Другими потенциально ограничивающими движение фак
торами могут быть дефекты дисков, связок или костных структур; непра
вильная кривизна спины, защемление межпозвонковых суставов
(рис. 18.10. A-D — правильное физиологическое возвращение в прямое
положение из положения полного сгибания с реверсивным пояснично-та-
зовым ритмом; В, -— неправильная преждевременная лордотическая кри
вая, вследствие которой поясничный отдел позвоночника оказывается впе
реди центра тяжести. При таком положении суставные поверхности сбли
жаются у X, что в сочетании с эксцентрическим ведением позвоночника
требует более значительных мышечных сокращений группы разгибателей
спины. Может произойти защемление суставных поверхностей), раздра
жение седалищного нерва (рис. 18.11) и любой мышечный дисбаланс
(Caillief, 1988).
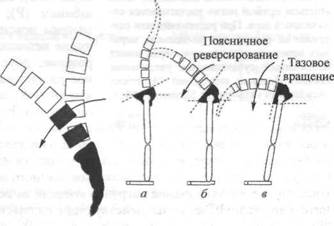
Рис. 18.9. Пояснично-тазовый ритм. При фиксированном положении таза сгибание-разгибание поясничного отдела позвоночника происходит главным образом между сегментами Ц и S, (Cailliet, 1981)
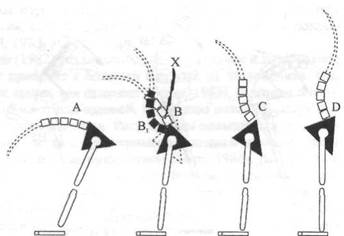
Рис. 18.10. Механизм защемления суставной поверхности (CailHet, 1981)
Наука о гибкости
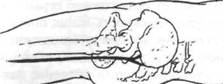
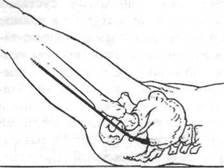
Рис. 18.11.Раздражение седалищного нераа. При выполнении пассивного теста «подъем прямой ноги» растягивается седалищный нерв. При растяжении или раздражении одного или нескольких нервных корешков седалищного нерва может наблюдаться существенное увеличение степени болевых ощущений (American Academy of Orthopaedic Surgeons, 1985)
Работая над развитием гибкости, в первую очередь следует обращать внимание на безопасность упражнений. Например, при выполнении касания кончиков пальцев ног из положения стоя не сгибая ноги в коленях тело оказывается восприимчивым к травме и болевым ощущениям. На рис. 18.12 показано, что происходит при чрезмерном растягивании туго-подвижных мышц поясницы и задней группы мышц бедра (о — нормальный уровень гибкости с неограниченным пояснично-тазовым ритмом; б — тугоподвижные подколенные сухожилия (HS), ограничивающие вращение таза и таким образом вызывающие чрезмерное растягивание мышц поясницы (LB), ведущее к болевым ощущениям (Р); в — тугоподвижные мышцы поясницы (LB), осуществляющие неполное поясничное реверсирование, обусловливающее чрезмерное растягивание подколенных сухожилий (HS) и вызывающее болевые ощущения (Р) в подколенных сухожилиях и мышцах поясницы, а также нарушающее пояснично-тазовый ритм) и особенно при выполнении упражнений на растягивание баллистического характера. К травме может также привести неправильная механика. Следует подчеркнуть, что механика поясничного отдела позвоночника такова, что любое увеличение нагрузки кпереди от позвоночного столба значительно увеличивает силы, действующие на поясничный отдел позвоноч-
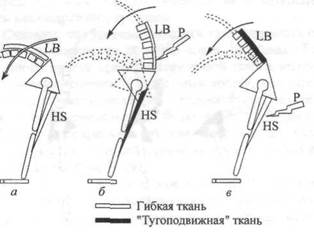
Рис. 18.12.Механизм возникновения болевых ощущений при растягивании тугоподвижных подколенных сухожилий и синдром туго-подвижной поясницы (Cailliet, 1981)
Г л ава 18. Анатомия и гибкость позвоночного столба

Рис. 18.13. Влияние нагрузки, действующей вперед от позвонково-
Руки вниз го тела: а — чем выше нагрузка, действующая впереди от позвон-
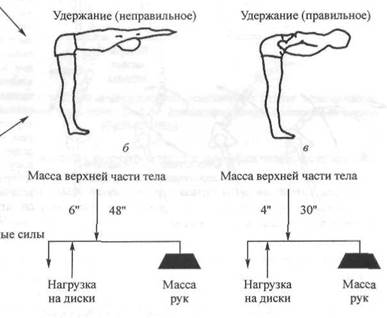
кового тела, тем большие силы действуют на поясничный отдел позвоночника; б — горизонтальное выпрямление или опускание рук увеличивает нагрузку на поясничный отдел позвоночника; в — в положении, когда руки на поясе, величина кагрузш уменьшается
ника. Следовательно, при сгибании туловища результирующие силы, действующие на ось, являющуюся нижним поясничным сегментом, очень высокие. Их величина еще больше возрастает, когда руки при выполнении движения расположены горизонтально к полу. Чтобы снизить величину нагрузки на позвоночник, следует расположить руки на поясе, как показано на рис. 18.13 (Segal, 1983; White и Panjabi, 1978).
Шульц с коллегами (1982) установили, что скручивание и латеральное сгибание туловища не приводят к большей нагрузке на позвоночник, чем наклон вперед. В то же время, как отмечает Сигал (1983), если при наклоне в сторону руку поднимают над головой, на мышцы поясницы начинает действовать дополнительная нагрузка. Риск травмы повышается, если латеральное вращение сочетается с чрезмерным вращением или сгибанием либо чрезмерным вращением и выпрямлением (Garn, 1986). Выполнение этого упражнекия в баллистическом виде еще больше увеличивает риск травмы.
Другой возможной причиной травмы или болевых ощущений в области поясницы является неправильное повторное выпрямление из сог-
Наука о гибкости
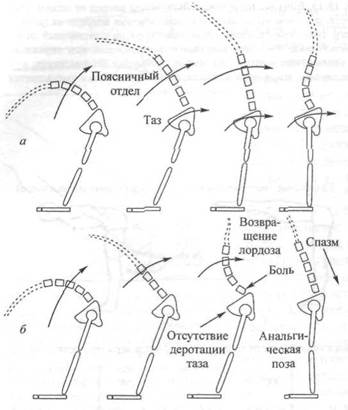
Рис. 18.14. Правильное и неправильное выполнение сгибания и повторного выпрямления: а — правильное одновременное восстановление поясничного лордоза с вращением таза; б— восстановление тазового лордоза без деротации таза, приводящее к болезненному лордотичес-кому положению, при котором верхняя часть тела оказывается впереди от центра тяжести (Cailliet, 1981)
нутого положения, при котором поясничный лордоз восстанавливается до того, как таз развернется (Caillief, 1988). При неправильном выполнении повторного выпрямления верхняя часть туловища слишком рано поднимается, вследствие чего поясница образует дугу и кривизна лордоза оказывается перед центром тяжести (рис. 18.14). Таким образом, в этом положении на поясницу действует чрезмерная нагрузка. В связи с этим имеет смысл напомнить, что деротация таза должна произойти до восстановления лордоза во время повторного выпрямления; мышцы-разгибатели спины должны выпрямить позвоночник, а поясница — восстановить лордоз во время последних 45° выпрямления. Однако ввиду короткого рычага, к которому прикреплены мышцы-разгибатели спины, эта часть повторного выпрямления оказывается неэффективной и может даже привести к растяжению этих мышц. При утомлении мышц-разгибателей спины вся нагрузка «падает» на позвонковые связки. Как отмечает Кайет, поясничный отдел позвоночника поддерживается надостной связкой при полном разгибании до последних 45° выпрямления (рис. 18.15, а), что не требует мышечного усилия. Мышцы обычно становятся активными на последних 45° (М), когда несущий угол находится вблизи от центра тяжести (CG). На рис. 18.15, 6— преждевременный поясничный лордоз, при котором неадекватно деротируемый таз вызывает сокращение выпрямляющих мышц (М ) до достижения последних 45°.
Глава 18. Анатомия и гибкость позвоночного столба
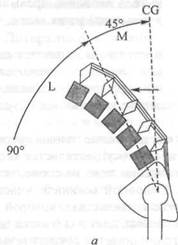
Свободная связка , Мышца сокращается
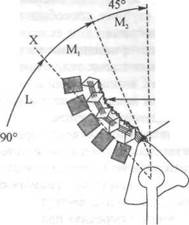 CG
CG
Рис. 18.15. Неправильное повторное выпрямление поясничного отдела позвоночника: а — правильное повторное выпрямление; 6 — преждевременный поясничный лордоз
(Cailliet, 1981)
Связки провисают, а мышцы форсированно и неэффективно сокращаются, вызывая болевые ощущения
С другой стороны, мышцы-разгибатели спины не являются активными во время полного сгибания туловища. Следовательно, во время сгибания туловища на связки приходится значительная нагрузка, что создает вероятность растяжения или разрыва связок. Когда связки не выдерживают нагрузку, она переходит на суставы, что в конечном счете может обусловить подвывихи.
Источник
